住院老年病人衰弱狀況及影響因素分析
郭紅菊 楊宜帆 高銀鳳 孫梓旭 柳達
隨著全球老齡化的加劇,衰弱(frailty)成為老年醫學的研究熱點。衰弱是指人體生理系統衰退導致功能儲備下降、抗應激能力減弱、易損性增加的一種綜合征。衰弱老人發生不良預后風險增加,包括失能、功能下降及住院和死亡風險增加等[1]。近年來,關于衰弱的研究明顯增多,因研究人群、評估標準不一致,衰弱的患病率存在很大差異。一篇關于我國衰弱患病率的系統評價表明,我國老年人群的衰弱患病率為12.8%,住院病人中患病率為22.6%[2]。早期識別衰弱并及時給予有效的干預和管理,有助于延緩、減少甚至避免衰弱帶來的不良影響。目前,國內關于住院病人衰弱的流行病學及其影響因素仍在探索之中,且常以某特定疾病人群為研究對象。本研究通過應用Fried表型對住院老年病人進行衰弱評估,從多個方面研究衰弱的影響因素。
1 對象與方法
1.1 研究對象 收集2019年11月至2020年6月在石河子大學醫學院第一附屬醫院老年病科住院治療且年齡≥65歲的病人242例,其中男119例 (49.2%),女123例(50.8%),年齡65~91歲,平均(77.15±6.37)歲。納入對象中反復住院者均以第1次住院資料為準,本研究獲得石河子大學醫學院第一附屬醫院醫學倫理委員會審批,研究對象均簽署知情同意書。納入標準:(1)年齡≥65歲;(2)能在調查者或照護者的幫助下完成評估;(3)知情且自愿參與本次研究。排除標準:(1)具有嚴重精神障礙者;(2)合并PD、帕金森綜合征、處于疾病急性期或終末期者;(3)不能配合完成評估者(如長期臥床、嚴重認知功能障礙、語言交流障礙、聽力障礙、視力障礙等);(4)資料不全或未簽署知情同意書者。
1.2 研究方法
1.2.1 一般資料與實驗室檢查結果的收集:查閱石河子大學醫學院第一附屬醫院住院信息系統,收集病人的一般資料(年齡、性別、婚姻、文化程度、住院費用、住院天數、多重用藥情況、合并疾病種類)、合并疾病情況(高血壓、CHD、CHF、DM、COPD、腦血管病),實驗室檢查(RBC、中性粒細胞百分比、中性粒細胞計數、淋巴細胞百分比、白蛋白、總蛋白、UA、肌酐、血清鈣、胱抑素C)及超聲心動圖結果(左心房內徑、每分鐘心輸出量)。本研究評估病人近1年的用藥種類,多重用藥指同時使用5種及以上藥物。
1.2.2 衰弱評估:應用衰弱評估專家共識推薦的Fried量表,包含體質量下降、低體力活動、步速減慢、握力下降、疲乏5個指標[3]。以上5個指標中具備≥3個則診斷為衰弱,<3個為非衰弱(包括無衰弱及衰弱前期)。
1.2.3 日常生活能力(activity of daily living,ADL)評估:采用Barthel指數(Barthel Index,BI)[4]進行評估,該量表共10個條目,包括修飾、洗澡、如廁、小便控制能力、大便控制能力、穿衣、進食、上下樓梯、床椅轉移、平地行走及上下樓梯。量表總分為100分,100分為完全自理,<100分為不同程度的自理能力受損。
1.2.4 營養風險評估:采用微型營養評價簡表(Mini Nutritional Assessment Short Form,MNA-SF)問卷[5]進行評定,該 量表是老年人營養評估中使用和推薦最多的方法之一。評估預測值內容包括BMI、近3個月的體質量下降情況、食量變化、應激或急性疾病情況、活動能力和精神心理疾病等6個問題組成。總分14分,≥11分為營養狀況正常,<11分為營養不良。
1.2.5 認知功能評估:根據《中國老年綜合評估技術應用專家共識》[6]推薦,選用MMSE進行認知功能篩查,共30項題目,總分0~30分,根據文化程度劃分,文盲及半文盲≤17分、小學組≤20分、初中及以上≤24分視為認知功能障礙。
1.2.6 跌倒/墜床危險評估:病人入院后,責任護士根據病人的情況進行跌倒/墜床危險評估,主要內容包括:年齡、1年內跌倒/墜床史、意識狀態、身體狀態、聽視覺障礙、肢體狀況、疾病或手術、使用藥物等。得分越高,跌倒/墜床風險越大,總分≥4分提示為高危人群,立即啟動防跌倒、墜床及意外事件預防措施。
1.2.7 質量控制:調查前對調查員進行統一培訓,并通過考核使調查員掌握問卷填寫及評估方法。采用面對面詢問和現場測量的方式進行評估,如遇到不能自述者由其照護者陳述,病史、用藥等情況不詳時,通過查閱其病歷資料進行記錄。調查結束后,仔細核查問卷結果,及時補充不完整的信息和改正填寫錯誤。本次調查共發放259份問卷,其中17份問卷因部分數據缺失而被剔除,最終收回242份有效問卷,有效回收率為93.4%。

2 結果
2.1 一般資料比較 依據Fried量表評估,242例病人分為衰弱組83例 (34.3%)和非衰弱組159例(65.7%)。衰弱組較非衰弱組年齡大、文化程度低、住院費用高、住院天數長、合并疾病種類多(均P<0.05)。見表1。

表1 2組一般資料比較(n,%)
2.2 臨床資料比較 衰弱組較非衰弱組ADL受損、認知功能受損、營養不良、跌倒/墜床高危人群明顯增多(均P<0.05),見表2。

表2 2組臨床各量表評估結果比較(n,%)
2.3 合并疾病情況比較 衰弱組合并CHD、CHF、腦血管病的比例高于非衰弱組(均P<0.05),分別為80.7%比58.5%、14.5% 比4.4%、74.7% 比60.8%;衰弱組合并高血壓、DM、COPD的比例和非衰弱組相比,差異無統計學意義(均P>0.05),分別為48.2%比47.2%、44.6%比38.6%、15.7% 比15.2%。
2.4 實驗室檢查結果比較 衰弱組較非衰弱組的RBC、淋巴細胞百分比、白蛋白水平降低;中性粒細胞百分比、中性粒細胞計數、UA、肌酐、胱抑素C水平升高;左心房內徑增大(均P<0.05)。見表3。
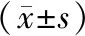
表3 2組各實驗室檢查指標比較
2.5 住院老年病人衰弱影響因素的Logistic回歸分析 將單因素分析中差異有統計學意義的變量作為自變量,以衰弱為因變量,進行二元Logistic回歸分析。結果顯示:ADL受損、營養不良、高胱抑素C水平、左房內徑大、CHD是住院老年病人衰弱的危險因素,高白蛋白水平是住院老年病人衰弱的保護因素(均P<0.05)。見表4。
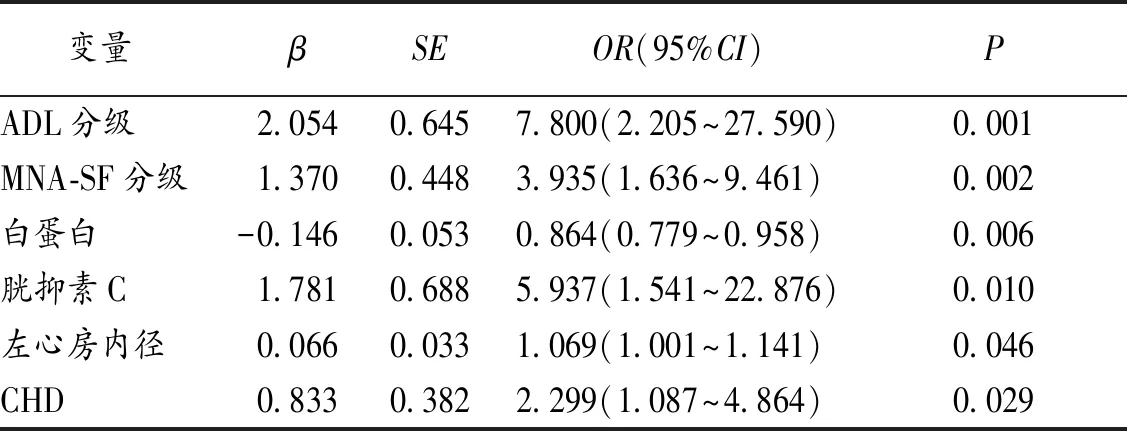
表4 影響住院老年病人衰弱的Logistic回歸分析
3 討論
衰弱是一種增加住院、跌倒、骨折和死亡等風險的臨床綜合征[7],嚴重影響老年人的健康狀況、功能完整性以及生活質量,給家庭和社會帶來沉重的負擔,被認為是影響臨床決策的一個重要因素。國外和我國衰弱共識均推薦對70歲及以上的老年人進行衰弱篩查[8-9]。因此,了解衰弱的真實患病率及探究衰弱的相關影響因素,對衰弱的防治具有重要臨床意義。
本研究結果顯示,住院老年病人衰弱患病率為34.3%。既往報道衰弱患病率為22.6%[10],低于本研究。考慮與地區、評估人群、年齡不同相關。住院老年人群的衰弱比例高,需要臨床醫護人員重視。
本研究結果顯示,營養不良是住院老年病人發生衰弱的危險因素,高白蛋白水平是住院老年人發生衰弱的保護因素,這與Boulos等[11]的研究結果一致。營養狀態是衰弱的一個重要調控因素,營養不良會影響骨骼、免疫等系統功能的正常發揮。衰弱會導致營養不良,而營養不良也會導致多系統功能減退,進一步加重衰弱[12-14]。在臨床上,營養不良的干預應該作為衰弱治療策略的一個關鍵點。本研究發現住院老年病人衰弱與ADL受損相關,與既往研究[15]一致。有學者發現衰弱與失能相互影響,衰弱可預測失能,失能可加重衰弱[16]。提示在臨床上要重視衰弱病人失能的發生和失能病人衰弱的發生,并給予相關的預防措施。本研究結果顯示,CHD是住院老年病人發生衰弱的危險因素,Veronese等[17]納入6項前瞻性隊列研究發現,與健康狀況良好的受試者相比,合并衰弱受試者發生CHD的風險增加49%。其可能原因為衰弱和CHD都與慢性炎癥、內皮功能障礙、激素水平變化有關。本研究還發現衰弱與左心房內徑增大有關,與Kusunose等[18]的研究結果一致。且Nadruz等[19]發現即使沒有明顯的心血管疾病,心臟結構、收縮功能和舒張功能的異常與老年人的衰弱獨立相關。提示左心房內徑增大可能增加衰弱的發生風險。但是,現有相關研究較少,還需要前瞻性研究進一步證實。本研究結果顯示,衰弱組較非衰弱組胱抑素C的水平高。Dalrymple等[20]納入3459例病人,通過應用胱抑素C來估計估算腎小球濾過率(eGFR),結果發現較低水平eGFR與較高的衰弱事件風險之間獨立相關,提示胱抑素C與衰弱可能也存在一定聯系,但此結論還需要大量臨床基礎研究進一步證實。
綜上,住院老年病人衰弱患病率高,在臨床工作中,衰弱評估對住院老年病人的病情評估和治療策略選擇非常重要,醫護人員應關注這類人群,早期發現和干預老年人的衰弱狀態。本研究的局限性:第一,研究對象為住院病人,結果不能代表社區老人;第二,本研究為單中心臨床觀察性研究,沒有對病人進行健康追蹤,還需擴充更大樣本量進一步研究。

