圍術(shù)期預(yù)見性護理在胸腹腔鏡聯(lián)合食管癌根治術(shù)中的應(yīng)用
徐瑞華
河南濮陽市第五人民醫(yī)院外科 濮陽 457000
食管癌是胸外科最常見的消化道惡性腫瘤之一,早期診斷并行食管癌根治術(shù)是有效的治療手段。隨著微創(chuàng)外科技術(shù)的不斷發(fā)展和完善,腔鏡手術(shù)已廣泛應(yīng)用于食管癌患者的治療,并取得了良好的效果[1]。其中圍術(shù)期科學(xué)的護理是確保患者安全度過手術(shù)期和術(shù)后順利康復(fù)的重要前提[2-3]。基于此,我們通過對80例行胸腹腔鏡聯(lián)合食管癌根治術(shù)治療患者的臨床資料進行分析,以探討胸腹腔鏡聯(lián)合食管癌根治術(shù)圍術(shù)期預(yù)見性護理的應(yīng)用效果。
1 資料與方法
1.1一般資料選擇2017-01—2021-01在我院行胸腹腔鏡聯(lián)合食管癌根治術(shù)治療的80例患者。納入標(biāo)準(zhǔn):均經(jīng)術(shù)前胸腹CT、胃鏡病理學(xué)檢查明確診斷,符合手術(shù)指征并成功實施胸腹腔鏡聯(lián)合食管癌根治術(shù)[4]。排除標(biāo)準(zhǔn):合并心、腦、腎等臟器嚴(yán)重器質(zhì)性疾病,以及認(rèn)知和閱讀能力障礙,不能與醫(yī)護人員進行溝通的患者。以預(yù)見性護理開展時間為分組依據(jù),2017-01—2018-12的40例為對照組,圍術(shù)期行常規(guī)護理方案。2019-01—2021-01的40例為觀察組,在對照組基礎(chǔ)上圍術(shù)期予以預(yù)見性護理方案。2組患者的基線資料差異無統(tǒng)計學(xué)意義(P>0.05),見表1。
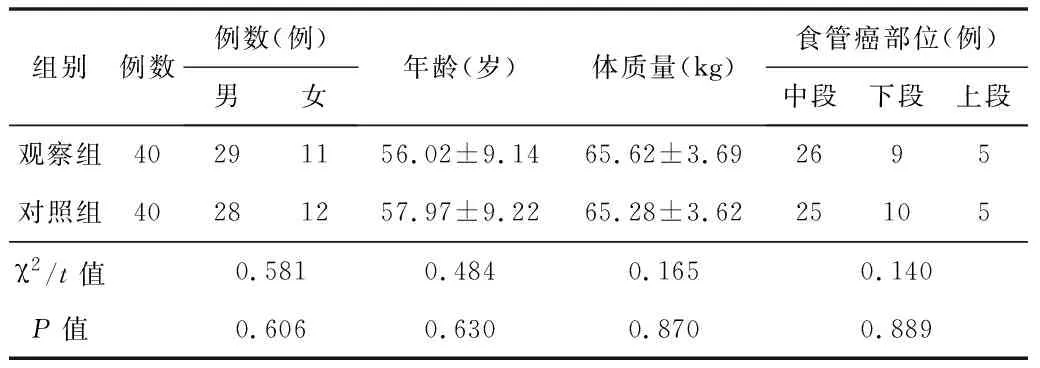
表1 2組患者的基線資料比較
1.2圍術(shù)期護理方法
1.2.1 常規(guī)護理 術(shù)前閱讀患者的病歷資料。告知手術(shù)注意事項,指導(dǎo)患者正確咳嗽、咳痰方法。檢查胸腔鏡、腹腔鏡、氣腹機、攝像系統(tǒng)、冷光源、超聲刀、切割縫合器等手術(shù)器械齊全,并確保各類儀器處于良好待機狀態(tài)。巡回護士熟練掌握各種儀器設(shè)備的操作方法及調(diào)試參數(shù),器械護士掌握各器械性能及拆裝清洗方法。術(shù)前嚴(yán)格核對患者信息和手術(shù)器械的清點。術(shù)中密切監(jiān)護患者生命體征。術(shù)后做好麻醉蘇醒期常見并發(fā)癥的觀察及護理。手術(shù)結(jié)束后將腔鏡器械嚴(yán)格按照流程清洗、保養(yǎng),檢查無誤后放入腔鏡專用柜。手術(shù)中使用過的一次性耗材均統(tǒng)一毀形,不得再次使用。
1.2.2 術(shù)前預(yù)見性護理 (1)心理護理和健康教育:與患者溝通,引導(dǎo)其表達內(nèi)心真實想法,掌握其對疾病及手術(shù)的客觀認(rèn)識情況,準(zhǔn)確評估其心理狀態(tài)。對易出現(xiàn)焦慮、抑郁等不良情緒的因素進行預(yù)判,針對性進行疏導(dǎo)。如告知胸腹腔鏡聯(lián)合食管癌根治術(shù)的優(yōu)勢和本院胸外科團隊的雄厚實力,列舉成功案例或通過圖片和小視頻等形式介紹手術(shù)流程和良好效果,協(xié)同家屬予以患者生活和情感支持。使患者對手術(shù)效果充滿信心,以良好的心理狀態(tài)接受手術(shù)和術(shù)后治療。(2)胃腸道準(zhǔn)備:以快速康復(fù)外科理念為指導(dǎo),減少術(shù)前禁食時間(術(shù)前6~8 h禁食)。術(shù)前2 h服用10% 葡萄糖200 mL,以減輕患者的饑餓、口渴、焦慮感,預(yù)防發(fā)生水電解質(zhì)代謝紊亂和術(shù)后胰島素抵抗[5]。
1.2.3 術(shù)中預(yù)見性護理 (1)加強保溫措施,避免發(fā)生低體溫:術(shù)中低體溫可影響患者的胃腸功能、免疫功能及凝血功能,不利于術(shù)后恢復(fù)。做好患者體溫監(jiān)測,沖洗用的生理鹽水需保持在40℃。靜脈輸入的液體均提前采用加溫器加溫。應(yīng)用充氣式加溫毯體表保溫,避免熱量散失,使患者核心溫度維持在35.5℃~36.5℃。同時通過手術(shù)團隊的密切配合,使手術(shù)過程緊湊,盡量縮短麻醉和手術(shù)時間,以免熱量散失。(2)采用限制性輸液策略:配合麻醉師根據(jù)患者生命體征和尿量采用限制性輸液策略,盡量限制晶體液用量,相應(yīng)增加膠體液用量。以預(yù)防發(fā)生機體體液量的失衡[4-5]。
1.2.4 術(shù)后預(yù)見性護理 (1)營養(yǎng)支持:術(shù)后通過術(shù)中放置的鼻腸管或空腸造口管早期采用營養(yǎng)泵輸注腸內(nèi)營養(yǎng)液。營養(yǎng)液溫度保持在37℃~42℃,循序漸進增加濃度、速率和日需量,并逐步過渡到全腸內(nèi)營養(yǎng)。腸內(nèi)營養(yǎng)支持可保持胃腸道屏障完整,避免發(fā)生腸源性感染,而且對促進術(shù)后機體代謝功能、免疫功能的順利恢復(fù),以及減少并發(fā)癥發(fā)生風(fēng)險均有重要意義。恢復(fù)經(jīng)口進食后,囑患者少量多餐,細(xì)嚼慢咽,以半臥位休息,預(yù)防發(fā)生嘔吐、反流、胃排空障礙等并發(fā)癥。(2)早期活動:囑患者早期下床活動,可促進胃腸功能恢復(fù)及下肢靜脈回流,以預(yù)防發(fā)生肺部感染和深靜脈血栓形成[6]。
1.3觀察指標(biāo)(1)手術(shù)時間、術(shù)后胃腸功能恢復(fù)時間、住院時間。(2)術(shù)后并發(fā)癥。(3)出院時發(fā)放護理工作滿意度調(diào)查表,統(tǒng)計患者對護理工作的滿意度。滿分為100分。滿意:>95分;基本滿意:80~94分;一般:70~79分;不滿意:<70分。總滿意率=(滿意+基本滿意)例數(shù)/總例數(shù)×100.00%。

2 結(jié)果
2.12組手術(shù)相關(guān)指標(biāo)比較觀察組手術(shù)時間、術(shù)后胃腸功能恢復(fù)時間及住院時間均短于對照組,差異均有統(tǒng)計學(xué)意義(P<0.05),見表2。
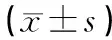
表2 2組手術(shù)相關(guān)指標(biāo)比較
2.2術(shù)后并發(fā)癥及護理工作滿意度觀察組術(shù)后并發(fā)癥發(fā)生率低于對照組,對護理工作滿意度高于對照組,差異均有統(tǒng)計學(xué)意義(P<0.05),見表3、表4。
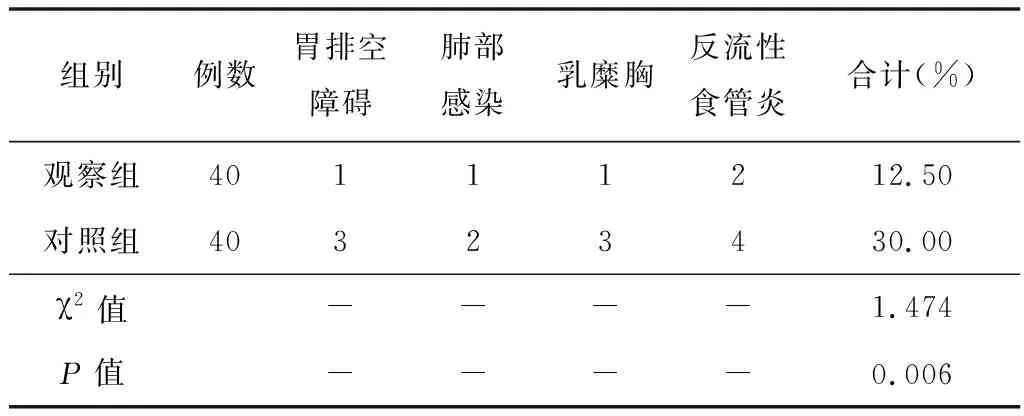
表3 2組患者術(shù)后并發(fā)癥比較
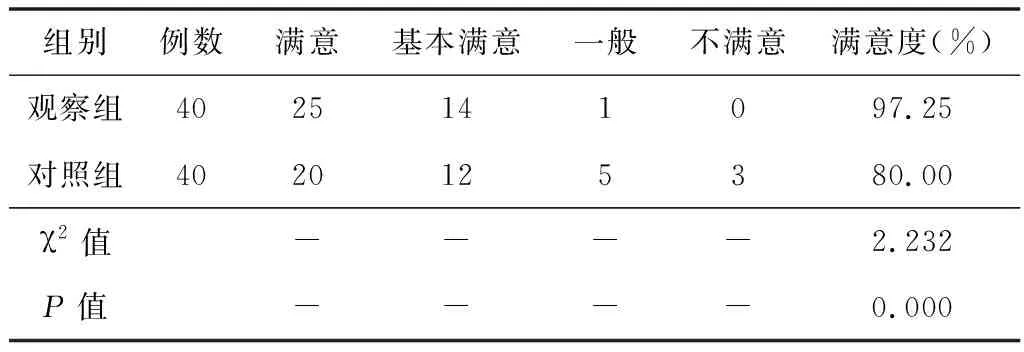
表4 2組患者對護理工作滿意度比較
3 討論
與傳統(tǒng)開放食管癌根治術(shù)比較,胸腹腔鏡聯(lián)合食管癌根治術(shù)具有創(chuàng)傷程度輕、出血少、術(shù)后康復(fù)時間短和術(shù)后并發(fā)癥風(fēng)險低等優(yōu)勢,已成為可切除食管癌的首選治療手段。但由于手術(shù)常需于胸腔、腹腔,以及頸部操作,涉及多個重要器官、大血管及神經(jīng),故術(shù)中及術(shù)后仍存在較高并發(fā)癥風(fēng)險,增加了護理難度。采取優(yōu)質(zhì)的護理干預(yù)以保證手術(shù)順利實施、減少并發(fā)癥發(fā)生率、促進患者康復(fù),因此成為胸腹腔鏡聯(lián)合食管癌根治術(shù)的臨床護理工作的重點和熱點。
預(yù)見性護理是通過對護理高風(fēng)險因素的識別與控制,及時準(zhǔn)確發(fā)現(xiàn)患者存在或潛在的護理問題,并制定、實施對應(yīng)的風(fēng)險控制的一種新型護理措施[7-8]。本研究對行胸腹腔鏡聯(lián)合食管癌根治術(shù)治療患者,圍術(shù)期間針對患者高齡居多、手術(shù)耐受性差,以及對疾病及手術(shù)缺乏客觀認(rèn)知、不良心理反應(yīng)更為突出等生理、心理特點,科學(xué)制定出相應(yīng)的預(yù)防護理措施。通過術(shù)前開展心理干預(yù)及健康宣教,幫助其提高對疾病和手術(shù)的正確認(rèn)知,積極、主動配合手術(shù)和護理。縮短術(shù)前禁食時間,有利于減輕患者口渴、饑餓等不適感和預(yù)防發(fā)生術(shù)后胰島素抵抗。術(shù)中采取綜合保溫措施和配合醫(yī)生采用限制性輸液策略等護理,可有效預(yù)防電解質(zhì)代謝失衡、肺復(fù)張性水腫等并發(fā)癥。術(shù)后加強營養(yǎng)支持和指導(dǎo)患者早期活動,機體營養(yǎng)和免疫功能得到顯著改善,促進了胃腸功能的及時恢復(fù),減少了胃排空障礙等并發(fā)癥的發(fā)生風(fēng)險[9]。結(jié)果顯示,實施預(yù)見性護理的觀察組患者的手術(shù)時間、術(shù)后胃腸功能恢復(fù)時間、并發(fā)癥發(fā)生率、住院時間均短(少)于對照組,對護理工作滿意度高于對照組,差異均有統(tǒng)計學(xué)意義,與張霞[10]報道結(jié)果一致。充分表明了圍術(shù)期預(yù)見性護理在胸腹腔鏡聯(lián)合食管癌根治術(shù)中的臨床價值。

