藥物性膽汁淤積肝膽生化指標的對比研究及ROC曲線分析
任晶晶 張麗香 韓子巖
藥物性膽汁淤積(drug-induced cholestasis,DIC)是肝細胞性膽汁淤積的代表性疾病,是藥物性肝損傷(drug-induced liver injury,DILI)的常見表現形式,我國發病率高于西方國家,且逐年升高[1-3]。原發性膽汁性膽管炎(primary biliary cholangitis,PBC)和膽總管結石(common bile duct stone,CBDS)是小膽管和大膽管性膽汁淤積代表性疾病。目前,PBC和CBDS的臨床和生化特征較為明確,而DIC的生化特征僅限于指南所述[4],有關其他指標特征報道甚少[4-6],故在DILI、CBDS和PBC三種疾病導致的膽汁淤積性肝病中,藥物性肝損傷所致膽汁淤積的診斷相對困難,本文致力于藥物性膽汁淤積的肝膽生化指標對比研究,探究不同肝膽生化指標對藥物性膽汁淤積的診斷價值,著重對總膽汁酸(TBA)、總膽紅素(TBil)、5′-核苷酸酶(5′-NT)、堿性磷酸酶(ALP)和γ-谷氨酰轉肽酶(γ-GT)進行優劣比較。有研究發現,血清ALP與γ-GT倍值比在區分肝細胞性和膽管細胞性膽汁淤積方面較單獨ALP和γ-GT分析更敏感和特異[7]。為此,對ALP與γ-GT倍值比對藥物性肝損傷膽汁淤積型的診斷價值,本文也做了進一步的探究。
資料與方法
一、一般資料
(一)資料收集 收集2012年1月至2019年7月因CBDS、PBC和DILI所致膽汁淤積性肝病并入住于山西醫科大學第二臨床醫院的病例135例,按病種分為3組,記錄TBA、TBil、GGT、ALP和5′-NT。同時,收集并記錄丙氨酸氨基轉移酶(ALT)、天冬氨酸氨基轉移酶(AST)、血清白蛋白(ALB)和凝血酶原時間活動度(PTA)的相關指標。
(二)納入標準 試驗組——DILI膽汁淤積型組:初次診斷并未治療者,診斷符合《藥物性肝損傷診治指南(2015年)》中膽汁淤積型的診斷標準[4],RUCAM量表評分均>6分;ALP≥2×ULN(正常值上限,ULN),且R值(ALT實測值/ALT-ULN)/(ALP實測值/ALP-ULN)≤2,其中ALT和AST<5×ULN;DILl嚴重程度分級為2~3級,TBil在10×ULN~15×ULN,DBil大于TBil的60%,PTA>50%,肝功能Child-Pugh分級為A級者。對照組——PBC組和CBDS組:PBC診斷符合《中華醫學會原發性膽汁性膽管炎和治療共識(2015年)》的診斷標準[8],首次出現顯性黃疸7~10天,初次診斷并未治療者,TBil為2×ULN~5×ULN(參照PBC的Child-Pugh A級,TBil<5×ULN),DBil大于TBil的60%,PTA>50%,肝功能Child-Pugh分級為A級;CBDS診斷符合:臨床上急性起病呈現梗阻性黃疸,發病時間7~10天,經腹部彩超、腹部CT或ERCP檢查初次診斷為膽總管結石,生化指標TBil在10×ULN~15×ULN,直接膽紅素(DBil)大于TBil的60%,未接受治療者,PTA>50%,肝功能Child-Pugh分級為A級者。
(三)排除標準 排除各種急慢性肝細胞炎、硬化性膽管炎、先天性膽管擴張癥、先天性黃疸、肝臟感染性疾病、肝膽原發性惡性腫瘤、肝轉移瘤、白血病、胰腺炎、腎臟病、心臟病、溶血、骨疾病、妊娠和急危重患者。
二、研究方法
ALT、AST、5′-NT、TBA、γ-GT和ALP由貝克曼庫爾特AU480型號生化分析儀,采用速率法檢測。指標參考范圍:5′-NT 0~10 IU/L、ALP 0~125 IU/L、γ-GT 40~50 IU/L、TBil 0~17.1 μmol/L和TBA 0~10 μmol/L。計算ALP與γ-GT倍值比(ALP實測值/ALP-ULN)/(γ-GT實測值/γ-GT-ULN)。
三、統計學分析
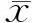
結 果
一、資料的基本特征
(一)樣本正態性檢驗 入組共135例,各組例數小于50例,Shapiro-Wilk正態性檢驗結果顯示見表1。

表1 三組生化指標正態性檢驗
(二)一般資料和基線指標 DILI膽汁淤積型組年齡范圍35~69歲;PBC組年齡范圍為39~61歲;膽總管結石組年齡范圍為40~69歲。三組的性別、年齡、ALT及AST之間差異無統計學意義(P>0.05),見表2。

表2 一般資料和基線指標
二、DILI與PBC、CBDS組間ALP、γ-GT、TBA、TBil和5′-NT水平的比較
TBA水平在DILI組高于CBDS組和PBC組(P<0.05)。TBil水平在DILI組高于PBC組(P<0.05),DILI與CBDS組間差異無統計學意義(P>0.05)。γ-GT水平在DILI組低于CBDS和PBC組(P<0.05)。5′-NT水平在DILI組低于CBDS組(P<0.05),DILI組與PBC組之間差異無統計學意義(P>0.05)。ALP水平在DILI與PBC和CBDS三組間差異無統計學意義(P>0.05)。見表3。
三、DILI組TBA、ALP與γ-GT倍值比、TBil、5′-NT、ALP和γ-GT之間的ROC曲線的比較
本研究設DILI組為陽性判斷事件,若與PBC和CBDS鑒別診斷時,則PBC組和CBDS組為陰性事件繪制ROC曲線。結果顯示,血清TBA的ROC曲線下面積為0.990,其Cut-Off值為120.2 μmol/L,靈敏度97.4%,特異度100%;血清ALP與γ-GT的倍值比的ROC曲線下面積為0.930,其Cut-Off值為0.74(1∶1.35),靈敏度89.5%,特異度89.5%;血清TBil的ROC曲線下面積為0.751,其Cut-Off值為171.62 μmol/L,靈敏度100%,特異度55.8%;血清ALP的ROC曲線下面積為0.435。血清5′-NT和γ-GT的ROC曲線完全在對角線以下,對DILI診斷無意義,若調整檢驗方向,即PBC或CBDS設為陽性判斷事件,可能有意義。如圖1所示。

圖1 設DILI組為陽性判斷事件,各指標的ROC曲線分析
討 論
DILI膽汁淤積型屬于毛細膽管廣泛性排泌障礙[9],可致TBA水平顯著升高;CBDS多為不全膽道梗阻,故TBA水平升高幅度較DILI膽汁淤積型低;由于PBC的膽汁淤積病變主要在部分匯管區小膽管發生[10],故TBA水平較其他兩組偏低。TBil是由肝細胞攝取、轉化,經毛細膽管排泌[11],與TBA相似,在病理狀態下,肝臟處理膽紅素的貯備能力是平時的30~50倍。在本研究中,DILI與CBDS組間比較無顯著差異可能與病例初發尚屬于早期有關,此時,處理能力尚未達到失代償狀態可謂主要原因。ALP合成與分泌僅在毛細膽管、微膽管和緊鄰的肝細胞膜,本研究中三組間ALP平均水平無顯著性差異,考慮與ALP合成及分泌部位是三組發病的共同起始部位有關,而γ-GT是在肝細胞和各級膽管均合成及分泌,故γ-GT水平升高會隨著DILI、PBC和CBDS受累范圍擴大而逐級放大[12]。
研究顯示,5′-NT指標在肝膽疾病廣義的診斷上,敏感度為91%,特異度達到為100%[13]。5′-NT的合成、分泌及分布在肝內毛細膽管和竇狀隙膜內,當肝內外膽管梗阻性膽汁淤積時,5′-NT平均升高5~10倍正常上限值[14]。在非膽汁淤積性肝病中,如病毒性或酒精性肝細胞炎或肝硬化,5′-NT水平可升高2~3倍正常上限值[15]。5′-NT的合成及分泌部位與ALP相似,但DILI中5′-NT水平顯著低于CBDS,考慮主要與5′-NT的去垢化有關。研究表明,5′-NT在膽管內通過膽汁酸去垢化誘導酶的活性后才得以穿過肝竇內皮細胞入血;膽管內膽汁酸顯著增加當屬CBDS[16]。DILI中TBA不能經毛細膽管排入微膽管,膽汁淤積于血中,微膽管及后續各級膽管內膽汁匱乏可致5′-NT去垢化減弱。
本文ALP與γ-GT倍值比的結果與既往研究一致[7],加大了診斷價值的可信度。文中ROC曲線顯示血清TBA的曲線下面積最大,有較高的診斷準確性;血清ALP與γ-GT的倍值比的ROC曲線下面積次之,也具有較高的診斷準確性;血清TBil水平的ROC曲線下面積為0.751,僅有一定的診斷準確性。血清ALP、5′-NT和γ-GT的ROC曲線對DILI無診斷價值。
綜上所述,肝膽生化指標中TBA水平和ALP與γ-GT的倍值比的Cut-Off值對發病后DILI膽汁淤積型初診的診斷準確性最高,其靈敏度和特異度較佳。本研究尚需進一步增加研究樣本量,在多種膽汁淤積疾病之間進行兩兩組合比較,加深認識不同膽汁淤積性肝病的鑒別診斷。

