嵊州市按人頭付費與簽約服務相結合試點改革的初步評估
胡慧美,彭立祥,陳定灣,吳燕萍
1.杭州醫學院公共衛生學院,浙江 杭州 310053;2.嵊州市黃澤鎮中心衛生院,浙江 嵊州 312455;3. 浙江省衛生健康委員會基層衛生處, 浙江 杭州 310006
目前我國的醫保報銷支出在逐年遞增,很多地方的醫保基金出現赤字。如何實現合理控費,保證醫保基金的可持續運行是研究的熱點問題[1-3]。2016年10月12日,浙江省人社廳率先印發了《浙江省深化醫保支付方式改革工作方案》[4],要求形成復合式醫保支付方式,并重點強調開展基層按人頭支付改革試點。本文主要研究嵊州市按人頭付費與簽約服務相結合的試點情況,以發現存在的問題并提出相應建議指導后續的改革推進。
1 數據與方法
嵊州市黃澤鎮中心衛生院為嵊州地區按人頭付費與簽約服務相結合試點改革的唯一試點,從2017年8月1日開始實施改革,截止2018年年底,共實行了一年零五個月。鑒于2017年9—12月為政策的試點改革初期,衛生信息化等配套建設也未完善,實施控費效果并不穩定,基于該實際情況,本研究采用2016年數據為改革前資料,2018年度數據為改革后資料,收入增長情況用居民消費價格指數進行扣除后核算,相關費用的實際增長率為經過價格指數扣除后的增長率。
數據來源主要是嵊州市黃澤鎮中心衛生院的年度財務報表和嵊州市醫療保障局提供醫保數據。統計方法主要通過描述性統計為主,以Excel 2016軟件實現。
2 結果
2.1 基本信息
2016年(改革前)的簽約人數為9 886人,2018年(改革后)的簽約人數為16 878人,增長率為70.73%。按性別分類,改革前,男性簽約人群占比為43.29%,女性為56.71%,改革后,男性占比為47.23%,女性為52.77%,男性簽約人數占比增加。按年齡分類,改革前60歲以上人群占比為60.19%,改革后降為52.25%。18~60歲人群占比改革前為29.52%,改革后升為34.47%。18歲以下人群占比改革前為10.30%,改革后為13.28%。簽約居民慢性病病人占比改革前為45.62%,改革后為37.63%,下降了7.99%。見表1。

表1 黃澤鎮中心衛生院簽約服務情況
根據具體的政策文件,人頭費的支付范圍即居民醫保簽約對象發生的醫保政策范圍的門診醫療費用。根據上一年的門診醫療費用與報銷金額、當年的居民醫保基金總額預算和當年的簽約對象數量,結合門診與住院醫療服務需求變化等因素,確定支付標準。在年終考核時,堅持“總額預算、獎懲結合”的原則,以基金總額預算為基礎,結余部分給予留用,超額部分結合年度考核予以支付。
由表2可知,2017年改革伊始,全年實際人頭費為267.73元,比預定的人頭費標準(257元/人)超出10.73元。2018年是改革運行的完整一年,全年人頭費為286.83元,超額3.50元。
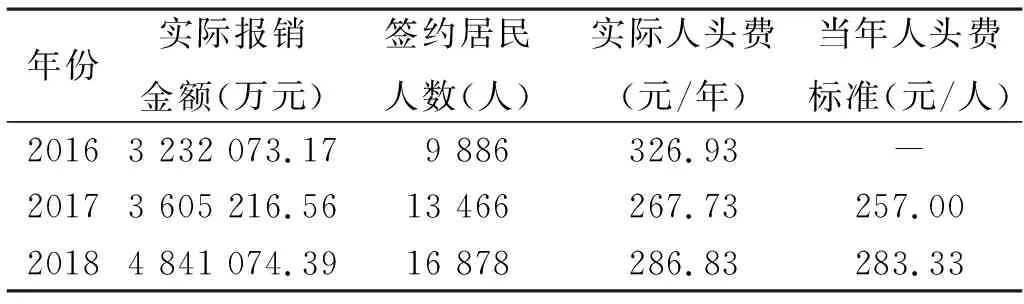
表2 2016—2018年黃澤鎮中心衛生院簽約居民的門急診實際人頭費
2.2 業務數量
2.2.1 總服務數量 門急診方面,門急診就診人次數改革前后分別為229 889和256 845人次,增長率為11.73%。門急診業務情況增長較為顯著。其中,涉及到簽約醫生服務和按人頭付費試點改革的人群中,門急診就診人次數為83 380人次,改革后為117 962人次,增長率為41.48%。簽約居民醫療服務數量明顯增加的主要原因是簽約人數改革前后增加顯著,幾乎呈翻倍增長。
2.2.2 住院 住院人次數改革前后分別為353和445人次,增長率為26.06%,增長顯著。實際開放床位數改革前后均為20張。平均住院日改革后增長顯著,由原先的6.48天,增長至9.33天,增長率為44.10%。見表3。
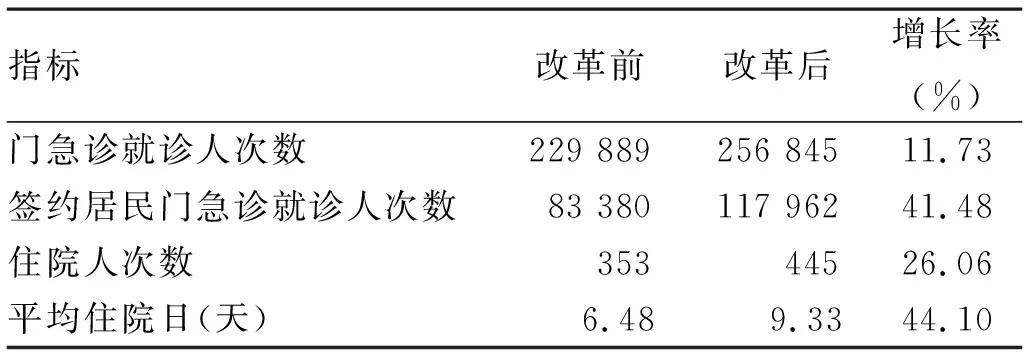
表3 黃澤鎮中心衛生院的業務情況
2.2.3 2018年黃澤鎮簽約居民門急診月就診情況 由圖1可知,試點衛生院內門急診月就診人次數總體略有下降,期間存在先下降后緩慢上升的波動,1月份最高,呈現較為明顯的季節性變化。月門急診就診人次數在1—3月份最多,與冬季天氣寒冷,流感流行等因素有關。3月份后迅速下降,4—6月份保持較為緩慢的下降趨勢,7—8月份稍有回升,可能與盛夏天氣炎熱,室內長期處在空調環境下,人員進出溫差較大引起夏季感冒人數增加。9—10月份,天氣較為涼爽,就診數量下降,11—12月份開始進入冬季,流感等患病率增加,門急診就診人次數又開始上升。

圖1 2018年黃澤鎮簽約居民門急診月就診人次數
2.3 收入情況
2.3.1 總收入 門急診業務收入改革前是1 523.76 萬元,改革后升為1 814.90萬元,經過價格指數調整后,實際增長率為13.43%。其中簽約居民的門急診收入的實際增長率為31.38%,更加明顯。門急診藥品收入改革后比改革前增長率了11.27%,略低于門急診收入的增長率。門急診藥品收入占比改革后比改革前低1.44%。
住院方面,住院收入增長明顯,實際增長率為26.95%,高于門急診收入。其中簽約居民的住院收入的實際增長率為75.11%,增長趨勢更加突出。而住院藥品收入呈減少趨勢,實際增長率為-1.79%。住院藥品收入占比改革后比改革前低16.45%。住院藥品收入控制比門急診藥品收入控制效果更好。醫保人頭費打包撥款總額由改革前的338.18萬元增長為改革后的440.14萬元,實際增長率為23.95%。見表4。
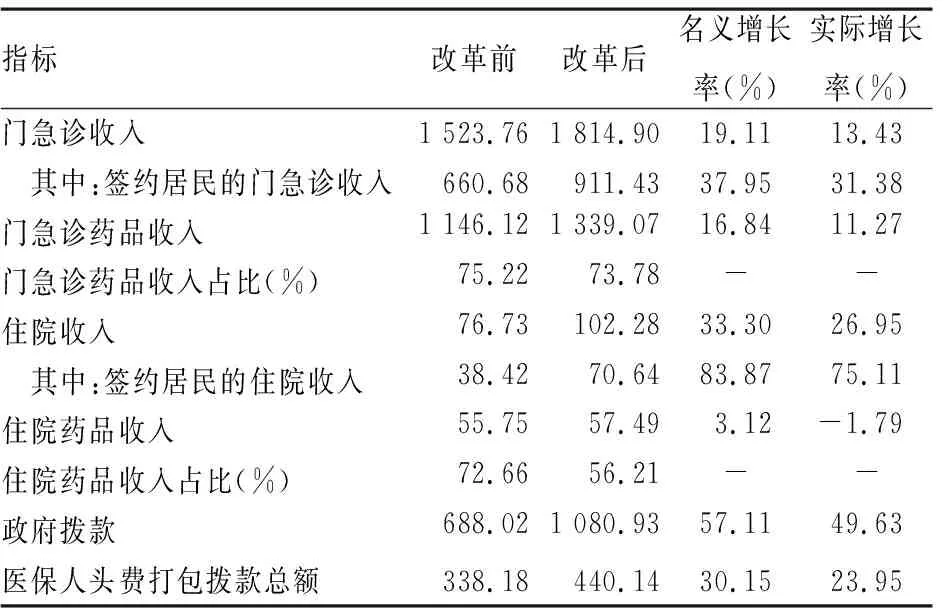
表4 黃澤鎮中心衛生院總收入情況(單位:萬元)
2.3.2 次均費用 黃澤鎮中心衛生院年人次均門急診費用改革前為66.28元,改革后為70.66元,實際增長率為1.53%。年人次均住院費用改革前為2 173.65元,改革后為2 298.43元,實際增長率為0.70%。
簽約居民年人次均門急診費用改革前為117.45元,改革后為117.69元,實際增長率為-4.58%。由此可知,按人頭付費改革對門急診的人均次費用的控費效果已初步顯現。年人次均住院費用改革前為9 831.19元,改革后為10 302.37元,實際增長率為-0.20%,稍有下降。無論是門急診還是住院,年人次均費用的增長率為負增長,實現均次費用控費目標。見表5。

表5 黃澤鎮中心衛生院接診病人和黃澤鎮簽約居民的次均費用
2.4 醫保運行情況
由于嵊州市僅在黃澤鎮中心衛生院實行按人頭付費與簽約改革服務試點,故試點醫院的醫保運行情況與嵊州市全市情況有所區別。
試點醫院的醫保政策為改革實施后,試點地區的簽約居民的門急診報銷比例為55%,比嵊州全市平均水平高5%,門急診報銷封頂線試點醫院為700元,比非試點地區高100元。
就試點醫院的醫保支付情況而言(表6),居民醫保支付總費用改革前為1 167.77萬元,改革后為1 366.35萬元,實際增長率為11.44%,醫保支付費用仍在增長。其中統籌基金支付的實際增長率為20.64%,參保人員自付現金的實際增長率為3.48%,可能與參保人數增加和門急診人均費用增長有關。
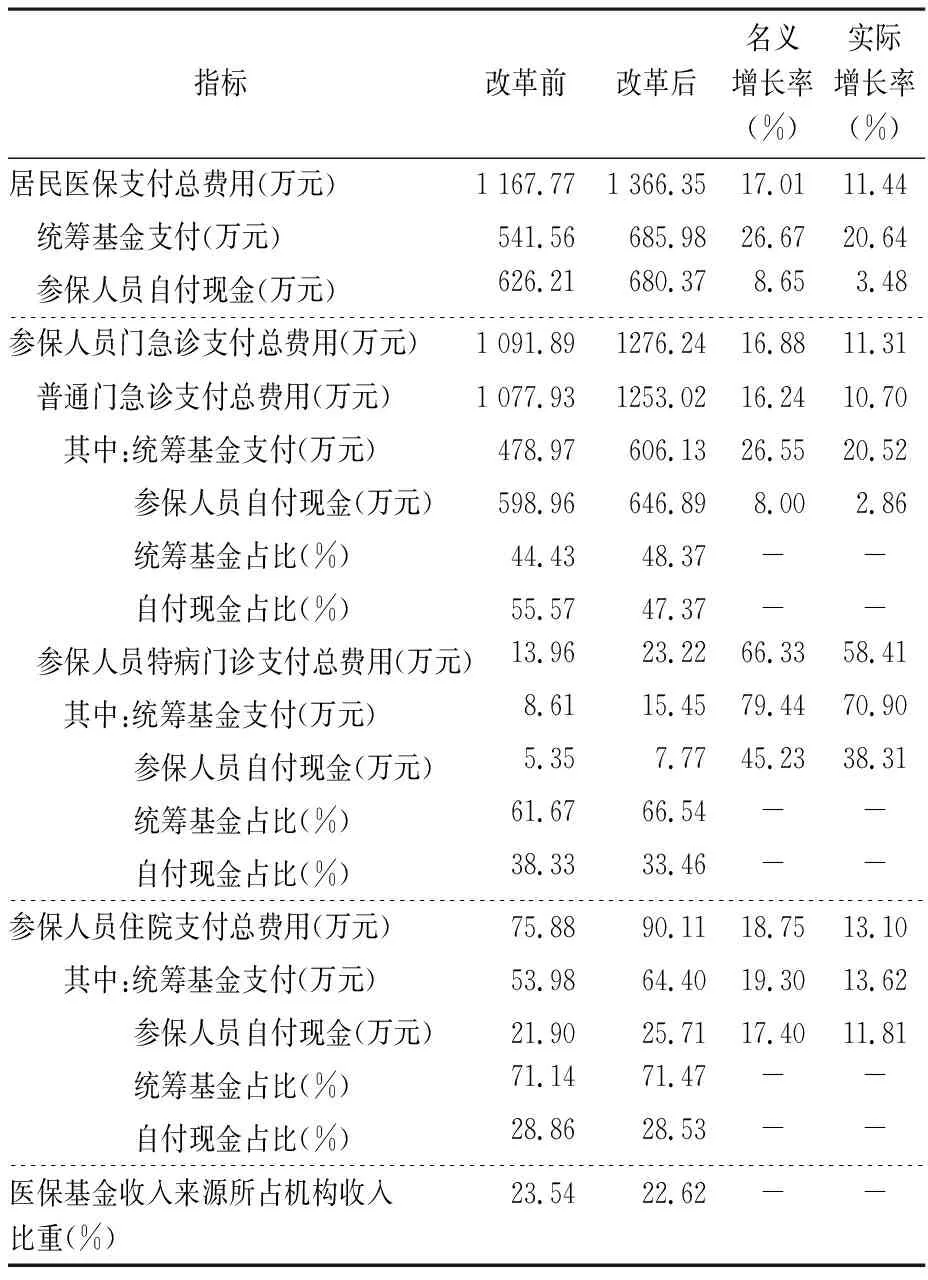
表6 黃澤鎮中心衛生院的居民醫保運行情況
參保人員門急診支付費用改革前為1 091.89萬元,改革后為1 276.24萬元,實際增長率為11.31%。普通門急診支付總費用的實際增長率為10.70%。其中的統籌基金支付額度實際增長了20.52%,參保人員自付現金額度實際增長率了2.86%。
參保人員住院支付總費用由改革前的75.88萬元在增長至改革后的90.11萬元,實際增長率為13.10%。其中的統籌基金支付額度實際增長了13.62%,參保人員自付現金額度實際增長了11.81%。醫保基金收入占機構收入比重改革后降低了0.92%。
而對嵊州全市來說, 2016—2018年里嵊州市居民醫療保險總體情況為實際參保人數逐年下降,居民醫保籌資總額逐年增加,醫療保險實際支出一直在增長。門急診基金支付總額在這三年里逐年增長,以2016—2017年增長幅度最高,為14.91%。這與2016年7月1日起嵊州市門急診報銷比例提高了15%和2017年8月1日開始實行的按人頭付費試點改革中再次提高了簽約居民的門急診的報銷比例的政策有關。 住院基金支付總額逐年上漲,以2017—2018年的增長率最高。醫保基金結余在這三年均處于赤字狀態,但在逐年改善,特別是2017年以后,改善幅度較為明顯。可能原因是與醫保籌資額逐年增加,加上按人頭付費政策的控費效果稍有顯現有關。見表7。
3 討論和建議
3.1 改革后居民更傾向于住院服務
由改革結果可知,門急診和住院的業務收入和醫保支付總額增長情況有所區別,住院方面的指標增長情況明顯高于門急診指標。這可能由于黃澤鎮中心衛生院簽約居民由于門急診報銷總額控制,促使居民傾向于住院治療,從而在改革后住院指標增長明顯。
3.2 改革時間太短,控費全年目標尚未達到
盡管控費情況逐漸改善,但仍未實現結余,可能主要與改革時間太短有關,建議持續評估。 而且由于目前按人頭付費改革的門急診報銷比例僅提高5%(與其他基層衛生院相比),醫保報銷差距較小,難以提高簽約人群在試點醫院就診的吸引力,仍有相當部分患者外流至其他醫院,這對于控費目標的完成造成一定困難。
3.3 當前全科醫生簽約服務能力與門診單純控費目的不匹配
本次改革的目標只是簡單地減少門診費用,短期內通過減少不合理用藥、不合理診療取得一定成效,但單純的門診控費措施短期內治標不治本,要想實現醫保控費目標,后續改革應加強全科醫生簽約服務內容的完善,提高簽約居民對全科醫生的信任度和滿意度[5-6],以優質的服務吸引居民信任,提高基層就診率,達到分級診療的目標;通過全科醫生長期的健康管理,使居民少生病,少住院,減少醫保費用;通過精準的轉診,減少醫保費用[7]。
3.4 醫保控費目標與衛生院業務拓展存在矛盾
自新醫改以來,基層醫療機構在提升醫療服務能力方面一直存在發展瓶頸。作為醫療服務網絡的網底,衛生院需要提高自身醫療服務水平,提高門急診和住院業務數量和質量[8-9]。但這一目標與醫保的門診控費存在一定的矛盾,使臨床醫生執行有困惑。特別是目前僅針對于門急診業務的控費措施,由上述數據分析可知,醫院會傾向于對原先只需要門急診服務的患者轉為提供住院服務,達到門診控費的目的,但反而會更加重醫院住院床位緊張等問題。
3.5 家庭醫生數量較少,簽約服務實施困難
2018年,黃澤鎮家庭醫生數量為36人,但簽約人數為16 878,醫患比1 ∶468.8,家庭醫生的工作負荷較大。在人手緊缺的情況下,為滿足病人的診療需求,黃澤鎮中心衛生院還建立了十幾張家庭病床,所建的家庭病床都是醫生休息時間出診。工作負荷過重,工作待遇一般,加之普遍存在的編制緊缺問題[10],家庭醫生的工作積極性和穩定性面臨著逐漸降低的窘境。
利益沖突無

