體外診斷試劑生產企業質量管理體系的關鍵控制點梳理
何婷 上海市醫療器械化妝品審評核查中心 (上海 200020)
內容提要: 體外診斷產品作為國內醫療器械分類目錄中的重要組成部分,在臨床輔助診斷方面的作用越來越顯著。文章闡述了國內體外診斷產業的發展變化情況,并結合現場核查發現的不合格項進行匯總、分類、分析,梳理了體外診斷試劑生產企業質量管理體系中的若干關鍵控制點。
目前,從全球視角來看IVD產業的發展還是以歐洲、日本等經濟發達國家為主導,基本呈平穩增長的趨勢,如羅氏、西門子等外資企業仍占據了很大的市場份額,其生產和銷售的產品也以“售后服務完善”“故障率低”“性能指標穩定”等優勢獲得較高的市場認可率[1]。但近幾年來,隨著我國政府逐漸加大對生物醫藥行業的支持力度,全國各地各種生物醫藥園區如“雨后春筍”般涌現,國內IVD產業也呈現集群化發展,技術水平有了長足發展,一些本土企業掌握的多項技術已達到國際一流水平。本文對國內體外診斷產業的發展變化情況進行概述,并結合現場核查發現的不合格項進行匯總、分類、分析,梳理了體外診斷試劑生產企業質量管理體系中的若干關鍵控制點。
1.國內體外診斷產業的發展變化與監管
國內IVD的產業發展,最早可追溯至20世紀70年代末。當時國內大多數IVD產品都處于實驗室研制階段,生產企業的雛形是為數不多的幾家醫化所和試劑站生產單位,如上海醫化所和科華前身湖南化劑室,但當時仍舊是未成型的產品生產和銷售模式[2]。另一方面,全國各地的臨床檢驗中心相繼成立和IVD產業標準化委員會的出現也大大地促進了國內IVD產業化的發展以及規范化管理模式雛形的出現。
20世紀90年代初,國內不斷涌現IVD的生產型企業,開始逐漸從手工配制應用試劑轉變成商品化的成套試劑盒以供臨床應用,IVD企業的性質也逐漸由原先的國有企業轉變為民營企業。一些具有眼光的民營企業也逐漸引進國外的先進設備,通過自主學習研發來開發屬于自己的市場。如:北京大龍引進了首套半自動酶標產品洗板儀;上海科華研發的國內首套全包被“兩對半”試劑盒也開始投入臨床使用[2]。與此同時,國內有關IVD產業的監管模式也在逐步完善,國家藥品監督管理局掛牌成立,IVD產業逐漸步入法制化的發展軌道,一些配套政策的推出也進一步推動了產業的集中性發展。
從2001年中國加入世界貿易組織(WTO)開始,國內IVD產業巨大的市場需求和發展潛力吸引了很多外資企業的注意,開始逐步占領國內三甲醫院等高端市場。外資企業主要通過試劑儀器一體化的封閉模式投放產品,加之技術門檻較高的優勢,一舉占據壟斷地位。所謂“機遇與挑戰并存”,面對這樣的局面,也促進了一些國內的先知企業開始重視自主研發,聯合資本市場的力量,利用各種資源進行技術追趕,伴隨著國家的各種扶持政策,逐漸在IVD產業占據領軍地位,如“深圳邁瑞”“科華生物”等。
近幾年來,隨著政策的進一步引導與支持,國內IVD產業得到了高速發展,呈現集群化,目前主要集中在長三角、京津冀和珠三角地區。一些本土的企業掌握的多項技術已達到國際一流水平,逐漸替代進口產品,如“九強生物”“達安基因”“四川邁克”等。但伴隨著整體產業的高速發展,市場上也出現了很多的無證貼牌產品,為此,監管部門也陸續出臺了一系列的整治政策(見表1),旨在進一步促進IVD產業的規范化監管。

表1. 近年來的法規及規范性文件
2.體外診斷試劑生產企業質量管理體系的常見問題匯總
2.1 數據收集及總體情況分析
2015年,原國家食品藥品監督管理總局印發了包含體外診斷試劑在內的四個現場檢查指導原則,其中《醫療器械生產質量管理規范體外診斷試劑現場指導原則》[3]主要用于指導監管部門對體外診斷試劑生產企業實施《醫療器械生產質量管理規范》[4]及相關附錄的現場檢查和對檢查結果的評估。結合上海市體外診斷試劑生產企業共96家次的現場體系核查情況,其中包括36家次許可核查,42家次二類注冊核查和18家次三類注冊核查,對開具的不合格項內容進行梳理。圖1為基于體外診斷試劑現場指導原則共十一章內容開具的不合格項在不同類別的體系核查中的占比情況,圖2為根據體外診斷試劑現場指導原則共十一章的內容進行的不合格項總體分布情況統計。
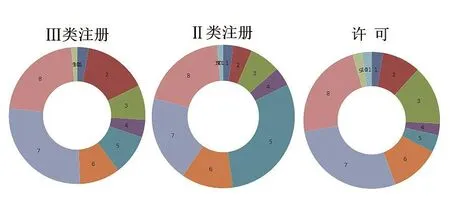
圖1. 注冊/許可體系核查中不合格項的占比情況
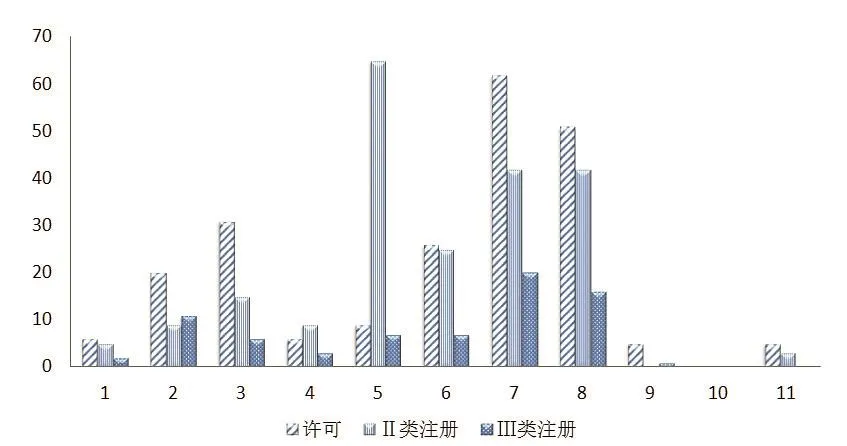
圖2. 不合格項的總體分布情況
由圖1可見:不管是二類/三類注冊體系核查還是許可事項核查,企業在“第七章 生產管理”和“第八章 質量控制”中更容易出現質量管理體系失控,由于許可體系核查時主要基于已獲證的產品,且檢查內容更多的是關注企業硬件設備及整體質量管理體系運行情況,因此“第五章 設計開發”的不合格項情況較少,一部分的不合格項分布在“第二章 廠房與設施”和“第三章 設備”章節中。對于二類/三類新產品的注冊體系核查,基于產品仍處于注冊申報階段,設計開發中的某些環節的管控措施仍存在欠缺或不足,尤其是二類新產品注冊,該類生產企業研發及管理水平參差不齊,在“第五章 設計開發”中出現不合格項的概率遠遠高于三類企業。
圖2進一步驗證了圖1有關不合格項在“第七章”和“第八章”占比較高的情況。另外,三類新產品注冊體系核查中,開具的不合格項數量要低于二類注冊和許可核查。這一類企業的平臺較高,研發實力較強,人員素質普遍較好,因此企業的質量管理體系整體運行更可控可靠。
2.2 主要章節的問題分析
《醫療器械生產質量管理規范體外診斷試劑現場指導原則》[3]共十一章節,分別從“機構與人員”“廠房與設施”“設備”“文件管理”“設計開發”“采購”“生產管理”“質量控制”“銷售和售后服務”“不合格產品控制”和“不良事件控制、分析和改進”提出具體要求。基于以上96家次的現場核查情況,作者對不合格項相對比較集中的四個章節具體分布情況進行匯總,并結合實際案例進行分析。
“第五章 設計開發”章節主要涉及產品研發整個過程的策劃,包括早期立項;可行性分析;產品功能/性能、安全風險及法規要求等信息的輸入;設計轉換;產品生產和后期服務所需的相關信息的輸出、驗證、確認以及研發各個階段的評審。
由圖3可見,不合格情況主要集中在“*5.4.1”“5.7.1”“5.9.1”和“5.10.2”,其中針對“*5.4.1”的內容,企業普遍存在輸出文件不完整或輸出的文件無法指導實際生產操作,比如:需對溫濕度進行控制的產品未輸出有關生產環境要求的文件;對于產品性能評估過程中涉及到的臨床樣本未能收集背景信息資料;需要進行生產前小樣滴配的產品缺少具體作業指導書;對于自制的原料未能輸出具體制備的指導性文件。針對“5.7.1”的內容,依據目前國內體外診斷試劑的監管要求,產品技術要求和產品說明書均為注冊證附件,所以就要求企業針對注冊批件上有關產品性能指標、適用儀器及樣本要求等提供驗證數據,但目前國內企業往往存在驗證不充分的情況。針對“5.9.1”的內容,根據最新免臨床產品目錄,國內體外診斷試劑產品絕大部分都無需臨床試驗,由企業自行根據《免于進行臨床試驗的體外診斷試劑臨床評價資料基本要求(試行)》[5]進行臨床評價。這一改變雖在一定程度上減輕了企業在新產品上市前的成本及時間投入,但也提高了企業在臨床確認這一環節的要求,目前企業普遍存在臨床評價報告記錄不完整、樣本無法溯源等涉及到真實性的問題。2020年國家藥品監督管理局發布的第19號通告的附件《醫療器械注冊質量管理體系核查指南》[6]中也進一步明確了注冊體系核查中對于真實性的具體要求。
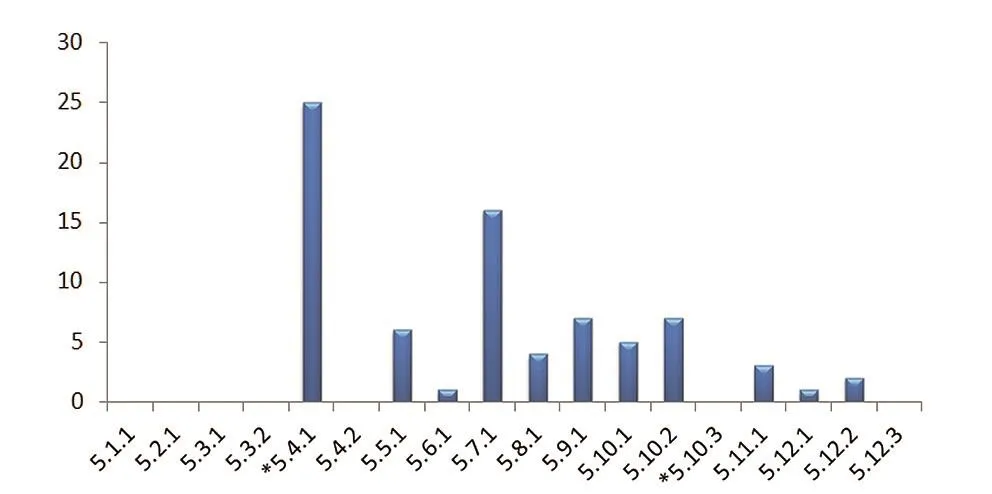
圖3. “第五章 設計開發”不合格項的分布
針對“5.10.1”和“5.10.2”的內容,部分企業會對某些變更情況未識別或未對變更情況進行必要的評審,比如:研發中使用的關鍵物料與最終產品定型時的關鍵物料不一致;注冊檢驗時根據新標準的要求對部分性能指標進行了變更,但企業未進行相關評審。
“第六章 采購”章節主要對具體采購過程提出要求,包括采購整體流程、合格供方的評估、采購信息的追溯性以及采購物料的驗證等。
由圖4可見,該章節常見的問題主要有:未與關鍵的物料供方簽訂質量協議或原協議已過期(涉及*6.4.1);未按照文件規定對合格供方進行年度評價(涉及6.3.2);未按照制定的規程對關鍵物料進行檢驗或驗證(涉及6.6.1)。另外,目前國內體外診斷試劑行業開始關注到基質效應帶來的檢測差距,很多的生產企業開始使用臨床上收集的陰性/陽性樣本配制企業內部的參考品,但對于樣本的溯源性仍存在失控的風險,這也是“6.7.1”開具率比較高的主要原因。

圖4. “第六章 采購”不合格項的分布
“第七章 生產管理”章節主要梳理了生產過程中需要關注到的內容。由圖5可見,不合格情況主要集中在“7.3.1”“7.6.2”和“7.14.1”。由于該章節覆蓋內容較多,更多的是關注生產實際操作的規范性和可控性。企業普遍存在的問題集中在“對于部分需要清洗或清潔的原材料未明確具體的操作步驟,未對該方法的有效性進行驗證”“生產記錄不完整,缺少主要生產設備編號等信息”“缺少中間品存儲條件及有效期的規定及相關驗證”“未進行物料平衡核查或在發生物料平衡不達標時未進行偏差處理”。
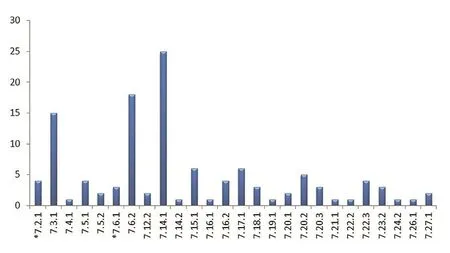
圖5. “第七章 生產管理”不合格項的分布
“第八章 質量控制”章節主要是對原材料、半成品及最終成品的檢驗過程進行控制。由圖6可見,不合格項主要集中在“*8.3.1”“8.7.1”和“8.10.1、“8.10.2”。常見的典型問題包括:成品出廠檢驗要求低于產品技術要求的標準;針對檢驗過程中使用的參考物質配制過程中的原材料未能有效追溯;校準品的賦值程序與產品技術要求中的不一致或未明確賦值程序;校準品等參考物質的臺賬信息不完整。還有一個共性的問題是目前很多產品均有國際/國家標準品供采購,但供應商未制定明確的有效期,企業一般會自定義其效期,但部分企業缺少相應的驗證性數據以及復驗的周期性要求。
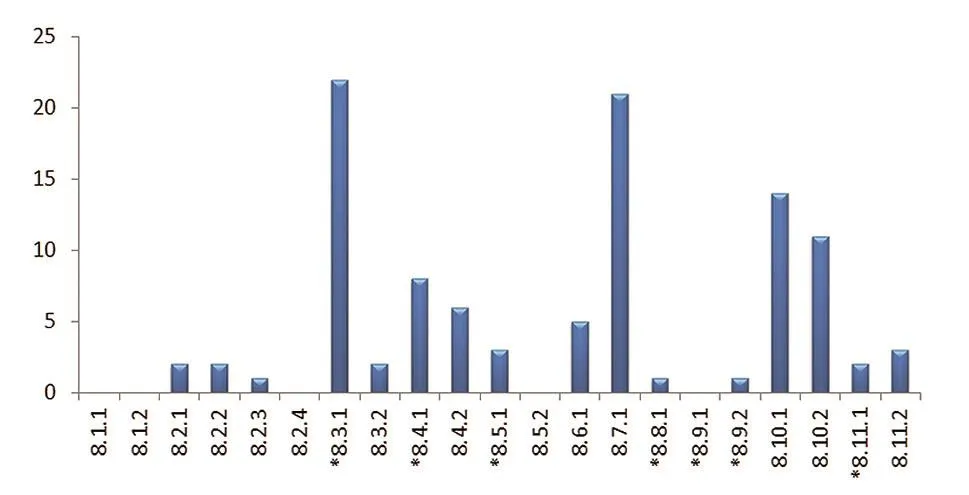
圖6. “第八章 質量控制”不合格項的分布
3.關鍵控制點梳理
基于以上的數據匯總及分析,結合指導原則的具體要求,將各章節關鍵控制點梳理如下。
3.1 機構與人員
“第一章 機構與人員”主要把握以下兩個方面內容:第一,從職責劃分和崗位要求上對企業負責人、管理者代表、部門負責人以及直接影響產品質量的其他人員提出明確要求,進行定期的崗位及法規培訓。第二,對各部門的職責權限劃分清楚,加強人員培訓,及時制定人員健康檔案。根據以往的監管數據顯示,每年由于部門分工不明確、管理混亂以及專業技術人員培訓不到位造成的安全問題不計其數。
3.2 廠房與設施
“第二章 廠房與設施”首先需要從大框架下把握廠房設施整體布局的適應性和合理性,再結合具體產品的特性考慮是否需要進行特殊環境的控制,同時在生產制造過程中做好生物防護和有毒有害防護工作。
3.3 設備
“第三章 設備”主要關注設備的符合性、適用性以及日常的維護保養工作。對于體外診斷試劑的生產企業,需特別關注的兩大關鍵設備就是工藝用水和空調凈化系統,包括設備的結構原理、定期監測和維護保養均要形成相應的管理文件和記錄。
3.4 文件管理
“第四章 文件管理”其實貫穿了整個質量管理體系的實現過程,主要可分為技術類文件(如“產品技術要求”;采購、生產及檢驗相關規程)和通用文件(如質量手冊、程序文件),需要重點關注文件的完整性和符合性。
3.5 設計開發
圖7體現了“第五章 設計開發”的整個過程,每一步的實現都需要相關的文件及記錄加以佐證。

圖7. “第五章 設計開發”的示意圖
3.6 采購
“第六章 采購”的主要控制點在于采購控制程序文件是否完整,合格供方的評審及質量協議是否更新,物料的接收標準是否明確以及原材料的檢驗方法是否確定。在這一章節,批號的追溯性比較關鍵,從后期的銷售記錄及生產檢驗記錄中的批號信息都應該能追溯到前期相關物料的采購信息。
3.7 生產管理
“第七章 生產管理”是最終產品的具體實現過程,除了具體的作業指導書及記錄之外,特別需要重視的是各項驗證工作的開展,這也是目前國內體外診斷試劑生產企業的短板,比如:關鍵工序/特殊過程的驗證/確認、清潔效果驗證、涉及的計算機軟件的確認、工藝用氣的驗證、中間品儲存有效期的驗證、消毒劑及方法的驗證以及工藝的周期性驗證。
3.8 質量控制
“第八章 質量控制”除了常規的原材料、半成品和成品出廠檢驗的規程、記錄需要完整之外,企業還需要關注產品放行的規定以及具體執行情況。另外針對體外診斷試劑產品的特性,還需要建立留樣規定,大部分企業會具體分為一般留樣和重點留樣,前者主要用于留樣備查,后者主要進行長期穩定性的實時監測。
3.9 售后
第九章~第十一章主要是對售后的要求,主要關注點包括:銷售記錄的完整性和可追溯性、不合格品的控制和處置規定、不良事件的監測及收集和產品召回的情況。

