MDT管理LSG對肥胖2型糖尿病患者HOMA及糖脂代謝的影響研究
夏連麗,陳曉蕾,尹劍輝,賈 農,張力君,楊悅林,張繼宏,劉麗穎
(昆明市第一人民醫院 1.內分泌科;2.普外科;3.檢驗科,云南 昆明 650000)
肥胖是2型糖尿病中最常見的合并癥,由于患者體內存在胰島素分泌不足或嚴重的胰島素抵抗,因此容易表現出過度的肥胖,從而加重代謝障礙,增加并發癥的發生率[1-2]。腹腔鏡下袖狀胃切除術(laparoscopic sleeve gastrectomy,LSG) 用于病態肥胖癥的治療具有顯著效果,在相關研究中發現,LSG 在不但可以直接減重,對于2型糖尿病患者的代謝功能也有一定的改善作用[3]。由于糖尿病是一種慢性代謝性疾病,因此在進行手術的同時,臨床還需要加強全面的疾病管理水平。多學科協作模式(multidisciplinary cooperation model,MDT) 近些年來廣泛應用于各種綜合慢性疾病的管理中,借助多個科室的專業力量,對患者進行綜合全面的疾病管理[4]。本研究為了探討MDT管理下的LSG對肥胖2型糖尿病患者的糖脂代謝及穩態模型(glucose and lipid metabolism and homeostasis model,HOMA) 的影響,在本院既往收治的病患者中選取80 例進行觀察,期望得到一個明確的結論,現報告如下。
1 資料與方法
1.1 一般資料
經我院倫理委員會批準,選取2019年7月-2021年5月在本院治療的肥胖2型糖尿病患者80例作為研究對象,納入標準:①符合《中國2型糖尿病防治指南(2017年版)》[5]中對肥胖2型糖尿病的診斷;②單純代謝過剩,需要進行減重治療;③符合LSG適應癥;④對本研究知情并同意參與。排除標準:①繼發性肥胖;②未經非手術減重治療;③伴有嚴重器質性疾病,對手術不耐受;④有藥物、酒精依賴;⑤合并精神、意識障礙。將入選患者分為2組,研究組40例,男性18例,女22例,年齡25~60 歲,平均(42.51±7.24) 歲,體重指數(body mass index,BMI) 35 ~65kg/m2,平均(45.21±4.26) kg/m2;對照組40例,男性20例,女性20 例,年齡23~62 歲,平均(42.37±7.38)歲,BMI36~62kg/m2,平均(45.35±4.19) kg/m2。2 組一般資料對比差異無統計學意義(P>0.05)。
1.2 方法
LSG:氣管插管全麻,患者采取平臥分腿位,常規建立氣腹,于臍上、左上腹、右上腹及劍突下置入Trocar,臍上置入觀察鏡,使用超聲刀對肝胃韌帶無血管區進行分離,暴露右側膈肌腳,賁門下約2cm處切,暴露胃后壁,采用無損傷抓鉗牽拉胃底,暴露賁門左緣,使用超聲刀切開左膈肌腳外緣His角淺面漿膜層,然后沿胃后壁向賁門切跡方向將賁門右側潛行鈍性分離,于His角開窗處穿出,建立胃后壁隧道,經主操作孔將可調節胃束帶置入腹腔,將胃束帶拖至胃后壁隧道中,水囊一面緊貼胃后壁,束帶兩端對接鎖扣,預制胃內校準導管充氣25mL后拉至賁門下,調整胃束帶位置,使胃小囊容量為25mL,間斷縫合胃底前壁漿肌層,包埋、固定胃束帶,導管最后經左上腹操作孔引出,連接并固定注射泵。
對照組:術后給予常規管理,監測生命體征,預防性抗感染,監測代謝指標如血糖血脂等。
研究組:術后給予MDT管理:(1)內分泌科。對患者進行基本的病史采集、體格檢查、代謝指標監測,包括患者的血糖血脂、胰島功能、體重等,對可能引起的相關并發癥進行預防,如骨質疏松、貧血、維生素缺乏等。(2)減重代謝科。對患者及家屬進行健康宣教,明確肥胖與疾病之間的相互關系,強調術后健康飲食的重要性。(3)心理科。對患者個人及其家庭情況進行評估,降低環境帶來的影響,改善心理狀態,提高治療的依從性。(4)營養醫學科。根據患者飲食習慣設定合理的營養搭配方案,調整熱量、蛋白、碳水化合物等營養物質的攝入比例,幫助患者達到一個理想的體脂狀態。⑸運動康復科。幫助患者制定合理的運動鍛煉方案,在術后恢復良好的基礎上,遵照醫囑建議開展運動,通過有氧運動、無氧運動相結合的方式,合理的控制體重。⑹醫患溝通。護理團隊提升溝通技巧,在開展疾病管理的同時注意人文關懷,與患者換位思考,促進醫護患三方關系的和諧穩定發展。
1.3 觀察指標
(1)代謝指標。分別于術前術后取患者晨起空腹狀態下靜脈血3mL送檢,以鄰甲苯胺法測定空腹血糖(fasting blood glucose,FBG)、餐后2h血糖(2h postprandial blood glucose,2hPBG)。正常空腹血糖水平(3.9~6.1) mmol/L,正常餐后2h血糖(2.8~7.8) mmol/L。取患者晨起空腹狀態下靜脈血3ml送檢,以氧化酶聯比色法檢測2組患者血清中甘油三酯(triglyceride,TG)、總膽固醇(total cholesterol,TC) 水平。
(2)HOMA。應用穩態模型法計算HOMA-IR、HOMA-β,HOMA-IR=FBG×空腹胰島素/22.5。HOMA-β=20×空腹胰島素/(FBG-3.5)。
(3)體重指標。監測術前術后體重、BMI。BMI=體重÷身高2。
(4)并發癥。觀察術后患者發生低血糖、惡心嘔吐、腹瀉情況。
1.4 統計學方法
應用SPSS22.0統計軟件進行數據分析,計數資料比較采用χ2檢驗,計量資料以均數+標準差(±s) 表示,組間比較采用t檢驗,均以P<0.05為差異有統計學意義。
2 結果
2.1 代謝指標
干預前,2組FPG、2hPBG、TC、TG對比無差異(P>0.05),干預后研究組血糖、血脂指標均低于對照組(P<0.05),見表1、表2。
表1 2 組干預前后血糖水平對比(±s,mmol/L)
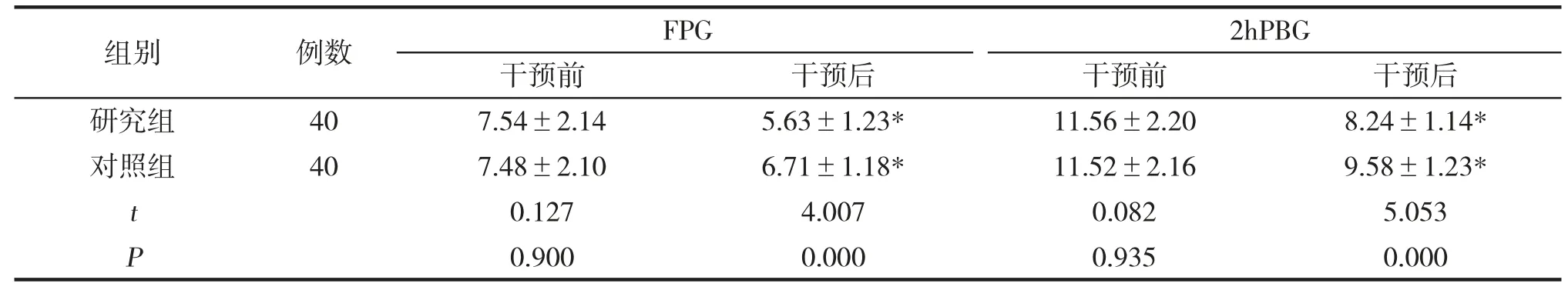
表1 2 組干預前后血糖水平對比(±s,mmol/L)
組別 例數 FPG 2hPBG P 0.900 0.000 0.935 0.000干預前 干預后 干預前 干預后研究組 40 7.54±2.14 5.63±1.23* 11.56±2.20 8.24±1.14*對照組 40 7.48±2.10 6.71±1.18* 11.52±2.16 9.58±1.23*t 0.127 4.007 0.082 5.053
表2 2 組干預前后血脂對比(±s,mmol/L)

表2 2 組干預前后血脂對比(±s,mmol/L)
組別 例數 TC TG P 0.828 0.026 0.899 0.005干預前 干預后 干預前 干預后研究組 40 5.13±0.85 4.51±0.68* 2.21±0.69 1.63±0.52*對照組 40 5.09±0.79 4.86±0.70* 2.23±0.72 2.01±0.66*t 0.218 2.268 0.127 2.860
2.2 HOMA
干預前2組HOMA-IR、HOMA-β對比無差異(P>0.05),干預后研究組HOMA-IR低于對照組(P<0.05),HOMA-β高于對照組(P<0.05),見表3。
表3 2 組干預前后HOMA對比(±s)

表3 2 組干預前后HOMA對比(±s)
組別 例數 HOMA-IR HOMA-β P 0.679 0.000 0.885 0.001干預前 干預后 干預前 干預后研究組 40 3.20±0.23 1.32±0.14* 16.12±3.07 42.01±10.22*對照組 40 3.18±0.20 2.10±0.19* 16.22±3.12 34.57±9.41*t 0.415 20.902 0.144 3.387
2.3 體重指標
干預前2組體重、BMI對比無差異(P>0.05),干預后研究組體重、BMI均低于對照組(P<0.05),見表4。
表4 2 組干預前后體重指標對比(±s)
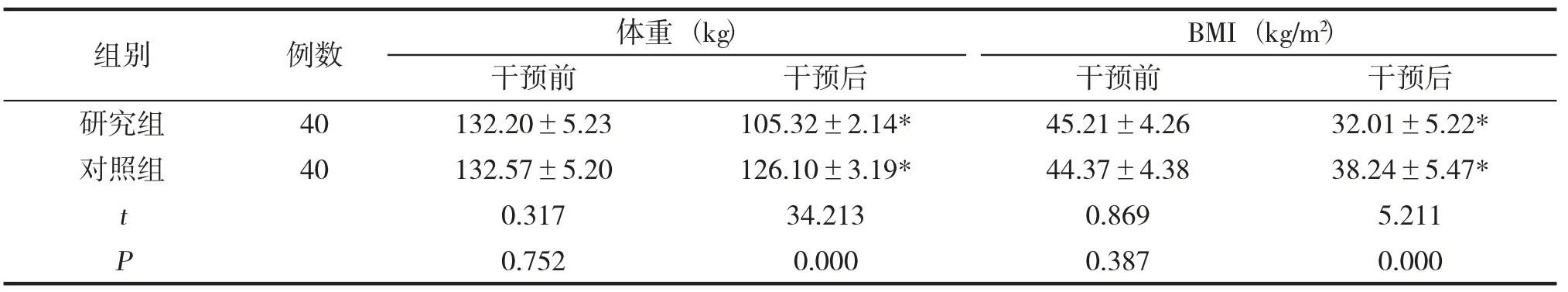
表4 2 組干預前后體重指標對比(±s)
注:表1-4 中,與同組干預前相比,*P<0.05。
組別 例數 體重(kg) BMI(kg/m2)P 0.752 0.000 0.387 0.000干預前 干預后 干預前 干預后研究組 40 132.20±5.23 105.32±2.14* 45.21±4.26 32.01±5.22*對照組 40 132.57±5.20 126.10±3.19* 44.37±4.38 38.24±5.47*t 0.317 34.213 0.869 5.211
2.4 并發癥
術后研究組患者發生低血糖的1例(2.50%),惡心嘔吐4例(10.00%),腹瀉1例(2.50%),總發生6 例(15.00%),對照組低血糖4例(10.00%),惡心嘔吐7例(17.50%),腹瀉4例(10.00%),總發生15例(37.50%)。2組對比差異有統計學意義(χ2值=5.230,P<0.05)。
3 討論
對于肥胖2型糖尿病患者來說,LSG是一種比較新型的治療方法,在既往研究中,相關患者接受LSG 治療后,肥胖、代謝功能明顯得到緩解,但是手術風險較高,并發癥多[6-7]。近些年來,經過成熟的臨床疾病管理系統的應用,可以對手術方式以及適應癥進行嚴格把控,包括術后對患者的綜合性干預,也可以開展更加全面的管理措施。在本研究中將MDT應用于患者術后的疾病管理中,聯合內分泌科、減重代謝科、心理科、運動康復科以及醫患關系溝通處理多個部門學科,對患者進行綜合的術后疾病管理。糖尿病以及肥胖患者首次診療一般選擇內分泌科,通過醫師病史采集、實驗室代謝指標檢驗等對疾病進行診斷與鑒別[8]。在本研究中的術后患者,內分泌科對其體重及BMI進行持續監測,包括胰島功能、相關代謝并發癥等,幫助患者達到一個比較理想的圍術期生理水平,降低術后并發癥風險;減重代謝科注重患者術后的生活習慣,通過對患者及家屬進行健康宣教,提高其對疾病與手術治療的認知,重視健康合理飲食;肥胖給患者帶來的外在與內在的影響是巨大的,多數患者對于疾病帶來的生活與社會關系中的變故無法承受,因此出現一些心理上的問題,包括焦慮、抑郁等,這些都為患者的治療造成了一定的影響[9-10]。通過心理科的醫師干預,及時發現患者存在的心理問題,并予以干預,從而降低患者心理壓力,提高治療信心與依從性;雖然肥胖是不利于疾病控制的,但是日常的營養還需要得到保證,營養醫學科可以幫助患者制定均衡的營養計劃,合理控制熱量、糖分等的攝入,不但控制血糖、血脂水平,還要保證機體正常的能量需求;運動是維持體重控制的有效途徑,運動康復科從患者的實際情況出發,安排不同類型的運動方式,有效開展術后康復鍛煉,維持減重效果[11-12]。在多學科協作過程中,免不了與廣大患者及家屬的溝通,本院的醫護團隊均有較強的溝通技巧,通過專業的醫學素養及情感上的人文關懷,有效提升與患者溝通的效率,從而促進疾病管理流程,以便得到更好的管理效果。
研究結果顯示,2組血糖、血脂、體重、BMI水平干預后均降低,且研究組低于對照組(P<0.05),干預后研究組HOMA-IR低于對照組(P<0.05),HOMA-β高于對照組(P<0.05),且術后并發癥研究組少于對照組(P<0.05)。LSG通過縮胃起到減重的效果,降低胃容量的同時,不會對胃腸道形成干擾,保證食物正常的消化吸收過程。研究表明,相比于傳統藥物治療,采取LSG手術治療的患者更能夠完全緩解血糖、血脂異常代謝水平,對于代謝指標、高血壓、呼吸阻礙等均有顯著的緩解作用[13-14]。在此基礎上采用MDT可以全方位對患者進行術后支持,通過臨床指標的檢測、飲食運動的合理安排、心理干預等,顯著幫助術后患者功能恢復,養成良好的生活習慣,從而更好地維持手術療效。
綜上所述,在肥胖2型糖尿病患者中,采用MDT 管理下的LSG可以顯著改善代謝指標,有效控制患者糖脂代謝水平,改善胰島素抵抗情況,臨床作用顯著。

