無濕化中低流量吸氧在婦科腹腔鏡術后患者中的應用效果分析
吳小美
(鹽城市第一人民醫院婦科 江蘇 鹽城 224002)
近年來腹腔鏡手術被越來越廣泛地應用于婦科疾病的診斷與治療,但是術后由于二氧化碳氣體殘留,極易對腹腔臟器和腹壁產生牽拉作用,從而進一步導致肩部疼痛、膈肌和腹部脹痛等非切口疼痛[1]。腹腔鏡術后常規給予中低流量吸氧,結合血液中過多的二氧化碳氣體,增加血氧含量,緩解非手術切口疼痛癥狀或者降低其發生率[2],同時還可以起到鎮靜、減少患者惡心嘔吐等麻醉藥副作用的影響[3]。國內臨床上常用的吸氧方式仍為濕化吸氧,而美國指南指出在空氣濕度足夠的情況下進行中低流量鼻導管吸氧則無需濕化[4],濕化吸氧需要每日更換濕化液且極易受到細菌污染,大大增大了患者呼吸道感染的機會[5]。鑒于此,我科針對腹腔鏡術后患者采取了非濕化中低流量鼻導管吸氧,現報道如下。
1.資料與方法
1.1 一般資料
選擇2020 年10 月—2021 年4 月期間在我科住院的160 例腹腔鏡術后進行中低流量鼻導管吸氧的患者,將患者按照入院時間分為對照組和觀察組,各80 例。觀察組年齡為(35.76±4.86)歲,住院天數(7.52±2.04);其中子宮肌瘤36 例、卵巢囊腫15 例、卵巢腫瘤12 例、異位妊娠11 例、其他6 例;對照組年齡為(37.02±5.11)歲,住院天數(7.96±2.50),其中子宮肌瘤32 例、卵巢囊腫17 例、卵巢腫瘤14 例、異位妊娠13 例、其他4 例。兩組患者在年齡、疾病種類等方面比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
兩組患者均采用中低流量鼻導管吸氧,病房濕度均控制在50%~60%。對照組采用常規濕化方式進行吸氧,觀察組采用無濕化吸氧方式。
1.3 觀察指標
1.3.1 氧療效果 用脈搏血氧飽和度儀和患者非手術切口疼痛評分對氧療效果進行評價。SpO2檢測儀在使用前將患者甲床清潔干凈,選擇血液循環良好、指端溫暖的肢體進行監測,避開靜脈輸液一側。在患者手術后24 h 選用視覺模擬評分量表測評患者的非手術切口疼痛程度。評分為0 ~10 分,數字越大表示疼痛程度越重,0 分表示無疼痛,10 分表示疼痛無法忍受[6]。
1.3.2 吸氧舒適度 采用自制的吸氧舒適度調查表進行比較,包括鼻黏膜出血、鼻咽部感覺、胸部不適、頭疼惡心、異味感等5 個項目,按照不適程度由輕到重分為5 個等級,為無任何不適、輕度不適、中度不適、重度不適及無法忍受,分別記為1 ~5 分。
1.3.3 氧療操作時間 將無濕化及濕化吸氧操作所需要的時間進行比較。操作時間為護理人員準備用物到完成患者吸氧操作所需要的時間[7]。
1.4 統計方法
采用SPSS 23.0 統計軟件進行數據分析。計量資料用(± s)表示,采用t檢驗;計數資料用(%)表示,采用χ2檢驗。P<0.05 為差異具有統計學意義。
2.結果
2.1 兩組患者氧療效果比較
吸氧后,兩組患者在SpO2、非手術切口疼痛得分方面,差異無統計學意義(P>0.05),見表1。
表1 兩組患者氧療效果比較( ± s)
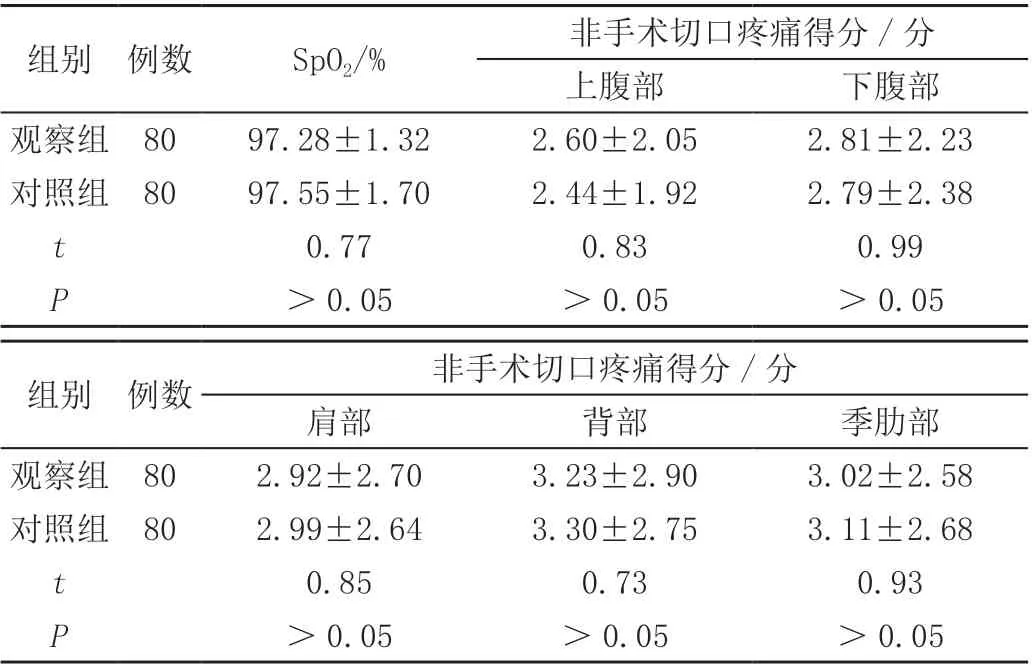
表1 兩組患者氧療效果比較( ± s)
組別 例數 SpO2/% 非手術切口疼痛得分/分上腹部 下腹部觀察組 80 97.28±1.32 2.60±2.05 2.81±2.23對照組 80 97.55±1.70 2.44±1.92 2.79±2.38 t 0.77 0.83 0.99 P>0.05 >0.05 >0.05組別 例數 非手術切口疼痛得分/分肩部 背部 季肋部觀察組 80 2.92±2.70 3.23±2.90 3.02±2.58對照組 80 2.99±2.64 3.30±2.75 3.11±2.68 t 0.85 0.73 0.93 P>0.05 >0.05 >0.05
2.2 兩組患者吸氧舒適度比較
兩組患者在鼻黏膜出血、胸部不適、鼻咽部感覺、頭疼惡心及異味感進行比較,差異無統計學意義(P>0.05),見表2。
表2 兩組患者吸氧舒適度評分比較( ± s,分)
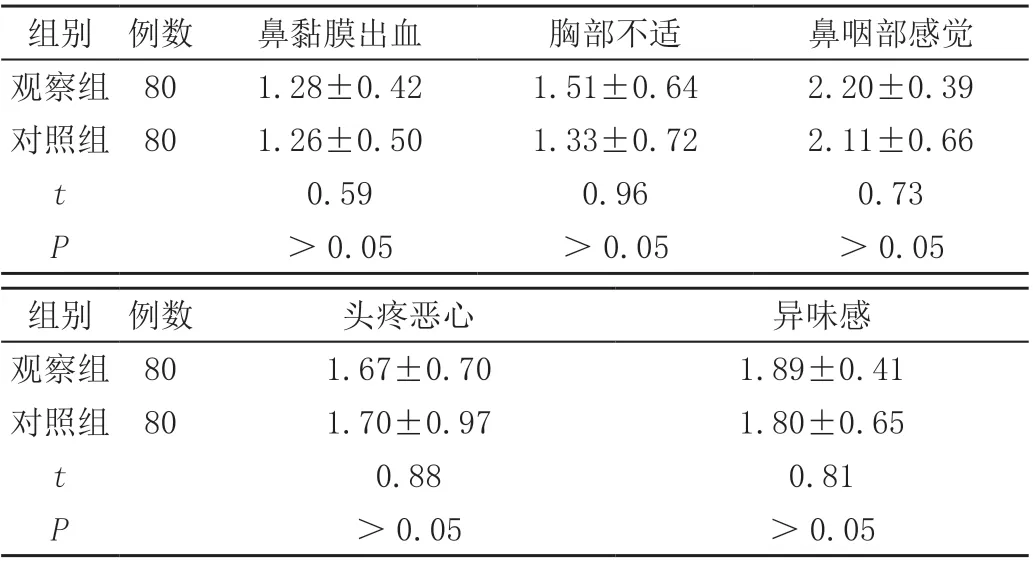
表2 兩組患者吸氧舒適度評分比較( ± s,分)
組別 例數 鼻黏膜出血 胸部不適 鼻咽部感覺觀察組 80 1.28±0.42 1.51±0.64 2.20±0.39對照組 80 1.26±0.50 1.33±0.72 2.11±0.66 t 0.59 0.96 0.73 P>0.05 >0.05 >0.05組別 例數 頭疼惡心 異味感觀察組 80 1.67±0.70 1.89±0.41對照組 80 1.70±0.97 1.80±0.65 t 0.88 0.81 P>0.05 >0.05
2.3 氧療操作時間比較
觀察組的氧療操作時間為(4.86±1.21)min,短于對照組的(6.72±1.40)min,差異有統計學意義(t= 8.991,P<0.05)。
3.討論
腹腔鏡手術是在二氧化碳氣腹下進行,術后由于殘余氣體的存在、氣腹壓力對膈肌的牽拉等易導致患者出現肩部或者肋部等多部位的疼痛,增加了患者的心理負擔。術后給予患者持續中低流量吸氧8 ~12 h 可以增加組織的氧含量,促進氧氣與二氧化碳的氣體交換,從而加速二氧化碳的排出,進一步減少碳酸對膈神經的刺激作用,減輕患者的疼痛程度[8]。表1 顯示,無濕化吸氧與濕化吸氧在患者指端末梢血氧飽和度、非手術切口疼痛等方面比較差異不大(P>0.05),說明氧療效果與是否使用濕化液無明顯關系,這與袁秋影[9]、凡國華[10]、郝欣[11]等得出的結論相似,無濕化鼻導管中低流量吸氧可以滿足患者的基礎需氧量。
在中低流量的吸氧(≤4 L/min)的情況下,患者每次從鼻導管吸入的氧氣僅占總吸入量的2.4%~19.0%,而呼吸道黏膜和病房濕度已經對氧氣進行了濕化作用,所以中低流量的吸氧沒有必要進行再次濕化,但國內臨床仍習慣予以患者常規濕化吸氧[11]。本研究顯示,無濕化吸氧組與常規濕化組在鼻黏膜出血、胸部不適、鼻咽部感覺、頭疼惡心及異味感等不適癥狀進行比較,差異無統計學意義(P>0.05),正常情況下人的呼吸道黏膜對吸入氣體具有濕化、加溫、過濾的作用,況且患者所處環境的空氣濕度也對氣體進行濕化作用,在中低流量吸氧過程中非濕化吸氧并未加大患者的不適癥狀,相關文獻提示增加空氣濕度比使用濕化液能更有效地降低吸入氧氣的不適感[12]。同時洪黎霞等人[13]的隨機對照實驗發現,濕化吸氧時氧氣經過濕化液產生的大水泡破裂時發出的噪聲影響了患者的休息和睡眠,無濕化吸氧避免了水泡音的出現,進一步提高了患者的舒適度。
此外,無濕化吸氧的護理操作時間明顯短于常規濕化吸氧,差異具有統計學意義(P<0.05),其原因可能在于護理人員需要準備濕化裝置、每日添加濕化液等有關,無濕化吸氧則不需要以上操作,節省了填寫濕化液開瓶及有效期等操作,大大節約了氧療操作時間,為危重患者的搶救爭取了寶貴時間,同時護理人員可以將更多時間用在專科護理、健康教育等其他方面[14]。
綜上所述,無濕化中低流量吸氧并未增加患者呼吸道不適癥狀,因患者吸氧時間較短并未證明其能夠減少濕化液污染陽性率,但是可以有效縮短護理人員的氧療操作時間,提高工作效率。

