經腦溝裂手術與傳統經皮層造瘺手術治療優勢半球高血壓基底節區腦出血患者術后語言功能的恢復情況分析
魏慶生
高血壓腦出血是臨床多發腦血管疾病之一,自發性腦出血中,約70%~80%是高血壓腦出血,基底節位置是出血的主要位置。高血壓腦出血具有死亡率高、發病率高等特點,如果治療不及時,很可能損傷腦組織,導致腦功能障礙,使得預后不理想。臨床上,以往主要采用保守治療方法,盡管其有助于血腫減小,搶救患者生命安全,但是具有較高的癱瘓、失語等發生率,使得患者預后受到影響。近年,手術的使用范圍越來越廣,包括微創手術與開顱手術兩種類型,開顱手術能夠在直視下處理水腫,但是創傷較為明顯,延緩了術后恢復速度;而微創手術可以加快患者術后康復速度,創傷小,進而被廣泛應用于高血壓基底節區腦出血治療中[1]。基于此,本次研究針對優勢半球高血壓基底節區腦出血患者采取腦溝裂手術與傳統經皮層造瘺手術的治療效果進行分析,現報告如下。
1 資料與方法
1.1 一般資料 選擇2018 年1 月~2020 年12 月本院接收治療的50 例優勢半球高血壓基底節區腦出血患者作為研究對象,隨機分為對照組與觀察組,每組25 例。對照組:男14 例,女11 例;年齡最小45 歲,最大82 歲,平均年齡(66.48±7.65)歲。觀察組:男15 例,女10 例;年齡最小43 歲,最大80 歲,平均年齡(66.51±7.59)歲。兩組患者性別、年齡等一般資料比較差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準。納入標準:自愿簽署研究同意書;有高血壓病史;經過CT 檢查提示優勢半球基底節區急性出血。排除標準:伴有認知功能障礙或者語言功能障礙;有精神疾病史;哺乳期或者妊娠期婦女;合并腦腫瘤、腦血管病變等。
1.2 方法 兩組麻醉方式均為全身麻醉,翼點擴大并入路,依次切開皮膚,并將皮瓣翻開,剝離切開顳肌后向顳下翻,利用銑刀將骨瓣銑出,骨窗骨蠟止血,硬膜懸吊在骨緣。
1.2.1 觀察組 患者實施經腦溝裂手術治療。腦溝裂入路包括腦溝入路與經外側裂-島葉入路。①經外側裂中心將硬腦膜剪開,于顯微鏡的輔助下對外側裂上方蛛網膜分離出。顳葉、額葉輕輕分開,同時清楚顯示島葉。于島葉無血管部位將島葉皮層切開0.5~1.0 cm,直至血腫腔。術中,為降低血管痙攣發生率,予以罌粟堿棉簽,目的是對側裂的血管進行保護。在顯微鏡的輔助下,手術操作人員雙手分別持吸引器與腦壓板,根據方位要求對血腫進行清除。血腫清除期間,避免對血腫腔內側壁造成損傷,針對責任血管活動性出血給予電凝止血方法,而血腫腔內側壁上的滲血現象,應用紗布進行止血。②經腦溝入路。于顯微鏡輔助下,對顳葉腦溝外表的蛛網膜進行分離,通常情況下,經顳上溝入路,腦溝分開,分離期間,加強對腦溝內細小動脈分支進行保護。腦溝分開至腦溝底部,對腦溝底部的皮質進行電灼,同時分離,直至島葉,然后將島葉皮層無血管區切開0.5~1.0 cm,直至血腫腔,有些血腫破潰可以直接入侵至血腫腔。然后根據相應的方位采用吸引器將血腫吸除,避免對血管和血腫腔內側壁造成損傷。然后對責任血管進行檢查,如果存在活動性出血,實施電凝止血。若血腫腔內壁存在部分滲血,利用紗布實施止血。以腦組織腫脹狀況為依據對是否還納骨瓣進行判斷。術后,放置引流管,并關顱。
1.2.2 對照組 患者實施傳統經皮層造瘺手術治療。顳葉皮層造瘺入路,以術前CT 檢查結果為依據,明確血腫部位,并在血腫體表投影進行標記。麻醉方法、手術切口、體位選擇與觀察組相同。經蝶骨嵴將硬腦膜切開,根據術前標記狀況,對穿刺部位進行選擇,通常情況下選擇與血腫部位距離較近部位和顳葉中無血管部位。明確血腫部位后,皮層切開1~2 cm,然后進入到血腫腔中,于顯微鏡輔助下,通過吸引器將血腫清除。后期處理方法與腦溝裂入路相同。術后根據疾病恢復狀況,指導患者及早展開康復鍛煉。
1.3 觀察指標及判定標準 對比兩組術后1、3 個月AQ 及并發癥發生情況、生活質量。①評估患者失語狀況,依據AQ 進行判定,100 分為最高分,分值越高,說明失語癥狀越輕,反之表示失語癥狀較為嚴重。②并發癥包括消化道潰瘍、癲癇和肺部感染。③生活質量采用健康調查簡表(SF-36)進行判定,包括生理功能、社會功能、情感職能、軀體疼痛和精神健康,分值與生活質量呈正相關[2]。
1.4 統計學方法 采用SPSS20.0 統計學軟件對研究數據進行統計分析。計量資料以均數 ± 標準差()表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異具有統計學意義。
2 結果
2.1 兩組術后1、3 個月AQ 對比 術后1、3 個月,觀察組AQ 均高于對照組,差異具有統計學意義(P<0.05)。見表1。
表1 兩組術后1、3 個月AQ 對比(,分)

表1 兩組術后1、3 個月AQ 對比(,分)
注:與對照組比較,aP<0.05
2.2 兩組并發癥發生情況對比 對照組中,4 例消化道潰瘍,2 例癲癇,2 例肺部感染,并發癥發生率為32.00%;觀察組中,1 例消化道潰瘍,1 例肺部感染,并發癥發生率為8.00%。觀察組并發癥發生率低于對照組,差異具有統計學意義(χ2=4.500,P=0.034<0.05)。
2.3 兩組生活質量評分對比 觀察組生理功能、社會功能、情感職能、軀體疼痛和精神健康評分均高于對照組,差異具有統計學意義(P<0.05)。見表2。
表2 兩組生活質量評分對比(,分)
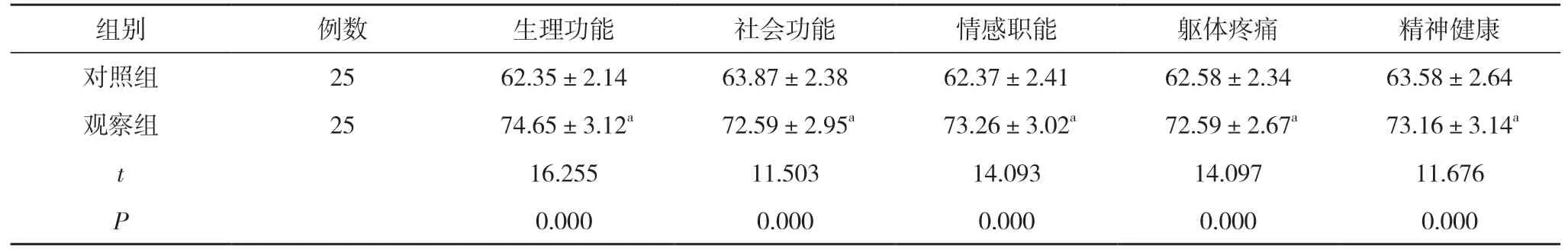
表2 兩組生活質量評分對比(,分)
注:與對照組比較,aP<0.05
3 討論
語言具備相對廣泛的神經解剖學基礎,比如Wernicke 區和Broca 區等,優勢側基底節區的皮質下神經核團及丘腦,包括蒼白球、尾狀核及豆狀核等,同樣與語言存在緊密聯系[3]。而內囊是連接下極中樞與大腦皮質中樞的神經傳導束,同樣與語言的產生有關。以上結構受損極易提高失語發生率,腦部手術及顱內出血很可能損傷上述結構,對優勢半球基底節區腦出血患者語言功能的改善造成影響[4]。針對優勢側基底節出血量為30~60 ml 的患者,通過手術治療,能夠及早將血腫清除,改善語言中樞狀況,盡可能降低失語發生率[5]。經腦溝裂入路指的是在顯微鏡的輔助下將腦裂及腦溝分離,從而清除血腫腔中的血腫,避免損傷腦回皮層,同時加強對腦溝裂中血管保護的重視。據有關資料顯示[4],相比于傳統經顳葉皮層造瘺手術方法,經外側裂入路手術方法能夠減少手術治療時間,改善腦組織損傷,而且術后具有較強的腦水腫反應,減少藥物用量。相關研究顯示[5],經腦溝入路在高血壓基底節區腦出血清除中具有顯著應用效果,其能夠減輕對腦皮質造成的損傷,提高血腫清除率。本次研究結果顯示,術后1、3 個月,觀察組AQ 分別為(42.75±6.96)、(62.34±9.26) 分,均高于對照組的(30.95±6.19)、(47.10±8.83)分,差異具有統計學意義(P<0.05)。由此可見,在術后語言功能恢復方面,經腦溝裂入路手術方法應用效果明顯,因為經外側裂-島葉入路結合機體間隙,將額顳葉分離開,從而充分展現島葉,島葉皮層切開后對血腫進行清除,可以明顯減少手術時間,避免損傷腦血管和腦組織。腦溝入路對于距離較近的血腫腔進行選擇,手術視野清楚。同時,腦溝內血管分布較少,能夠減小對腦組織的損傷,降低腦組織缺氧及缺血發生率。所以,經腦溝裂入路清除血腫,能夠減少對語言中樞神經功能的損傷。此外,術后指導患者展開語言功能康復訓練,可以及早恢復患者語言功能。但是需要注意以下問題:經腦溝裂入路具有一定的不足,從外側裂-島葉入路嚴重影響了側裂血管,導致血管痙攣或者出血發生率提高,而且該手術方法對操作人員技術水平要求很高。腦溝入路過程中,因為牽拉腦溝寬度有限,一旦出現腦腫脹現象,則會增加血腫清除和腦溝分離難度。所以經腦溝裂手術對操作人員有著嚴格的要求,需要手術操作人員不斷學習和培訓,提高自身專業技能,從而保證手術開展的順利性和安全性。觀察組并發癥發生率低于對照組,差異具有統計學意義(P<0.05)。觀察組生理功能、社會功能、情感職能、軀體疼痛和精神健康評分均高于對照組,差異具有統計學意義(P<0.05)。由此可見,經腦溝裂手術方法安全性較高,其能夠盡量降低并發癥發生率,確保良好的手術治療效果,此外,該手術方法有助于患者日常生活質量的提高,以便患者及早恢復健康。
綜上所述,優勢半球高血壓基底節區腦出血臨床治療中,經腦溝裂手術治療效果較傳統經皮層造瘺手術優,不僅可以及早改善患者語言功能,而且能夠降低并發癥發生率,促進其生活質量的提高,值得臨床應用與推廣。

