高齡孕婦妊娠期糖尿病的規(guī)范化治療對妊娠結(jié)局的影響研究
謝慧君 莫麗芳 尹 航
廣東省東莞市松山湖中心醫(yī)院產(chǎn)科,廣東東莞523000
高齡孕婦妊娠期糖尿病屬于孕婦常見并發(fā)癥,指孕婦妊娠期首次、多次存在程度不同的糖耐量代謝性異常[1]。我國近年來居民飲食習(xí)慣變化較大,高齡孕婦妊娠期糖尿病發(fā)病率也隨之不斷升高。妊娠期糖尿病會嚴(yán)重影響其身體健康及圍生期新生兒的生長質(zhì)量,可導(dǎo)致胎兒的正常生長受到限制,提高畸形兒、巨大兒等的發(fā)生概率。同時會導(dǎo)致孕婦圍生期內(nèi)出現(xiàn)妊娠期高血壓、孕激素及雌激素水平升高、羊水過多等問題,致使糖代謝速度加快,增加高齡孕婦剖宮產(chǎn)的概率,提高妊娠風(fēng)險[2]。國家生育政策的改變使得孕婦的平均年齡增長,妊娠期糖尿病的發(fā)病率也隨之上升。因此,需給予妊娠期糖尿病高齡孕婦規(guī)范化治療,對其血糖水平進(jìn)行有效控制,使其妊娠結(jié)局得到改善。本研究針對妊娠期糖尿病的高齡孕婦展開研究探討,現(xiàn)報道如下。
1 資料與方法
1.1 一般資料
研究對象為東莞市松山湖中心醫(yī)院產(chǎn)科2018年7月至2020年7月收治的130例妊娠期糖尿病高齡孕婦,將其隨機(jī)分為兩組。研究組65例,年齡36~42歲,平均(38.8±2.7)歲;孕周22~29周,平均(25.3±2.3)周;平均空腹血糖(6.7±1.1) mmol/L。對照組65例,年齡35~42歲,平均(38.4±3.2)歲;孕周23~29周,平均(26.3±2.2)周;平均空腹血糖(6.8±1.2)mmol/L。兩組患者的一般資料進(jìn)行比較,差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。納入標(biāo)準(zhǔn)[3]:①與妊娠期糖尿病臨床診斷相符并確診;②年齡35~45歲;③知情并簽署同意書。排除標(biāo)準(zhǔn)[4]:①妊娠前即患有糖尿病者;②患有嚴(yán)重臟器器官疾病者;③患有惡性腫瘤者;④依從性較差者;⑤認(rèn)知或精神障礙者;⑥一般資料缺失者。我院醫(yī)學(xué)倫理委員會已批準(zhǔn)通過本研究。
1.2 方法
給予對照組保守治療。常規(guī)控制日常飲食,以其血糖水平及體質(zhì)等基本情況為基礎(chǔ)制訂食譜,根據(jù)少量多餐的原則指導(dǎo)每日進(jìn)食。
給予研究組規(guī)范化治療,具體如下:①對患者每日飲食進(jìn)行干預(yù)。根據(jù)個人情況分別制訂健康合理的飲食方案,保證每日攝入合理的營養(yǎng)成分,遵循少食多餐原則,確保其能夠攝入充足營養(yǎng);②給予運(yùn)動方面的指導(dǎo)。叮囑患者每日保持適量運(yùn)動,以飯后慢走為最佳,如患者存在先兆流產(chǎn)跡象或并發(fā)癥,則禁止運(yùn)動;③如患者在經(jīng)過飲食指導(dǎo)及運(yùn)動2周后,其血糖水平依舊未得到理想控制,則給予藥物治療。以血糖值為基礎(chǔ),注射適量胰島素。治療初期應(yīng)使用小劑量胰島素,按照患者血糖水平變化對用藥量進(jìn)行調(diào)整;④做好患者孕期的監(jiān)測工作。密切監(jiān)測其孕期內(nèi)的腎功能、糖化血紅蛋白(glycated hemoglobin,GHb)水平,以及眼底等變化情況,及時調(diào)整用藥劑量以對血糖水平進(jìn)行控制。定期進(jìn)行超聲檢查,記錄羊水量與胎兒發(fā)育情況,強(qiáng)化胎心的監(jiān)護(hù)程度。兩組均接受干預(yù)8周。
1.3 觀察指標(biāo)
比較兩組血糖相關(guān)指標(biāo):空腹血糖(fasting blood glucose,F(xiàn)BG)、餐后2 h血糖(two hours postprandial blood glucose,2h PBG)水平變化情況。比較兩組妊娠結(jié)局:主要有剖宮產(chǎn)、早產(chǎn)、妊娠期高血壓、羊水過多以及孕期感染。比較兩組新生兒不良結(jié)局:主要有新生兒窒息、巨大兒、早產(chǎn)兒以及新生兒低血糖。
1.4 統(tǒng)計學(xué)處理
采用SPSS 21.0統(tǒng)計學(xué)軟件進(jìn)行分析,計量資料用()表示,組間比較采用t檢驗;計數(shù)資料用[n(%)]表示,組間比較采用χ2檢驗,以P<0.05為差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 兩組血糖相關(guān)指標(biāo)比較
兩組治療前的血糖相關(guān)指標(biāo)比較,差異無統(tǒng)計學(xué)意義(P>0.05);治療后,兩組血糖相關(guān)指標(biāo)水平均低于治療前,且研究組治療后的血糖相關(guān)指標(biāo)低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05),見表1。
表1 兩組血糖相關(guān)指標(biāo)比較(±s,mmol/L)

表1 兩組血糖相關(guān)指標(biāo)比較(±s,mmol/L)
組別 n FBG 2h PBG治療前 治療后 t值 P值 治療前 治療后 t值 P值對照組 65 6.81±1.22 5.71±0.72 10.705 0.000 10.42±1.85 7.37±0.95 12.218 0.000研究組 65 6.75±1.17 4.84±0.62 12.271 0.000 10.34±1.65 6.12±0.84 14.824 0.000 t值 1.568 10.682 1.668 11.797 P值 0.067 0.000 0.060 0.000
2.2 兩組妊娠結(jié)局比較
研究組妊娠結(jié)局優(yōu)于對照組,差異有統(tǒng)計學(xué)意義(P<0.05),見表2。
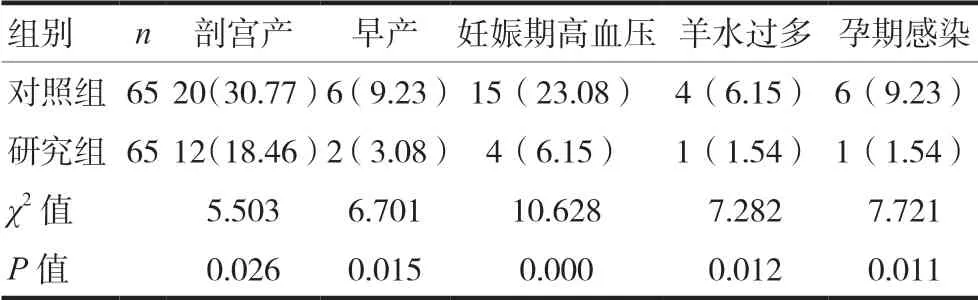
表2 兩組妊娠結(jié)局比較[n(%)]
2.3 兩組新生兒不良結(jié)局比較
研究組新生兒不良結(jié)局總發(fā)生率為6.16%,低于對照組的16.92%,差異有統(tǒng)計學(xué)意義(P<0.05),見表3。

表3 兩組新生兒不良結(jié)局比較[n(%)]
3 討論
妊娠期糖尿病指孕婦在妊娠期間出現(xiàn)糖耐量異常及糖尿病導(dǎo)致的程度不一的高血糖血癥,可分為妊娠前發(fā)病與妊娠期發(fā)病兩類,其臨床表現(xiàn)為空腹血糖不在正常范圍內(nèi)、糖尿病以及糖耐量下降等[5]。相關(guān)研究資料顯示,妊娠期糖尿病的出現(xiàn)與胰島素抵抗力的提高、遺傳易感性的增加、炎癥反應(yīng)、胰島細(xì)胞存在功能性缺陷、代謝紊亂以及氧化應(yīng)激反應(yīng)等方面有緊密聯(lián)系[6]。妊娠的中后期,孕酮、糖皮質(zhì)激素以及雌激素水平都會不斷上升,胰島素水平逐漸恢復(fù)至正常水平,但妊娠期糖尿病則會導(dǎo)致胰島素分泌量降低,從而導(dǎo)致糖代謝異常。
妊娠期糖尿病高齡孕婦與妊娠期糖尿病非高齡孕婦相比,前者發(fā)生母嬰并發(fā)癥的概率更高。受生育政策的影響,高齡孕婦數(shù)量增加,妊娠期糖尿病患者也相應(yīng)增加。高齡孕婦患妊娠期糖尿病后,受體內(nèi)胰島素樣物質(zhì)增加的影響,胰島素敏感性降低、血糖水平提高[7]。而血糖可經(jīng)胎盤進(jìn)入胎兒體內(nèi),使胎兒胰島素水平出現(xiàn)增長,導(dǎo)致患者胰島素分泌量增加,進(jìn)而并發(fā)胰島素血癥,增加巨大胎兒的出現(xiàn)概率。患者血糖水平升高后,會嚴(yán)重影響胎兒正常的血氧供應(yīng),增加胎兒不良反應(yīng)如呼吸急促等的發(fā)生風(fēng)險,若程度嚴(yán)重則會導(dǎo)致妊娠中止[8]。若患者存在高胰島素血癥,則體內(nèi)的胰島素分泌量會大幅度下降,使患者無法對葡萄糖進(jìn)行有效利用,從而出現(xiàn)羊水過多、耐受能力差等癥狀,在生產(chǎn)時易出現(xiàn)大出血與宮縮乏力,最終導(dǎo)致剖宮產(chǎn)及陰道助產(chǎn)發(fā)生率增加[9]。除此之外,高血糖血癥也會影響胎兒生長及發(fā)育過程。因此,在對妊娠期糖尿病進(jìn)行治療時,需重視對患者血糖水平的控制,為其制訂規(guī)范化治療方案,使其妊娠結(jié)局及新生兒結(jié)局得到有效改善。
妊娠期糖尿病發(fā)病率的升高使得臨床更加重視該病的有效治療[10]。以往臨床多給予保守治療,對患者的飲食進(jìn)行指導(dǎo),為妊娠期安全性提供保障。但單純的飲食指導(dǎo)無法達(dá)到令人滿意的臨床效果,因此,對患者進(jìn)行規(guī)范化的調(diào)查與篩選,做到早診斷、早治療對于控制其血糖水平、改善其妊娠結(jié)局有重要意義。妊娠期糖尿病規(guī)范化治療主要以臨床常規(guī)治療為基礎(chǔ),給予患者更加專業(yè)合理的個性化治療方案,從飲食及生活習(xí)慣等方面入手,為其提供與身體各個指標(biāo)相關(guān)的飲食治療、藥物治療、運(yùn)動指導(dǎo)以及孕期指導(dǎo)[11]。藥物治療所應(yīng)用的胰島素屬于蛋白質(zhì),能夠?qū)颊唧w內(nèi)的脂肪代謝進(jìn)行調(diào)節(jié),使機(jī)體中的糖原異生及分解過程受到抑制,進(jìn)而有效控制患者血糖水平[12]。在患者臨床治療過程中應(yīng)用胰島素進(jìn)行治療,可維持脂肪代謝平衡[13]。規(guī)范化治療將飲食與運(yùn)動指導(dǎo)同胰島素治療相結(jié)合,能夠保證給患者機(jī)體提供所需的能量,改善其體內(nèi)脂肪的代謝情況,對血糖水平進(jìn)行有效控制。孕期應(yīng)做好血糖及血壓水平、尿蛋白及水腫情況的監(jiān)測,同時對胎盤功能、胎兒發(fā)育及成熟度等進(jìn)行定期監(jiān)測,并對存在的問題進(jìn)行對癥治療,以妊娠結(jié)局得到改善、保證產(chǎn)婦和胎兒的健康為理想的臨床治療效果。需要注意的是,在治療過程中需對胰島素用量及食物攝入量進(jìn)行嚴(yán)格控制,避免患者無法攝取充足營養(yǎng)或胰島素濃度過高的情況發(fā)生,在完全發(fā)揮胰島素治療效果的同時保障其治療安全性。
本研究結(jié)果顯示,治療前兩組患者的血糖相關(guān)指標(biāo)比較,差異無統(tǒng)計學(xué)意義(P>0.05),治療后研究組的血糖相關(guān)指標(biāo)變化優(yōu)于對照組,差異有統(tǒng)計學(xué)意義(P<0.05);研究組妊娠結(jié)局優(yōu)于對照組,研究組新生兒不良結(jié)局發(fā)生率低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。提示妊娠期糖尿病的規(guī)范化治療能夠?qū)Ξa(chǎn)婦的妊娠結(jié)局產(chǎn)生積極影響,使孕期血糖水平得到有效控制,降低孕婦早產(chǎn)、妊娠期高血壓、羊水過多、孕期感染等癥狀的發(fā)生率,降低新生兒窒息、巨大兒、早產(chǎn)兒、新生兒低血糖等并發(fā)癥發(fā)生率[14]。嚴(yán)文葉[15]研究顯示,治療后產(chǎn)婦不良反應(yīng)發(fā)生率以及新生兒不良結(jié)局發(fā)生率與未接受規(guī)范化治療的產(chǎn)婦差異較大。麥彩園等[16]的研究也表明規(guī)范化治療能夠積極改善妊娠期糖尿病患者的妊娠結(jié)局。這些研究結(jié)果與本研究結(jié)果基本一致。從結(jié)果中能夠看出,相比于傳統(tǒng)的保守治療,規(guī)范化治療對于妊娠期糖尿病高齡孕婦妊娠結(jié)局的改善更加理想,其血糖水平的控制效果更好,妊娠期間孕婦及胎兒發(fā)生不良結(jié)局的概率顯著下降,使妊娠質(zhì)量得到提升,為母嬰的安全及健康提供良好保障。
但本研究同樣存在一定局限性,由于病例數(shù)相對較少,其中存在的個體差異可能會導(dǎo)致檢測數(shù)據(jù)存在一定偏差,無法準(zhǔn)確判定研究檢測結(jié)果。除此之外,由于本研究屬于回顧性分析,各項檢測數(shù)據(jù)在時間方面同樣存在一定的個體差異。因此,在以后的研究中,可擴(kuò)大樣本量,以提高研究的完善性及準(zhǔn)確性。
綜上所述,高齡孕婦妊娠期糖尿病的規(guī)范化治療能夠改善妊娠結(jié)局,使其血糖水平得到有效控制,妊娠風(fēng)險下降,妊娠安全性提高,新生兒發(fā)生不良結(jié)局的概率下降,值得在臨床推廣應(yīng)用。

