腎集合管癌的MRI診斷
——2021年讀片窗(10)
王龍勝
1 病史摘要
患者,男性,54歲,體檢發現左側腎占位1月余。體檢:體溫36.2℃、脈搏 85次/分、呼吸 20次/分、 血壓126/81 mmHg(1 mmHg≈0.133 kPa)。 神清,精神可。雙肺呼吸音稍粗,心臟未聞及病理性雜音。胸部陳舊性疤痕,腹平軟,無壓痛及反跳痛,腸鳴音不亢進,移動性濁音(-)。左側腎區叩痛(+/-),雙側輸尿管行徑區壓痛(-),恥骨上膀胱區壓痛(-),雙下肢無浮腫。腫瘤八項:癌胚抗原282.00 ng/mL↑。
2 MRI檢查
左腎內見團片狀稍短T(圖1、2)、短T信號腫塊(圖3、4),其內可見斑片狀長T、長T壞死灶,DWI序列呈稍高信號(圖5),ADC值約1.16×10mm/s(圖6),較大截面約48.9 mm×50.0 mm,動態增強掃描腫瘤呈輕度漸進強化,強化不均勻(圖7~9),左側腎異常強化。

圖1 腹部MRI T1WI 同相位

圖2 腹部MRI T1WI 反相位
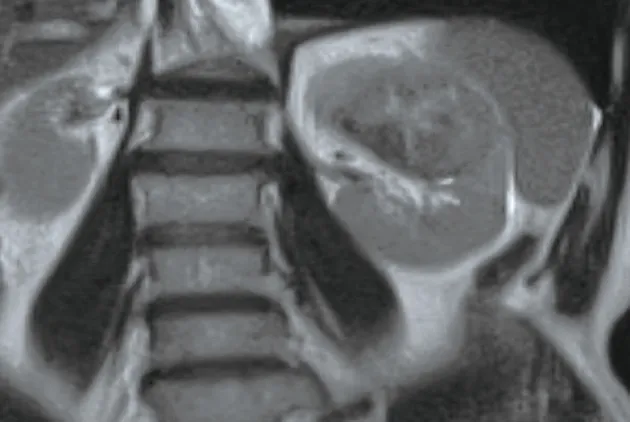
圖3 腹部MRI T2WI 冠狀位
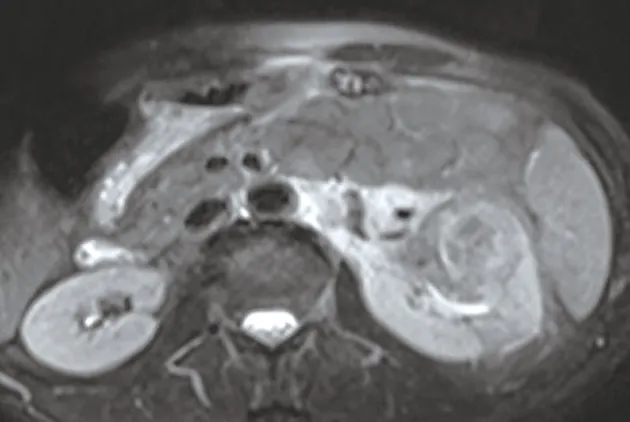
圖4 腹部MRI T2WI 抑脂
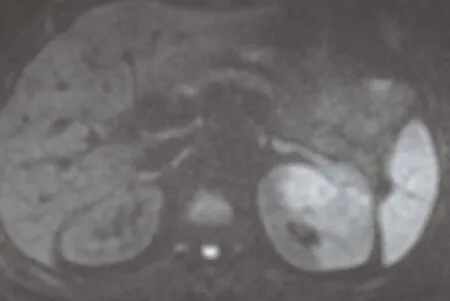
圖5 腹部MRI DWI
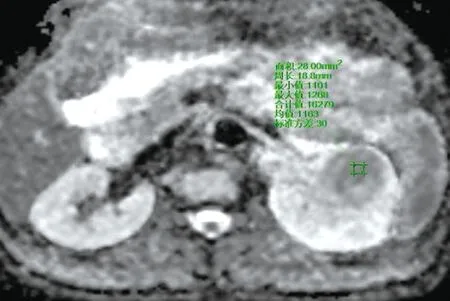
圖6 腹部MRI ADC圖
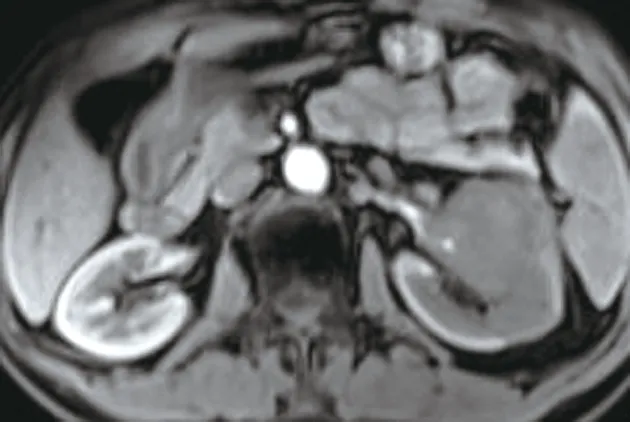
圖7 腹部MRI增強皮髓期
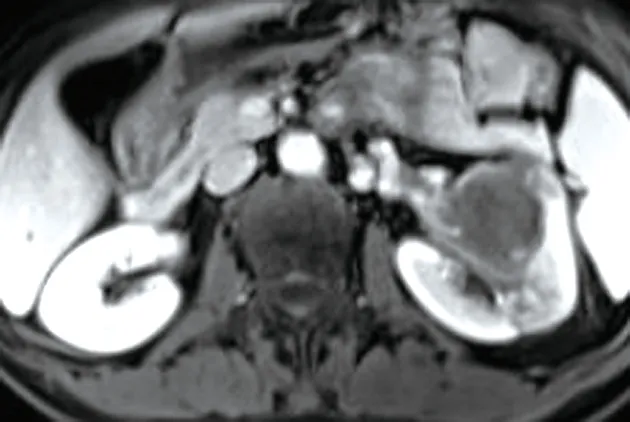
圖8 腹部MRI增強實質期
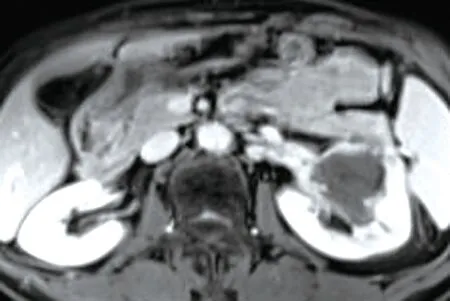
圖9 腹部MRI增強排泄期
3 病理結果
(左側)送檢腎臟標本一件,大小15.0 cm×8.0 cm×7.0 cm,切開于腎上極中心位置見一灰白腫塊,大小5.0 cm×4.5 cm×4.0 cm,切面呈灰白灰黃,質韌,肉眼見腫瘤侵犯腎周脂肪,凸向腎盂,且與腎上腺相連。鏡檢為低分化癌伴大片壞死,瘤細胞呈不規則小管狀結構,細胞高度異型,間質纖維組織增生,浸潤腎實質,侵犯腎周及腎竇脂肪,侵至腎上腺被膜外側,未侵及腎上腺實質,腎盂黏膜上皮無異型;未見確切脈管內癌栓;免疫組化結果:CKpan(+),EMA(+),Vimentin(-),CK7(+),Napsin-A(-),TTF-1(-),CK5/6(+),P63(部分+),Pax-8(-),RCC(-),Carbonic AIX(局灶+),Ki-67(+,熱點區約60%)。病理診斷:左腎集合管癌。
4 討論
腎集合管癌是一種十分少見的腎癌亞型,占腎細胞癌的0.3%~3.0%,腫瘤起源于腎髓質集合管上皮細胞,病理特點是瘤細胞排列成乳頭狀或不規則腺管,鞋釘樣細胞被覆于內表面,腎集合管癌細胞核分級高,常為3-4級,常見核分裂像,其侵襲性強,進展快,預后差,腎集合管癌的MRI報道不多,治療前如能明確病理類型,將有助于指導臨床治療及判斷預后。
臨床表現:該病男性多見,Pickhardt等報道17例腎集合管癌中12例為男性,臨床癥狀缺乏特異性,主要表現為腹部不適、腰痛、血尿,腹部腫塊、消瘦等,該病病程短,發展快,早期可發生遠處轉移。
MRI表現:①部位,腫瘤起源于腎髓質呈浸潤性生長,多為單發,王革等報道的14例腎集合管癌中13例為單發,根據腫瘤累及的范圍,可分為髓質型、皮質-髓質型、皮質-髓質-腎盂型,本例為單發,屬于皮質-髓質-腎盂型。②形態及邊緣,腫塊形態不規則,邊緣模糊,與正常腎組織分界不清楚,缺乏假包膜,有時僅表現腎臟的輪廓或某一腎段形態的彌漫性腫大,無明確的邊界。③出血、壞死、囊變,腫瘤體積較小時,一般無明顯壞死、囊變,腫瘤較大時,易發生出血、壞死、囊變。④MRI信號特點,腫瘤實質TWI為等或稍高信號、TWI為低信號,壞死、囊變灶呈斑片狀或片狀長T、長TWI信號,腫瘤實質TWI上低信號與腫瘤內含有豐富的纖維結締組織有關,具有特征性;DWI上腫塊腫塊實性部分呈稍高信號,ADC呈低信號,本例ADC值約1.16×10mm/s。⑤增強表現,腫瘤少血供,MRI動態增強掃描腫瘤實質部分呈輕到中度漸進延遲強化,皮髓質期為輕度或輕中度強化,實質期、延遲期仍持續強化,但強化程度低于腎皮質,壞死灶無強化。⑥轉移情況,惡性程度高早期即發生局部浸潤,腎周、腹膜后淋巴結、腎靜脈瘤栓、遠處轉移等。
鑒別診斷:①腎乳頭狀細胞癌,腎臟集合管癌與腎乳頭狀細胞癌MRI表現相似,兩者在TWI上都表現為低信號,DWI上呈稍高信號,ADC呈低信號,MRI動態增強掃描腫瘤呈輕到中度漸進延遲強化,容易混淆,但后者多位于腎皮質,為低度惡性腫瘤,較少發生轉移,腫瘤呈膨脹性生長,邊界清楚,常有假包膜,而前者惡性程度高呈浸潤性生長,邊界模糊,缺乏假包膜,常有局部浸潤及遠處轉移。②腎臟淋巴瘤,腎臟集合管癌與腎淋巴瘤兩者均可表現形態不規則、無包膜,但淋巴瘤鑄形生長沿著包膜和腎盂腎盞匍行、質地較軟、形態更不規則,多包繞鄰近組織結構,擠壓推移不明顯,常見血管穿行于腫塊中,表現為血管漂浮征,很少引起血管栓塞,具有特征性,也很少引起腎盂積水,淋巴瘤TWI呈等或稍低信號,TWI呈等或稍高信號,DWI呈明顯高信號,腫塊常較大但,但一般無壞死、囊變及鈣化,與集合管癌不同。

