132株血流感染病原菌感染特點及預后分析*
張楚楚,李貴玲,任傳利,朱小平,韓崇旭,3▲
1.大連醫(yī)科大學研究生院,遼寧大連 116044;2.江蘇省蘇北人民醫(yī)院檢驗科,江蘇揚州 225001;3.揚州大學臨床醫(yī)學院,江蘇揚州 225001
血流感染(BSI)是嚴重的全身感染性疾病,其病情發(fā)展迅速,病死率高,嚴重威脅患者的生命安全[1]。早期檢出病原菌并積極使用敏感抗菌藥物治療對于BSI患者至關重要。本研究通過回顧性分析江蘇省蘇北人民醫(yī)院臨床分離的132株BSI病原菌的特點及相關患者預后情況,探尋導致患者死亡的相關因素,為臨床診療提供參考依據。
1 材料與方法
1.1菌株來源 隨機收集2020年6-9月江蘇省蘇北人民醫(yī)院微生物室分離出的需氧血培養(yǎng)瓶的BSI菌株,剔除同一患者同一類型標本的重復菌株、鏡檢陰性菌株及污染菌株。當血培養(yǎng)的鑒定結果為常見定植菌如類白喉桿菌、棒狀桿菌、凝固酶陰性葡萄球菌、草綠色鏈球菌、丙酸桿菌等,需在48 h內進行二次血培養(yǎng)鑒定,若兩次血培養(yǎng)鑒定結果相同時被認為是致病菌,否則以污染菌排除[2],共分離出132株需氧血培養(yǎng)瓶陽性病原菌。BSI的臨床診斷參考中華人民共和國衛(wèi)生部醫(yī)院感染診斷標準(試行)[3]。
1.2方法
1.2.1資料收集 (1)BSI菌株資料:血培養(yǎng)送檢時間(血培養(yǎng)采血后至血培養(yǎng)瓶放入血培養(yǎng)儀器所需時間)、血培養(yǎng)陽性報警時間(TTP,血培養(yǎng)瓶放入血培養(yǎng)儀器至報警所需時間)、血培養(yǎng)采血量等。(2)患者資料:①一般資料,包括年齡、性別等。②臨床資料,包括是否為繼發(fā)性BSI(有明確感染來源的BSI[4])、用藥是否改變(查閱相關抗菌藥物治療醫(yī)囑與藥敏結果是否符合)、降鈣素原(PCT)、C反應蛋白(CRP)、是否行氣管插管、是否手術、是否置入導尿管或胃管、是否行中心靜脈壓(CVP)測定、是否行動脈血壓監(jiān)測、是否行閉式引流、是否行脈波指示連續(xù)心排血量 (PICCO) 監(jiān)測、是否行連續(xù)腎臟替代療法(CRRT)等。③預后結局,指30 d內生存或死亡。
1.2.2細菌培養(yǎng) 細菌培養(yǎng)按《全國臨床檢驗操作規(guī)程(第3版)》進行;判斷標準按照美國臨床和實驗室標準協(xié)會(CLSI)制定的《世界各國醫(yī)學實驗室檢測質量標準:M100-S30》的標準執(zhí)行。菌種鑒定及藥敏試驗采用Vitek 2 Compact系統(tǒng)進行檢測,質控菌株為金黃色葡萄球菌ATCC25923、大腸埃希菌ATCC25922、銅綠假單胞菌ATCC27853、肺炎鏈球菌ATCC49619和流感嗜血桿菌ATCC49247,均購自國家臨床檢驗中心。所用儀器與試劑包括美國BD公司的BACTECTM FX血培養(yǎng)系統(tǒng)及其配套的 BACTECTM血培養(yǎng)樹脂需氧瓶,法國梅里埃公司的MALDI-TOF MS儀、Vitek 2 Compact 及其配套的鑒定卡、哥倫比亞血瓊脂培養(yǎng)基、巧克力培養(yǎng)基等。
1.3統(tǒng)計學處理 采用WHONET5.6和SPSS18.0統(tǒng)計軟件進行數據分析,非正態(tài)分布的計量資料以M(P25,P75)表示,組間比較采用非參數檢驗;計數資料例數或百分率表示,組間比較采用χ2檢驗;采用Logistics回歸進行危險因素分析;采用多元線性回歸分析影響TTP的相關因素;以P<0.05為差異有統(tǒng)計學意義。
2 結 果
2.1病原菌的分布 共分離出132株需氧血培養(yǎng)瓶陽性病原菌,其中革蘭陰性菌81株(61.36%),革蘭陽性菌50株(37.88%),真菌1株(0.76%)。132株病原菌中,重癥監(jiān)護室(ICU) 41株(31.06%),消化內科19株(14.39%),呼吸內科11株(8.33%),急診科10株(7.58%)。見表1、2。
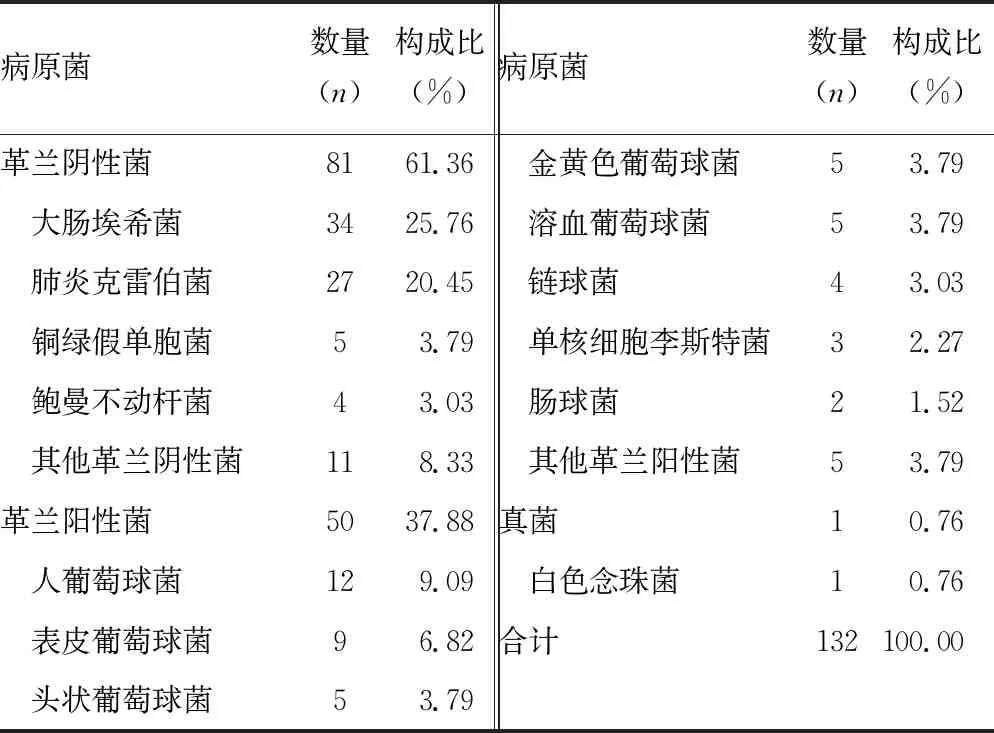
表1 132株病原菌的分布及構成比
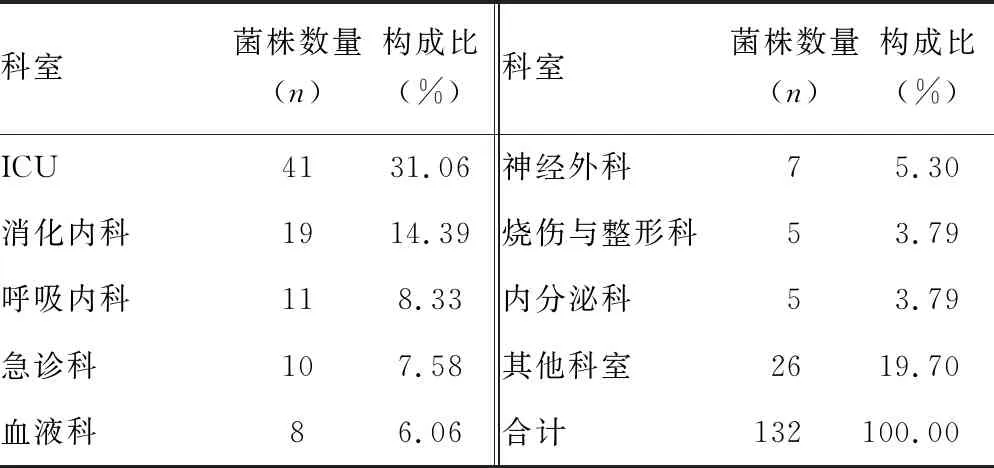
表2 132株病原菌的科室分布及構成比
2.2不同病原菌的TTP比較 除外1株真菌,131株病原菌的中位TTP均在2 d內,不同病原菌TTP比較,差異有統(tǒng)計學意義(P<0.05)。革蘭陰性菌的TTP為12.3(9.9,18.3)h,革蘭陽性菌為24.0(18.1,32.5)h,兩者比較差異有統(tǒng)計學意義(P<0.05);腸桿菌科細菌TTP最短,為12.0(9.7,18.5)h,其次為鏈球菌屬和腸球菌屬,TPP為14.7(8.0,60.9)h,非發(fā)酵菌屬TTP為15.7(11.3,18.8)h,葡萄球菌屬TTP相對較長,為26.5(19.5,32.4)h。
2.3TTP相關因素的多元線性回歸分析 收集臨床分離的132株病原菌感染患者的臨床資料,以TTP為因變量,患者臨床資料如侵入性操作、手術、CRP、PCT等為自變量,多元線性回歸分析顯示,氣管插管、PCT對TTP的影響有統(tǒng)計學意義(P<0.05)。見表3。

表3 TTP相關因素的多元線性回歸分析
2.4預后分析 根據30 d內生存結局將132例患者分為死亡組與存活組,其中死亡組36例(27.27%),存活組96例(72.73%)。死亡組中20例患者感染肺炎克雷伯菌或大腸埃希菌,占死亡組的55.56%。對可能影響患者預后的相關因素進行單因素分析,結果顯示,死亡組與存活組性別、年齡、血培養(yǎng)送檢時間、TTP、血培養(yǎng)采血量、PCT等比較,差異無統(tǒng)計學意義(P>0.05),是否為繼發(fā)性BSI、是否氣管插管、是否置入導尿管或胃管、是否行動脈血壓監(jiān)測、CRP水平、是否行CVP測定、是否行PICCO監(jiān)測在兩組間的差異有統(tǒng)計學意義(P<0.05)。將單因素分析差異有統(tǒng)計學意義的變量納入多因素逐步Logistic回歸分析,結果顯示,繼發(fā)性BSI、高水平CRP、氣管插管、置入導尿管或胃管是患者死亡的獨立危險因素(P<0.05)。見表4、5。

續(xù)表4 影響患者預后的單因素分析[n/n(%)]

表5 影響患者預后的多因素Logistic回歸分析
3 討 論
隨著醫(yī)療技術的發(fā)展,各種侵入性操作大規(guī)模普及,各類抗菌藥物不斷推廣使用,使得BSI發(fā)病率逐年上升,且大部分BSI患者預后不佳,加大了臨床治療難度。目前,血培養(yǎng)仍是菌血癥診斷的金標準[5]。本研究分析的132株臨床分離出的BSI病原菌,大部分來自ICU、消化內科、呼吸內科、急診科等,這些科室的患者大多高齡、基礎情況差、并發(fā)癥多、侵入性操作多,有研究發(fā)現ICU患者發(fā)生醫(yī)院感染的概率要比普通病房患者高2倍以上,應加強ICU相關感染監(jiān)測,保證患者安全[6-7]。132株病原菌中革蘭陰性菌占61.36%,最常見的革蘭陰性菌為大腸埃希菌,與國內一些研究報道相符[8-9]。細菌生長代謝過程中產生二氧化碳(CO2),使血培養(yǎng)瓶底部的熒光物質被激活而產生熒光,瓶內探測器每10 min檢測1次熒光,根據熒光提供細菌生長曲線并報警。革蘭陰性菌的TTP普遍短于革蘭陽性菌,這可能與細菌不同結構、病原菌的生長繁殖特性相關。大多數腸桿菌科細菌為兼性厭氧菌,它們對生長營養(yǎng)要求不高,可以在普通培養(yǎng)基上生長繁殖,分解葡萄糖產酸產氣,產生大量CO2,其TTP較短[10],本研究中腸桿菌科細菌的中位TTP為12.0 h,最早報警的是1株大腸埃希菌,為0.38 h,低于趙亞楠報道的0.48 h[11]。而葡萄球菌屬對生長要求條件更高,分解葡萄糖產酸多于產氣,因此TTP相比腸桿菌科較長。以TTP為因變量,患者臨床資料為自變量,采用多元線性回歸分析發(fā)現,氣管插管、PCT對TTP的影響有統(tǒng)計學意義(P<0.05)。已有研究證實,TTP對于可能發(fā)展為重癥感染的患者可發(fā)出早期預警提示,為常見的分離菌提供有效的診斷和預后信息,這些信息可以幫助臨床醫(yī)生進行正確的診療[12]。氣管插管、置入導尿管或胃管等侵入性操作提高了患者發(fā)生BSI的概率,泌尿道、呼吸道等與外界環(huán)境相通,易侵入細菌,且存在正常菌群,各種因素使菌群失調均可導致感染,患者衛(wèi)生習慣不當、醫(yī)院衛(wèi)生管理不當以及不規(guī)范的侵入性操作都可以引起感染。PCT是人體敏感的炎性指標,在機體感染2 h后便可增高,12 h達高峰后穩(wěn)定性好,不易受環(huán)境及其他因素影響,半衰期長,檢測方便,是可靠的感染監(jiān)測指標,對于革蘭陽性菌與革蘭陰性菌的鑒別也有一定作用[13-14]。另外,本研究結果顯示,血培養(yǎng)采血量、血培養(yǎng)送檢時間對TTP的影響無統(tǒng)計學意義,對此值得進一步研究,BD血培養(yǎng)瓶的參考采血量范圍為3~10 mL,最佳采血量為8~10 mL,本研究涉及的132瓶血培養(yǎng)陽性瓶中,有3瓶(2.27%)采血量不足,其余血培養(yǎng)瓶采血量均達標,超過40%的血培養(yǎng)瓶采血量達到最佳采血量標準,采血量對TTP無影響可能是缺乏含少量血液的血培養(yǎng)陽性瓶所致,參考血培養(yǎng)采集規(guī)范,提示護理采血工作基本達標[15]。國外有文獻提示,血培養(yǎng)送檢時間是TTP的影響因素之一[16]。本研究132例血培養(yǎng)中有57例(43.18%)送檢時間低于1.5 h,最短0.17 h,34例(25.76%)送檢時間超過5 h,最長15.77 h,98例(74.24%)血培養(yǎng)送檢在采血后5 h內完成,提示醫(yī)院后勤部門應重視并提高將血培養(yǎng)瓶送至檢驗科微生物室的效率。
本研究132例BSI患者中,30 d內存活96例(72.73%),死亡36例(27.27%),提示BSI診療效果欠佳,病死率高。存活組與死亡組的患者中位年齡均超過60周歲,這可能與高齡人群機體免疫力相對低、基礎疾病或合并癥多易感染細菌有關,但兩組年齡、性別的差異無統(tǒng)計學意義,這與何清等[9]研究存在差異。單因素分析顯示,是否為繼發(fā)性BSI、是否氣管插管、是否置入導尿管或胃管、是否行動脈血壓監(jiān)測、CRP、是否行CVP測定、是否行PICCO監(jiān)測在兩組間的差異有統(tǒng)計學意義(P<0.05)。國外有研究證實,鎖骨下靜脈置管與頸靜脈或股靜脈置管相比,具有較低的BSI風險[17]。也有學者認為改變一些可控的因素,比如改善外科手術患者的護理和完善對重癥患者的監(jiān)護干預措施可以改善患者預后[18]。CRP是一種急性時相反應蛋白,其對BSI高度敏感[19]。本研究通過多因素Logistic回歸分析發(fā)現,導致患者死亡的獨立危險因素為繼發(fā)性BSI、高水平CRP、氣管插管、置入導尿管或胃管。死亡組侵入性操作相對存活組更多,感染灶多數已轉移擴散,超過70%的死亡患者CRP>24 mg/L,使得臨床治療面臨挑戰(zhàn)。
本研究仍存在一些不足之處,缺少針對厭氧血培養(yǎng)瓶病原菌及真菌的研究,擴大樣本量會使分析結果更準確。國外已有研究報道,患有癌癥和心血管疾病是存活超過1年的BSI患者最常見的死亡因素,不恰當的經驗性治療以及菌血癥復發(fā)也會對患者長期生存造成不良影響[20-21],患者的生活質量也值得長期關注,如精神狀態(tài)、有無睡眠障礙、護理及康復設施是否完善等,未來可補充對存活組患者的長期隨訪擴展研究。
綜上所述,不同細菌TTP存在差異,感染擴散轉移、部分侵入性操作、高水平CRP等是BSI患者死亡的獨立危險因素,這些指標可以及時為臨床醫(yī)生提供預警信息。

