左炔諾孕酮宮內緩釋系統聯合促性腺激素釋放激素激動劑在子宮腺肌癥治療中的應用效果分析
王波
子宮腺肌癥主要是指患者子宮內腺體與間質組織對子宮肌層造成侵犯,于層內表現出浸潤以及生長等現象,最終表現出局限性或者彌漫性病變。諸多患者會伴有子宮肌瘤出現,臨床癥狀較為明顯,例如進行性加重、痛經、月經異常與不孕等[1,2]。治療期間,左炔諾孕酮宮內緩釋系統有效應用,可通過激素穩定釋放以及持續釋放,而對宮腔局部孕激素水平加以維持,獲得避孕效果較好,于婦科疾病治療中可獲得較好效果[3,4]。但在其放置后,也會對患者造成不良反應現象,例如陰道不規則出血、經期延長或者因為宮腔過大而呈現出環脫落下移等。針對子宮腺肌癥以及子宮肌瘤患者在治療期間,促性腺激素釋放激素激動劑獲得廣泛運用[5]。本次研究選取2019 年3 月~2021 年3 月收治的102 例子宮腺肌癥患者進行治療研究,隨機分為單一治療組(左炔諾孕酮宮內緩釋系統)和聯合治療組(左炔諾孕酮宮內緩釋系統聯合促性腺激素釋放激素激動劑),旨在探討子宮腺肌癥患者采用左炔諾孕酮宮內緩釋系統聯合促性腺激素釋放激素激動劑進行治療的臨床價值,現報告如下。
1 資料與方法
1.1 一般資料 選取2019 年3 月~2021 年3 月本院收治的102 例子宮腺肌癥患者進行治療研究。納入標準:子宮腺肌癥獲得有效確診;患者均存在生育要求,對于手術治療持以拒絕態度;表現出基本正常卵巢功能;患者具有良好依從性。排除標準:伴有嚴重臟器病變;在6 個月內有激素治療史;伴有全身惡性腫瘤以及生殖系統腫瘤疾病;伴有血液系統疾病、嚴重內分泌系統疾病以及免疫系統疾病;屬于過敏體質;存在左炔諾孕酮宮內緩釋系統放置禁忌證。隨機分為單一治療組和聯合治療組,各51 例。單一治療組患者年齡31~46 歲,平均年齡(38.29±2.57)歲;病程6~59 個月,平均病程(32.13±8.96)個月;孕次1~4 次,平均孕次(2.59±0.53)次。聯合治療組患者年齡32~47 歲,平均年齡(38.33±2.89)歲;病程7~60 個月,平均病程(32.15±9.29)個月;孕次1~3 次,平均孕次(2.62±0.54)次。兩組患者的年齡、病程、孕次等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 單一治療組 采用左炔諾孕酮宮內緩釋系統治療。在月經干凈3~7 d,積極做好常規術前準備工作,準備左炔諾孕酮宮內緩釋系統在患者宮腔處放置。在首次月經后,通過彩超,對具體位置進行復查。
1.2.2 聯合治療組 采用左炔諾孕酮宮內緩釋系統聯合促性腺激素釋放激素激動劑治療。在月經第1 天,采用醋酸亮丙瑞林緩釋微球對患者實施皮下注射,頻率為每4 周1 次,3.75 mg/次;完成3 次連續注射后,在第4 周,準備左炔諾孕酮宮內緩釋系統在患者宮腔處放置。在首次月經后,通過彩超,對具體位置進行復查。
1.3 觀察指標及判定標準 ①比較兩組治療效果,顯效:同治療前比較,患者子宮體積恢復正常,或者縮小程度在20%~40%,患者月經量恢復正常,或者減少程度在30%~50%,患者痛經癥狀均消失,血清CA125<35 U/ml;有效:同治療前比較,患者子宮體積獲得縮小,患者月經量獲得減少,程度在30%~50%,患者痛經癥狀獲得好轉,血清CA125<35 U/ml;無效:未達到上述治療標準[6]。總有效率=顯效率+有效率。②比較兩組治療前后VAS 評分和PBAC 評分,VAS 分值區間為0~10 分,分值越高,對應越嚴重痛經癥狀;PBAC評分標準:1 分:血染衛生巾面積<1/3;5 分:血染衛生巾面積在1/3~3/5;20 分:血染衛生巾面積>3/5[7]。③比較兩組治療前后子宮內膜厚度、子宮體積。④比較兩組治療前后血清指標水平,包括NGF、CA125、MMP-9、MMP-2。
1.4 統計學方法 采用SPSS22.0 統計學軟件對數據進行處理。計量資料以均數±標準差()表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組患者治療效果比較 聯合治療組的治療總有效率高于單一治療組,差異具有統計學意義(P<0.05)。見表1。
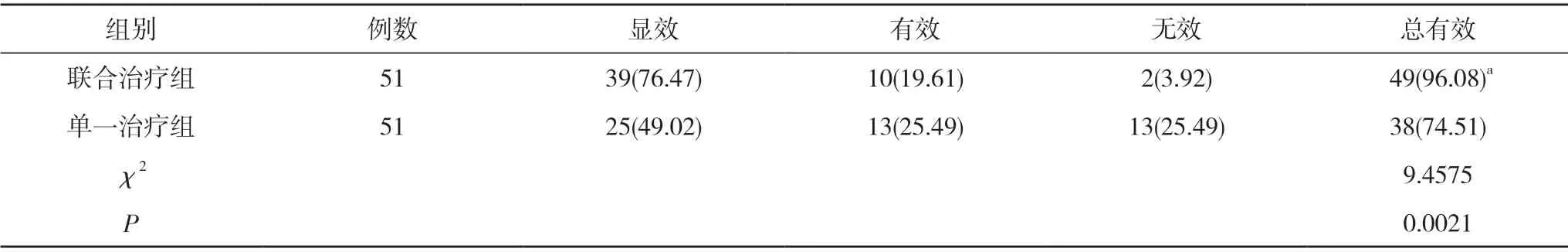
表1 兩組患者治療效果比較[n(%)]
2.2 兩組患者治療前后VAS 評分和PBAC 評分比較 治療前,兩組的VAS 評分和PBAC 評分比較,差異無統計學意義(P>0.05);治療后,聯合治療組的VAS 評分、PBAC 評分均低于單一治療組,差異具有統計學意義(P<0.05)。見表2。
表2 兩組患者治療前后VAS 評分和PBAC 評分比較(,分)
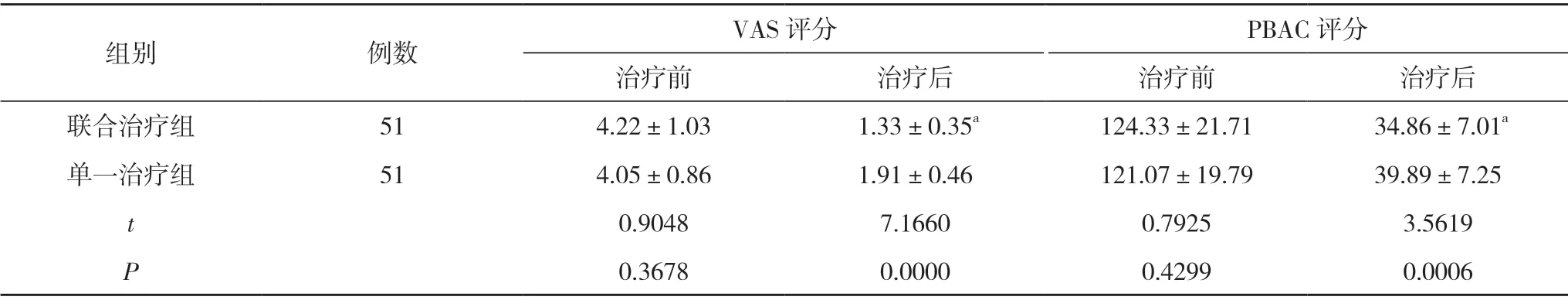
表2 兩組患者治療前后VAS 評分和PBAC 評分比較(,分)
注:與單一治療組比較,aP<0.05
2.3 兩組患者治療前后子宮內膜厚度、子宮體積比較治療前,兩組子宮內膜厚度、子宮體積比較,差異無統計學意義(P>0.05);治療后,聯合治療組子宮內膜厚度、子宮體積均小于單一治療組,差異具有統計學意義(P<0.05)。見表3。
表3 兩組患者治療前后子宮內膜厚度、子宮體積比較 ()
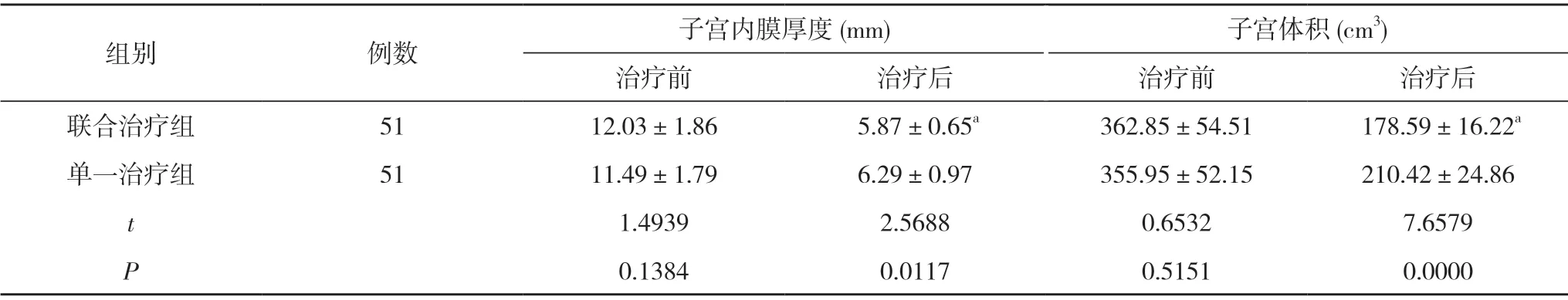
表3 兩組患者治療前后子宮內膜厚度、子宮體積比較 ()
注:與單一治療組比較,aP<0.05
2.4 兩組患者治療前后血清指標水平比較 治療前,兩組NGF、CA125、MMP-9、MMP-2水平比較,差異無統計學意義(P>0.05);治療后,聯合治療組NGF、CA125、MMP-9、MMP-2 水平均低于單一治療組,差異具有統計學意義(P<0.05)。見表4。
表4 兩組患者治療前后血清指標水平比較 ()
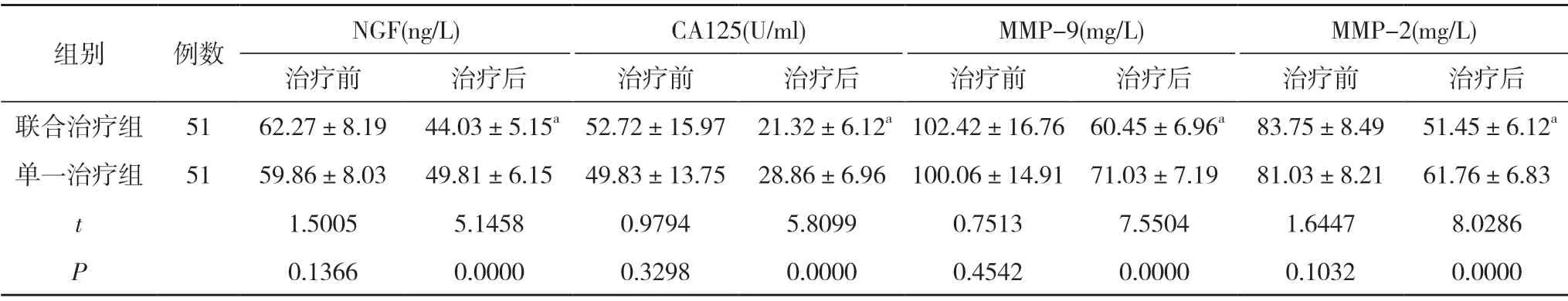
表4 兩組患者治療前后血清指標水平比較 ()
注:與單一治療組比較,aP<0.05
3 討論
子宮腺肌癥作為良性婦科疾病一種,因為易復發以及侵襲轉移性等特點,會對患者造成嚴重影響,并且往往合并持續性加重性痛經現象,對患者造成的身心壓力較為顯著。對此,早期采取有效方式實施診斷治療意義顯著[8]。治療期間,腹腔鏡下子宮切除手術獲得廣泛運用,但是因為創傷較大,患者無法接受,特別是具有生育要求的年輕女性,其接受度更低。病灶切除手術實施雖可保留患者子宮,但往往存在病灶殘存現象,從而增加了疾病復發率,并且因為手術而形成的瘢痕,使后續無法采用此種方法展開治療,可增加妊娠子宮破裂風險。運用子宮動脈栓塞治療,雖近期效果較好,但表現出較高的疾病復發率[9,10]。
有效應用左炔諾孕酮宮內緩釋系統,可確保左炔諾孕酮于患者宮腔內進行低劑量以及可持續釋放,有效減少月經量,促進異常增大子宮體積縮小,不會使患者表現出顯著卵巢功能異常現象[11,12]。此外其針對雌激素受體合成可以進行有效抑制,針對子宮內膜腺上皮細胞增殖可以進行間接抑制,對于異位內膜萎縮可以有效促進,將月經量減少。并且左炔諾孕酮宮內緩釋系統對于痛經緩解具有一定效果。但是因為左炔諾孕酮宮內緩釋系統放置時間較長,于初期會呈現出經期延長以及陰道不規則流血等現象。促性腺激素釋放激素激動劑有效應用,其同GnRH 受體可以充分結合,充分發揮負反饋效應,對于黃體生成激素以及卵泡刺激素分泌可以進行有效抑制,確保形成持續低雌激素狀態,確保藥物性卵巢切除作用獲得充分發揮,將月經量有效減少,對于子宮腺肌癥病灶進行顯著縮小以及抑制,有效抑制腹腔液中部分細胞因子,將腹腔內環境進行顯著改善。但是此種藥物需要避免長時間使用,以防止患者出現圍絕經期癥狀以及閉經現象,避免出現血管運動癥狀以及骨量丟失增加等現象[13,14]。
本次研究發現:治療后,聯合治療組的治療總有效率高于單一治療組,VAS 評分、PBAC 評分均低于單一治療組,子宮內膜厚度、子宮體積均小于單一治療組,NGF、CA125、MMP-9、MMP-2 水平均低于單一治療組,差異具有統計學意義(P<0.05)。充分證明左炔諾孕酮宮內緩釋系統聯合促性腺激素釋放激素激動劑聯合運用于子宮腺肌癥治療中的可行性。
綜上所述,左炔諾孕酮宮內緩釋系統聯合促性腺激素釋放激素激動劑治療方法有效應用后,可明顯改善子宮腺肌癥患者治療效果、痛經VAS 評分、PBAC評分、子宮內膜厚度、子宮體積、血清指標水平,可促進子宮腺肌癥患者預后水平顯著提升。

