系統化康復護理干預對行喉癌手術患者疾病不確定感及術后康復的影響
徐靚,熊瑞蘋,萬萍
江西省腫瘤醫院 (江西南昌 330029)
喉癌是頭頸部發病率較高的惡性腫瘤,占全身惡性腫瘤的1%~5%,多發于40歲以上男性[1]。目前,喉癌最有效的治療方法為手術切除癌變組織,但由于咽喉是言語交流、吞咽保護的重要器官,而喉癌手術可引起喉功能障礙,造成患者心理發生改變,甚至出現心理障礙[2]。同時,患者多缺乏對疾病和治療的正確認識,存在不同程度的疾病不確定感,這會對其心理狀態、術后康復及適應能力造成不良影響[3]。系統化康復護理干預遵循以人為本的思想,給予患者身心關懷,注重心理、環境、主客觀因素等對疾病康復的影響,以滿足患者生理、心理及社會等多方面的護理需求[4]。基于此,本研究對行喉癌手術的患者采取系統化護理干預,以期改善其疾病不確定感,促進術后康復,現報道如下。
1 資料與方法
1.1 一般資料
選取2019年10月至2020年12月于我院行外科手術治療的74例喉癌患者,按隨機數字表法分為兩組,各37例。對照組男32例,女5例;年齡41~76歲,平均(61.31±6.54)歲;病程1個月至3年,平均(0.98±0.33)年;文化程度,初中及以下8例,高中16例,大專及以上13例;手術類型,全喉切除術10例,部分喉切除術27例。觀察組男30例,女7例;年齡40~78歲,平均(60.77±7.12)歲;病程2個月至3年,平均(1.10±0.38)年;文化程度,初中及以下11例,高中11例,大專及以上15例;手術類型,全喉切除術13例,部分喉切除術24例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究已獲得醫院醫學倫理委員會的審核批準。
納入標準:患者經頸部查體、纖維喉鏡檢查及術后病理證實為喉癌;具備基本閱讀理解能力;患者本人同意參與研究。排除標準:心、肺、腎等功能異常;認知、神經功能障礙,既往有精神病史;嚴重溝通障礙。
1.2 方法
對照組實施常規護理干預:輔助患者完成術前準備,簡單宣教疾病相關知識;術中常規監測患者的血壓、心率等生命體征,給予對癥處理;術后遵醫進行疼痛、感染預防、創口管理等護理,術后7 d 適當給予患者經口進食,初始飲食要求為無渣、呈果凍狀固態食物。
觀察組實施系統化康復護理干預。(1)成立系統化康復護理團隊:成員包括頭頸外科護士長、專科醫師和心理咨詢師各1名,專科護士3名,將護理分為術前、術中和術后三個階段,進行系統化干預。(2)術前護理:認知干預,康復護理團隊向患者說明手術方式、主要步驟,利用視頻、圖冊等幫助其理解疾病病理發展過程和手術相關知識,通過列舉喉癌手術成功案例告知其早期治療可延長生命;心理干預,從確診后即開始心理干預,由專科醫師告知患者采取切除手術治療的優勢,術后可能存在誤吸及不同程度的吞咽困難,提前做好心理準備,由專科護士告知患者術后早期康復訓練的重要性及安全性,由心理咨詢師根據患者及其家屬的心理狀態給予個體化心理指導等。(3)術中護理:與對照組一致。(4)術后護理:飲食護理,術后鼻飼飲食5~6 d,直至能經口進食,為患者制定飲食方案,多進食高蛋白、高熱量食物,進食前后漱口,保持口腔衛生;活動指導,術后臥床期間穿彈力襪,指導患者進行床上踝泵運動,術后2 h 搖高床頭30°,6 h 開始嘗試下床活動;功能康復訓練,從術后第4天開始,進行吸吮、空咽、鼓腮動作訓練,10次/組,3組/d,術后第5天后,可增加為15次/組,并進行屏氣-發聲訓練,30 min/組,3組/d,術后第7天,選擇固態果凍狀軟食,分成直徑約2 cm 的團狀物,進行經口進食訓練;社會支持,護士加強對患者家屬、親友、同事的心理干預,告知他們情緒調節方法,多陪伴、關心患者。
兩組均持續干預14 d。
1.3 觀察指標
(1)比較兩組術后康復情況(術后經口進食時間、首次下床時間及住院時間)。(2)比較兩組疾病不確定感:干預前后,采用Mishel 疾病不確定感量表(Mishel uncertainty in illness scale,MUIS)[5]評估,包括不明確性、缺乏澄清、不可預測性3個維度,共25項條目,評分25~125分,得分越高表明不確定感越嚴重。(3)比較兩組并發癥(肺內感染、咽瘺、氣管內阻塞等)發生率。
1.4 統計學處理
2 結果
2.1 術后康復情況
觀察組術后經口進食時間、首次下床時間及住院時間均短于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組術后康復情況比較(±s)

表1 兩組術后康復情況比較(±s)
住院時間(d)對照組 37 8.36±2.40 17.47±3.88 14.31±2.97觀察組 37 6.14±1.65 11.15±3.52 12.06±2.25 t 4.637 7.338 3.673 P 0.000 0.000 0.001組別 例數 經口進食時間(d)首次下床時間(h)
2.2 疾病不確定感
干預前,兩組MUIS 評分比較,差異無統計學意義(P>0.05);干預后,兩組MUIS 評分均低于干預前,且觀察組低于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組干預前后MUIS 評分比較(分,±s)
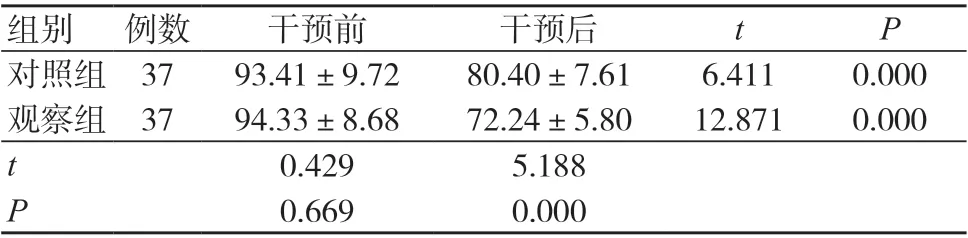
表2 兩組干預前后MUIS 評分比較(分,±s)
注:MUIS 為Mishel 疾病不確定感量表
組別 例數 干預前 干預后 t P對照組 37 93.41±9.72 80.40±7.61 6.411 0.000觀察組 37 94.33±8.68 72.24±5.80 12.871 0.000 t 0.429 5.188 P 0.669 0.000
2.3 并發癥發生率
觀察組并發癥發生率低于對照組,差異有統計學意義(P<0.05),見表3。

表3 兩組并發癥發生率比較[例(%)]
3 討論
喉癌的發病與吸煙、飲酒、病毒感染、遺傳病等因素有關,近年來,隨著社會環境的改變,喉癌的發病率呈逐年上升趨勢[6]。隨著醫療技術的飛速發展,喉癌手術的治愈率也不斷提高,但喉癌切除術需要切除患者的全部或部分咽喉器官,會影響言語、吞咽等功能,加之手術部位較為敏感,更易引起身體疼痛和心理刺激,從而影響術后康復[7]。
疾病不確定感是由于患者缺乏疾病相關知識和經驗,而不能對疾病建立相適應的認知框架時,所產生的不確定感[8]。傳統護理僅采取常規治療準備和一般護理,忽略了患者的心理變化、社會支持等因素,護理措施不全面,針對性不強。本研究結果顯示,觀察組術后經口進食時間、首次下床時間及住院時間均短于對照組,MUIS 評分及并發癥發生率均低于對照組,說明系統化康復護理干預能夠減少行喉癌手術患者的疾病不確定感,促進術后康復,減少并發癥的發生。本研究在行喉癌手術患者中開展的系統化康復護理干預,是在常規治療準備和一般護理基礎上,根據患者心理彈性、身心需求等提供認知、心理、生活及社會支持等全方位的護理干預,可提高護理質量。由專業醫護人員為患者提供系統化疾病認知干預,可幫助其對疾病、手術及術后康復形成正確認識,同時,做好心理疏導,能夠進一步消除患者的消極情緒,降低疾病不確定感,使其正確理解和接受疾病與治療,利于疾病康復[9]。針對術后吞咽功能障礙的情況,通過系統性的功能康復鍛煉和飲食指導,可逐步改善患者的咽喉功能,進而縮短術后經口進食時間,再配合科學的運動指導,使其盡早下床活動,有助于降低并發癥發生風險[10]。此外,護士還積極發動患者的家屬、親友等為其提供情感支持,使其感受到家庭和社會的關懷,能夠提高其對生活的期望,增強自尊感受,有利于提高心理適應能力,從而降低疾病不確定感,促進術后康復。
綜上所述,對喉癌手術患者實施系統化康復護理干預,利于降低患者的疾病不確定感,加速康復進程,減少并發癥的發生。

