側腦室腰大池雙向引流術聯合美羅培南鞘內注射對高血壓腦出血術后顱內感染患者腦脊液的影響
衛春明,王世勛,馬 誠
(項城市第一人民醫院神經外科,河南 項城 466200)
高血壓腦出血(Hypertensive intracerebral hemorrhage,HICH)是指因長期的高血壓和腦動脈硬化使腦內小動脈因發生病理性的改變而破裂出血。在各種非損傷性腦出血的病因中,高血壓占60%左右,HICH是高血壓病中最嚴重的并發癥之一。目前,臨床上針對HICH術后顱內感染患者多以鞘內注射美羅培南治療為主,可改善頭痛、惡心等癥狀,但可能引起腰部疼痛[1]。有研究表明[2],側腦室腰大池雙向引流術可調節HICH術后顱內感染患者的腦脊液相關指標,降低顱內壓。基于此,本研究旨在探討側腦室腰大池雙向引流術聯合美羅培南鞘內注射對HICH術后顱內感染患者腦脊液的影響。
1 資料與方法
1.1 一般資料
選取項城市第一人民醫院2017年8月至2020年8月收治的109例HICH術后顱內感染患者作為研究對象,采用抽簽法將其分為注射組和引流組。注射組54例,男33例,女21例;年齡43~69歲,平均(57.3±9.1)歲;體重51~76 kg,平均(63.4±9.1)kg;血腫量30~86 ml,平均(58.6±11.3)ml。引流組55例,男31例,女24例;年齡45~71歲,平均(59.4±9.2)歲;體重51~76 kg,平均(64.3±9.2)kg;血腫量30~86 ml,平均(58.7±11.2)ml。兩組患者一般資料比較無統計學意義(P>0.05),具有可比性。本研究經本院醫學倫理委員會審核批準。
納入標準:經頭顱CT、MRI等檢查納入符合《高血壓性腦出血中國多學科診治指南》[3]中HICH的診斷標準;年齡43~71歲。
排除標準:腰大池引流禁忌證;凝血功能異常;精神障礙。
1.2 方法
注射組給予美羅培南鞘內注射治療。通過腰椎穿刺將患者腦脊液釋放約36 ml,將0.2 g美羅培南(住友制藥有限公司,國藥準字:J20140169)與20 ml生理鹽水混合均勻,采用三通管鞘將混合液緩慢鞘內注射,隨后采用生理鹽水沖管,待沖洗完畢后將引流管夾閉1 h,最后將引流管打開。患者持續治療2周。
引流組在注射組基礎上聯合側腦室腰大池雙向引流術治療。囑患者采取側臥膝胸的體位,麻醉方式采用腰椎間隙局部麻醉,穿刺入路的部位取硬膜外,待出現腦脊液流出,進入腰大池。將適宜長度的硬膜外管置入間隙內,若腦脊液再次流出,上引流袋,固定引流管,并控制腰大池6~18 ml/h的引流速度,引流量約200 ml/d。患者持續治療2周。
1.3 觀察指標
①臨床療效。頭痛、惡心等臨床癥狀全部消失,腦脊液常規檢查中白細胞減少范圍不小于90%為治愈;頭痛、惡心等臨床癥狀明顯改善,腦脊液常規檢查中白細胞減少范圍在70%~89%為顯效;頭痛、惡心等臨床癥狀有所改善,腦脊液常規中白細胞減少范圍在30%~69%為有效;頭痛、惡心等臨床癥狀無改善或加重,腦脊液常規中白細胞減少范圍不大于29%為無效。臨床總有效率=(治愈+顯效+有效)例數/總例數×100%。②腦脊液指標。行腰椎穿刺術,取適量腦脊液,采用東芝FR120生化儀測定白細胞、蛋白及葡萄糖水平。③病原菌清除效果。患者體內原有病原菌完全消失,且未出現新的病原菌即為病原菌已完全清除。病原菌清除率為病原菌完全清除例數占總例數的百分比。④不良反應情況。包括顱內感染、交通性腦積水、腰痛等。
1.4 統計學方法
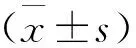
2 結果
2.1 臨床療效
引流組臨床總有效率90.91%高于注射組75.93%(P<0.05)。見表1。

表1 兩組臨床療效比較(n,%)
2.2 腦脊液相關指標
治療2周后,兩組白細胞計數、蛋白水平較治療前降低,且引流組低于注射組(P<0.05);兩組葡萄糖水平均較治療前升高,且引流組高于注射組(P<0.05)。見表2。

表2 兩組腦脊液指標比較
2.3 病原菌清除效果及不良反應情況
引流組病原菌清除率87.27%高于注射組70.37%(P<0.05);引流組不良反應發生率1.82%低于注射組7.41%,但無統計學差異(P>0.05)。見表3。

表3 兩組病原菌清除效果及不良反應情況比較(n,%)
3 討論
臨床上,HICH患者起病急驟,多在情緒激動、活動等情況下發病,患者多表現為突發性劇烈頭痛、惡心、嗜睡,甚至出現瞳孔散大、顱內壓增高等現象[4]。而術后顱內感染為HICH的嚴重并發癥之一,在中老年人群中多見,存在高血壓基礎病的人群易患有此病[5]。目前,針對術后顱內感染患者主要采用美羅培南鞘內注射,對病原菌清除有一定作用,但調節腦脊液的效果不明顯[6]。
本研究發現引流組臨床總有效率高于注射組,表明側腦室腰大池雙向引流術聯合美羅培南鞘內注射可改善HICH術后顱內感染患者頭痛、惡心等癥狀,提高臨床療效。美羅培南通過其廣譜抗菌特性,加之其鞘內注射的治療,可提高抗感染效果,但多次腰椎穿刺給患者帶來生理及心理上的雙重痛苦,不利于疾病恢復。側腦室腰大池雙向引流術治療通過三通裝置,便于留取腦脊液進行相關檢查,且便于鞘內注射美羅培南,降低因反復腰椎穿刺所引起的患者臨床不適,提高患者臨床治療的舒適度,降低治療期間的再次顱內感染;且持續引流裝置為患者腦脊液引流建立了較為便利的沖洗、引流通道,便于及時清除存在于腦室及蛛網膜下腔的已被感染的腦脊液,減少血腫,促進患者恢復;且促進新生腦脊液生成,增強腦組織免疫力,降低繼發性損害,提高臨床療效[7]。

本研究結果顯示,引流組病原菌清除率高于注射組,兩種方案對HICH術后顱內感染患者的安全性均較高,且側腦室腰大池雙向引流術聯合美羅培南鞘內注射可提高病原菌清除效果。美羅培南鞘內注射易穿過細菌細胞壁,利于病原菌的清除,但腰椎穿刺可增加患者痛苦,引起腰部疼痛不適[10]。每次腰椎穿刺時雖能放出部分腦脊液,但反復性腰椎穿刺可能造成患者腰部疼痛,而側腦室腰大池雙向引流術可降低因反復腰椎穿刺所帶來的疼痛感;雙向引流術有較長的置管時間,可降低因逆行引起的顱內感染;且持續引流已被感染的腦脊液,可促使腦室及蛛網膜下腔的致炎物質有效清除,提高病原菌清除效果,避免因感染腦脊液引起的蛛網膜黏連現象,減少交通性腦積水的發生風險[11]。
綜上所述,側腦室腰大池雙向引流術聯合美羅培南鞘內注射治療HICH術后顱內感染患者,可調節其腦脊液,改善頭痛、惡心等癥狀,提高病原菌清除效果,安全性較高,值得臨床推廣應用。

