宮頸癌患者殺傷性T細胞中CD39分子表達水平及臨床相關性研究
莊俊紅

摘要:目的:研究腫瘤患者外周血中淋巴細胞亞群的各項指標及CD39分子表達水平和腫瘤患者臨床信息及預后的相關性。方法:選取宮頸癌患者共43例,收集腫瘤患者外周血并用流式細胞術檢測和分析外周血中淋巴細胞亞群7項指標及CD39分子表達水平,同時收集腫瘤患者的臨床信息,分析兩者是否具有相關性。結果:研究發現宮頸癌患者外周血中淋巴細胞亞群7項指標,其中CD8陽性T細胞絕對數及CD4/CD8比值同患者的臨床分期、淋巴結轉移和遠處轉移相關;此外在宮頸癌中CD4陽性和CD8陽性T淋巴細胞表面CD39分子的表達水平同患者的臨床分期、淋巴結轉移和遠處轉移相關。結論:本研究發現宮頸癌早中期患者外周血中CD8陽性T細胞的數量較晚期患者明顯增多,提示腫瘤患者外周血中CD8陽性T細胞的數量同患者的預后相關;此外早中期宮頸癌患者CD4陽性和CD8陽性T細胞表面CD39分子表達水平明顯低于晚期患者,提示CD39分子可能同晚期患者CD8陽性T細胞數量減少相關。
關鍵詞:淋巴細胞亞群,流式細胞術,細胞毒性T細胞
Abstract:Objective? The purpose of this study is to investigate the correlation between lymphocyte subsets, CD39 expression level in peripheral blood of tumor patients and their clinical information and prognosis. Methods Initially, We chose 134 patients who have one of the following cancers: lung cancer, cervical cancer, or breast cancer and collected their clinical information and peripheral blood. Furthermore, we detected 7 indicators of lymphocyte subsets and CD39 expression level in their peripheral blood by flow cytometry and analyzed the correlation between those indicator values of each individual and its corresponding clinical information. Results According to our study, correlation did exist between the absolute counts of CD8+ T cells, the ratio of CD4/CD8 and clinical stages, lymph node metastasis, distant metastasis;and also there is correlation between the CD39 expression level and clinical stages, lymph node metastasis, distant metastasis. Conclusion The number of CD8+ T cells in the peripheral blood of patients with cervical cancer in the early and middle stage is significantly higher than that inthe advanced stage, suggesting that the number of CD8+ T cells is associated with the prognosis of patients. In addition, the expression levels of CD39 molecules on the surface of CD4+ and CD8+ T cells in patients with early and middle stage cervical cancer were significantly lower than those in advanced patients, suggesting that CD39 molecules may be related to the decrease in the number of CD8+ T cells in advanced patients
Key Words:lymphocyte subsets, flow cytometry, cytotoxic T cell
【中圖分類號】R711.74???????????? 【文獻標識碼】A???????????? 【文章編號】2107-2306(2021)12--03
人口的增長和老齡化,以及多種不良生活方式導致癌癥患者數量越來越多,全球癌癥負擔持續增加。癌癥的發生、發展與機體的免疫狀態密切相關。機體抗腫瘤免疫中免疫細胞起主導作用,能夠識別和清除腫瘤細胞。流式淋巴細胞亞群作為一種常規檢查,是反映細胞免疫功能的重要指標,在腫瘤免疫監測具有重要意義,進一步為患者的臨床治療方案提供參考依據。代謝組學和免疫學一直是醫學生物學的前言領域。已有文獻報道在腫瘤免疫微環境中腺苷是一個較為重要的免疫抑制分子,它能夠促進調節性T細胞的生成,同時影響免疫微環境中的其他免疫細胞,從而促進腫瘤細胞的逃逸。而CD39作為腺苷代謝途徑中的起始分子,在腺苷產生過程中發揮著重要作用。本研究一方面通過分析患者外周血中CD3陽性T淋巴細胞,CD4陽性T淋巴細胞,CD8陽性T淋巴細胞,B淋巴細胞和NK細胞占淋巴細胞的比例及絕對數,并將這些指標相結合,從而評估機體的免疫功能狀態;另一方面通過檢測T細胞上CD39分子的表達水平,同時結合腫瘤患者的臨床信息,進行相關性研究,從而探索腺苷代謝途徑的關鍵分子CD39影響腫瘤患者免疫功能的機制。
1.材料與方法
1.1材料
采集天津市腫瘤醫院空港醫院放療科住院患者EDTA抗凝外周血2ml。所有患者采血前均未接受過腫瘤治療,并且具有完整的臨床相關資料。
1.2實驗方法
取100ul外周血樣本加入流式管中,標記CD3/CD19/CD16+CD56/CD45和CD3/CD4/CD8/CD45抗體(Beckman Coulter公司),室溫孵育15分鐘,加入500ul溶血素(Beckman Coulter公司),室溫靜置10分鐘,PBS洗滌細胞后上機。流式數據用Kaluza軟件(Beckman Coulter公司)進行分析。
1.3統計學方法
應用SPSS statistics 21軟件進行統計學分析。當樣本數據符合正態分布時,獨立樣本之間采用t檢驗或者單因素分析檢驗的統計學方法;當樣本數據不符合正態分布時,樣本之間采用非參數t檢驗和Kruskal-Wallis檢驗的統計學方法。P<0.05為差異具有統計學意義。
2.結果
2.1宮頸癌患者外周血淋巴細胞亞群同其臨床信息的相關性分析
為了進一步驗證我們上述的結論,我們再次收集宮頸癌患者43例,年齡分布25-69歲,病理類型都為鱗癌。根據TNM分期,本研究分別將患者外周血中淋巴細胞亞群的指標與患者臨床信息進行分析。
結果顯示其中CD3陽性T細胞和CD4陽性T細胞占淋巴細胞百分比和絕對數與患者的所有臨床信息都無統計學差異,沒有相關性,CD8陽性T細胞占淋巴細胞百分比與患者的臨床信息同樣無統計學差異。宮頸癌患者外周血中淋巴細胞亞群指標CD8陽性T細胞絕對數及CD4/CD8比值則同宮頸癌患者的臨床T分期,淋巴結轉移和遠處轉移相關,如圖3表2所示。有淋巴結轉移和遠處轉移的宮頸癌患者其外周血中CD8陽性T細胞的數量較沒有淋巴結和遠處轉移的患者要少(圖1A和1C),同時CD4/CD8比值明顯升高(圖1B和1D)。根據單因素分析我們發現宮頸癌患者外周血中CD4/CD8比值同T分期具有相關性,但是CD8陽性T細胞的絕對數則和T分期無統計學差異(表1)。進一步分析T1-T4期宮頸癌患者外周血中CD8陽性T細胞絕對數和CD4/CD8比值同T分期的相關性,我們發現T4期宮頸癌患者外周血中CD8陽性T細胞數量要少于T3期(如圖2E所示,有統計學差異)和T1-T2期(如圖2E所示,無統計學意義。猜測由于樣本數量不夠,導致其沒有統計學差異)。而T4期患者的CD4/CD8比值要明顯高于T1-3期患者(如圖1F所示,均有統計學差異)。因此早中期宮頸癌患者較晚期宮頸癌患者外周血中具有更多的CD8陽性T細胞數量和較低的CD4/CD8比值;而有淋巴結和遠處轉移的宮頸癌患者外周血中CD8陽性T細胞數量低于無轉移的宮頸癌患者,CD4/CD8比值則較高。
通過上述結果,我們證實了宮頸癌患者外周血中CD8陽性T細胞的絕對數與患者的腫瘤進展具有相關性,晚期患者其CD8陽性T細胞較少,自身的免疫功能較弱,更有利于腫瘤發生發展及轉移,同時也具有更差的預后。那與CD8陽性T細胞絕對數該指標相關聯的指標CD4/CD8比值也能夠從另一個側面反應肺癌患者的免疫功能狀態,提示預后。兩者相結合從而給臨床一個重要的信息,方便患者的后續治療。腫瘤患者外周血中CD8陽性T細胞的絕對數及其相關聯的指標CD4/CD8比值同腫瘤的發生發展和轉移相關,同時這兩個指標也是腫瘤患者預后的獨立因素。外周血中具有較多數量的CD8陽性T細胞(CD4/CD8比值相對較低)的腫瘤患者具有更好的預后。
2.2宮頸癌患者外周血中T淋巴細胞亞群表面CD39分子表達水平同臨床信息相關性分析
腺苷作為免疫微環境中重要的負性調控分子,對機體免疫具有一定的調節作用。而CD39分子作為腺苷代謝途徑的關鍵分子是否也對機體免疫具有調節作用?本研究檢測了宮頸癌患者外周血中T淋巴細胞表面CD39分子的表達水平,同時與臨床信息進行相關性分析。
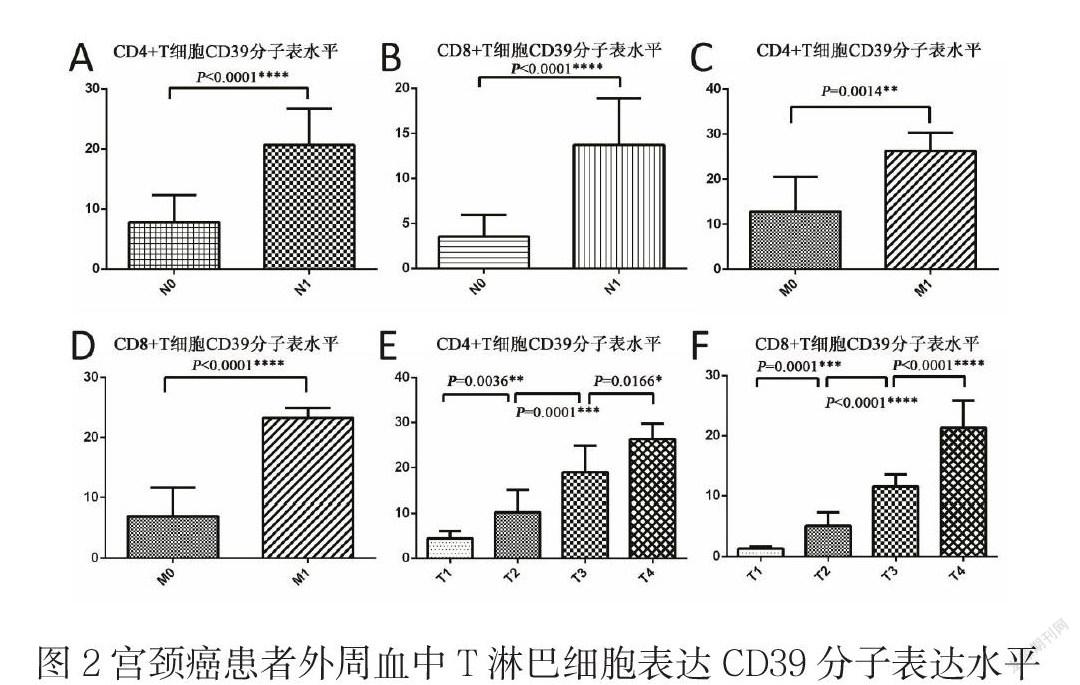
結果顯示CD4和CD8陽性的T細胞表面CD39分子表達水平同同宮頸癌患者的臨床T分期,淋巴結轉移和遠處轉移具有相關性,如圖2所示。不管CD4陽性T細胞還是CD8陽性T細胞表面CD39分子表達水平在有淋巴結轉移和遠處轉移患者要明顯高于沒有淋巴結轉移和遠處轉移的患者。此外CD39分子表達水平也同宮頸癌T分期相關,在T4期表達水平最高,在T1期表達水平最低。因此得出結論早中期宮頸癌患者T淋巴細胞表面CD39分子表達水平要明顯低于晚期宮頸癌患者。
圖2宮頸癌患者外周血中T淋巴細胞表達CD39分子表達水平同T分期、淋巴結轉移及遠處轉移的相關性
A. CD4陽性T細胞表面CD39分子表達水平同淋巴結轉移的相關性;B. CD8陽性T細胞表面CD39分子表達水平同淋巴結轉移的相關性;C. CD4陽性T細胞表面CD39分子表達水平同遠處轉移的相關性;D.CD8陽性T細胞表面CD39分子表達水平同遠處轉移的相關性;E. CD4陽性T細胞表面CD39分子表達水平同臨床T分期的相關性;F. CD8陽性T細胞表面CD39分子表達水平同臨床T分期的相關性
結合前面的結論,我們發現晚期宮頸癌患者的由于CD8陽性T細胞數量的減少,從而導致腫瘤的轉移進展,進而引起預后不佳。而晚期宮頸癌患者其T淋巴細胞表面CD39分子表達水平要明顯高于早中期患者。提示CD39分子表達水平與CD8陽性T細胞數量具有負相關性。作為免疫負調控因子腺苷代謝途徑的關鍵分子,CD39也具有負調控性能,能通過某些分子機制引發CD8陽性T細胞的耗竭,從而減少CD8陽性T細胞的數量,最終使得腫瘤細胞轉移進展。結合已有的文獻報道,本研究通過分析宮頸癌患者不同時期T淋巴細胞絕對數及其表面負性調控分子CD39表達水平,提出及證實了CD39分子同CD8陽性T淋巴細胞的功能具有負相關性。我們也將繼續對其具體分子機制進行研究探索。
3.討論
免疫系統是機體執行免疫應答及免疫功能的重要系統,具有監視、防御和調控的作用。如何使機體有效識別腫瘤細胞并對其進行清除是腫瘤治療的核心問題之一。淋巴細胞作為主要的免疫細胞,在免疫系統發揮功能的過程中起重要作用。淋巴細胞包括輔助性T細胞,記憶型T細胞,調節性T細胞等等。因此我們通過流式細胞術檢測腫瘤患者外周血中CD3陽性T細胞,CD4陽性T細胞,CD8陽性T細胞,B淋巴細胞和NK細胞來評估腫瘤患者的一個免疫功能狀態,從而為臨床提供有用的信息。T淋巴細胞介導的細胞免疫是機體主動的免疫應答,T淋巴細胞具有多種生物學功能,如直接殺傷靶細胞、輔助B細胞產生抗體以及產生細胞因子等。而CD8陽性T細胞是細胞毒性T細胞,能夠直接殺傷靶細胞。因為本研究檢測和分析T淋巴細胞及其亞群同臨床的相關性。結果顯示腫瘤患者外周血中同細胞毒性T細胞相關的兩個指標CD8陽性T細胞絕對數和CD4/CD8比值同腫瘤患者的臨床信息相關,早中期腫瘤患者外周血中細胞毒性T細胞數量要高于晚期患者,提示細胞毒性T細胞的數量與腫瘤患者的預后相關。腫瘤患者外周血中具有較多數量的細胞毒性T細胞,其具有更好的預后。本研究很好的詮釋了細胞毒性T細胞作為機體免疫系統殺傷腫瘤細胞的主要執行者,只有這類淋巴細胞基數達到一定數量時,機體的免疫系統才有可能去殺傷腫瘤細胞;而如果這類細胞的數量基數都很低,機體的免疫系統就無法去殺傷腫瘤細胞,從而影響后續的治療包括一些免疫單抗治療,如PD-1,CTLA-4等。外周血淋巴細胞亞群雖然不能夠準確反應腫瘤原位中淋巴細胞亞群的狀態,但是外周血樣本取材方便,檢測準確的特點,同時同一患者外周血和腫瘤原位淋巴細胞亞群變化具有一致性,使得外周血淋巴細胞亞群分析成為目前最為可行的評估腫瘤患者免疫狀態。
已有研究報道CD39分子的表達能夠鑒別CD8+ T細胞是否耗竭,同時其他研究也證實了CD39和PD-1分子能夠共表達與T淋巴細胞表面。而CD39分子能夠誘導調節性T細胞轉化和生成。結合本研究的發現,我們可以大膽的猜測,作為負性調控分子的CD39,其表達于CD8陽性T細胞的表面,能夠通過某些信號通路,進而引發CD8陽性T細胞的耗竭,使得CD8陽性T細胞的數量減少。此外,CD39的表達還可通過某些信號通路進一步引發T細胞一些免疫檢查點的表達,比如PD-1,進一步發揮其負向免疫調控作用。
通過本研究,我們發現腫瘤患者外周血中CD8陽性T細胞的絕對數同患者的臨床分期,淋巴結轉移和遠處轉移相關,提示可能是腫瘤患者預后的獨立因素之一。腫瘤患者外周血中CD8陽性T細胞的數量越多,患者具有更好的預后。我們希望通過檢測腫瘤患者外周血中淋巴細胞亞群,為臨床提供有價值的信息,進而使臨床能夠根據每個患者的免疫功能狀態制訂個體化的治療策略,也使每個患者能夠從各項檢測中得到最優化的獲益。此外本研究還發現了CD39分子表達水平同CD8陽性T細胞數量具有負相關性,為后續闡明CD39分子負向調控分子機制提供了基礎。
參考文獻:
[1] Yang L, Zheng R, Wang N, et al. Incidence and mortality of stomach cancer in China, 2014[J]. Chin J Cancer Res, 2018, 30 (3):291-298. DOI:10.21147/j.issn.1000-9604.2018.03.01.
[2] Fahmi T, Esendagli G, Yilmaz G, et al. Immune compartmentalization of T cell subsets in chemically-induced breast cancer[J]. Scand J Immunol, 2010, 72 (4):339-348. DOI:10.1111/j.1365-3083.2010.02447.x.
[3] Yoshimura K, Laird LS, Chia CY, et al. Live attenuated Listeria monocytogenes effectively treats hepatic colorectal cancer metastases and is strongly enhanced by depletion of regulatory T cells[J]. Cancer Res, 2007, 67 (20):10058-10066. DOI:10.1158/0008-5472.CAN-07-0573.
[4] Kumar S, Paiva B, Anderson KC, et al. International Myeloma Working Group consensus criteria for response and minimal residual disease assessment in multiple myeloma[J]. Lancet Oncol, 2016, 17 (8):e328-e346. DOI:10.1016/S1470-2045(16)30206-6.
[5] Dunn GP, Bruce AT, Ikeda H, et al. Cancer immunoediting: from immunosurveillance to tumor escape[J]. Nat Immunol, 2002, 3 (11):991-998. DOI:10.1038/ni1102-991.
[6] Xia Y, Li W, Li Y, et al. The clinical value of the changes of peripheral lymphocyte subsets absolute counts in patients with non-small cell lung cancer[J]. Transl Oncol, 2020, 13 (12):100849. DOI:10.1016/j.tranon.2020.100849.
[7] Showe MK, Kossenkov AV,Showe LC. The peripheral immune response and lung cancer prognosis[J]. Oncoimmunology, 2012, 1 (8):1414-1416. DOI:10.4161/onci.21096.
[8] Grivennikov SI, Greten FR,Karin M. Immunity, inflammation, and cancer[J]. Cell, 2010, 140 (6):883-899. DOI:10.1016/j.cell.2010.01.025.
[9] Yang F, Jin H, Wang J, et al. Adoptive Cellular Therapy (ACT) for Cancer Treatment[J]. Adv Exp Med Biol, 2016, 909:169-239. DOI:10.1007/978-94-017-7555-7_4.
[10]??????? Jin H, Sun L, Tang L, et al. Expression of GARP Is Increased in Tumor-Infiltrating Regulatory T Cells and Is Correlated to Clinicopathology of Lung Cancer Patients[J]. Front Immunol, 2017, 8:138. DOI:10.3389/fimmu.2017.00138.
[11]??????? Wang YY, Zhou N, Liu HS, et al. Circulating activated lymphocyte subsets as potential blood biomarkers of cancer progression[J]. Cancer Med, 2020, 9 (14):5086-5094. DOI:10.1002/cam4.3150.
[12]??????? Li N, Zhang L, Song HL, et al. Prognostic impact of absolute lymphocyte count/absolute monocyte count ratio and prognostic score in patients with nasal-type, extranodal natural killer/T-cell lymphoma[J]. Tumour Biol, 2017, 39 (5):1010428317705503. DOI:10.1177/1010428317705503.
[13]??????? Kuss I, Hathaway B, Ferris RL, et al. Decreased absolute counts of T lymphocyte subsets and their relation to disease in squamous cell carcinoma of the head and neck[J]. Clin Cancer Res, 2004, 10 (11):3755-3762. DOI:10.1158/1078-0432.CCR-04-0054.
[14]??????? Milne K, Alexander C, Webb JR, et al. Absolute lymphocyte count is associated with survival in ovarian cancer independent of tumor-infiltrating lymphocytes[J]. J Transl Med, 2012, 10:33. DOI:10.1186/1479-5876-10-33.
[15]??????? Ahrends T, Spanjaard A, Pilzecker B, et al. CD4(+) T Cell Help Confers a Cytotoxic T Cell Effector Program Including Coinhibitory Receptor Downregulation and Increased Tissue Invasiveness[J]. Immunity, 2017, 47 (5):848-861 e845. DOI:10.1016/j.immuni.2017.10.009.
[16]??????? Borst J, Ahrends T, Babala N, et al. CD4(+) T cell help in cancer immunology and immunotherapy[J]. Nat Rev Immunol, 2018, 18 (10):635-647. DOI:10.1038/s41577-018-0044-0.
[17]??????? Melssen M,Slingluff CL, Jr. Vaccines targeting helper T cells for cancer immunotherapy[J]. Curr Opin Immunol, 2017, 47:85-92. DOI:10.1016/j.coi.2017.07.004.
[18]??????? Chang WC, Li CH, Huang SC, et al. Clinical significance of regulatory T cells and CD8+ effector populations in patients with human endometrial carcinoma[J]. Cancer, 2010, 116 (24):5777-5788. DOI:10.1002/cncr.25371.
[19]??????? Dovsak T, Ihan A, Didanovic V, et al. Effect of surgery and radiotherapy on complete blood count, lymphocyte subsets and inflammatory response in patients with advanced oral cancer[J]. BMC Cancer, 2018, 18 (1):235. DOI:10.1186/s12885-018-4136-9.
[20]??????? Riemann D, Cwikowski M, Turzer S, et al. Blood immune cell biomarkers in lung cancer[J]. Clin Exp Immunol, 2019, 195 (2):179-189. DOI:10.1111/cei.13219.
[21]??????? Xu YF, Lu Y, Cheng H, et al. Abnormal distribution of peripheral lymphocyte subsets induced by PDAC modulates overall survival[J]. Pancreatology, 2014, 14 (4):295-301. DOI:10.1016/j.pan.2014.05.797.
[22]??????? Oh SY, Heo J, Noh OK, et al. Absolute Lymphocyte Count in Preoperative Chemoradiotherapy for Rectal Cancer: Changes Over Time and Prognostic Significance[J]. Technol Cancer Res Treat, 2018, 17:1533033818780065. DOI:10.1177/1533033818780065.

