電子結(jié)腸鏡下冷圈套切除術(shù)治療結(jié)直腸息肉患者的效果及安全性
李丹丹
天津市人民醫(yī)院 (天津 300191)
結(jié)直腸息肉屬于消化系統(tǒng)疾病,與直腸惡性腫瘤的發(fā)生、發(fā)展密切相關(guān)。目前,臨床上治療結(jié)直腸息肉患者的有效方法為手術(shù)治療。傳統(tǒng)手術(shù)由于燙燒可造成患者局部潰瘍,術(shù)后效果往往不佳。結(jié)腸鏡是診斷結(jié)直腸息肉的有效方法,能精準(zhǔn)發(fā)現(xiàn)息肉并將其完全切除,操作簡便,且療效確切。內(nèi)鏡下息肉切除術(shù)分多種類型,臨床針對直徑≤4 mm的息肉常采用冷熱活檢鉗切除術(shù),針對直徑10~20 mm的息肉一般推薦內(nèi)鏡下黏膜切除術(shù)或內(nèi)鏡下分片黏膜切除術(shù)等,而針對4 mm<直徑<10 mm的息肉應(yīng)該采取何種方法,目前仍存在爭議[1]。近年來,冷圈套切除術(shù)逐漸被臨床廣泛應(yīng)用,但此技術(shù)與其他方法的優(yōu)劣尚無定論。基于此,本研究將電子結(jié)腸鏡下冷圈套切除術(shù)用于治療結(jié)直腸息肉,旨在探討其療效及安全性,現(xiàn)報(bào)道如下。
1 資料與方法
1.1一般資料
選取2019年12月至2020年7月天津市人民醫(yī)院收治的84例結(jié)直腸息肉患者作為研究對象,依據(jù)隨機(jī)數(shù)字表法將其分為冷圈組與活檢組,每組42例。冷圈組男22例,女20例;年齡28~71歲,平均(49.56±8.24)歲;單發(fā)息肉28例,多發(fā)息肉14例。活檢組男24例,女18例;年齡28~72歲,平均(49.64±8.35)歲;單發(fā)息肉27例,多發(fā)息肉15例。兩組一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會審核批準(zhǔn)。所有患者及家屬均對本研究知情同意并簽署研究知情同意書。納入標(biāo)準(zhǔn):符合結(jié)直腸息肉的診斷標(biāo)準(zhǔn)[2];符合手術(shù)適應(yīng)證;臨床資料完整。排除標(biāo)準(zhǔn):患有精神疾病;存在胃腸鏡檢查禁忌證;心、肝、腎等臟器嚴(yán)重病變;凝血功能障礙;有出血傾向;存在血液疾病。
1.2方法
兩組均行電子結(jié)腸下息肉切除術(shù),由8名有豐富的息肉切除術(shù)經(jīng)驗(yàn)的內(nèi)鏡醫(yī)師完成內(nèi)鏡操作。
冷圈組選擇在日本奧林巴斯生產(chǎn)的CV-290電子結(jié)腸鏡下行冷圈套切除術(shù):術(shù)前常規(guī)腸道準(zhǔn)備,指導(dǎo)患者取左側(cè)臥位,行靜脈麻醉,然后由經(jīng)驗(yàn)豐富的高年資內(nèi)鏡醫(yī)師完成腸鏡操作;選擇奧林巴斯公司生產(chǎn)的圈套器(CF-410LR),首先從肛門進(jìn)鏡至回腸末端,在電子腸鏡指導(dǎo)下推送套圈器,輕壓腸壁,完整套取息肉以及基底周邊1~3 mm的正常黏膜組織,然后逐漸收緊圈套器,切除息肉,通過內(nèi)鏡鉗道回收標(biāo)本;標(biāo)本回收后進(jìn)一步觀察創(chuàng)面,若切除后發(fā)現(xiàn)仍有息肉組織殘存,應(yīng)采取同樣的方法進(jìn)行進(jìn)一步切除;如有明顯滲血,給予鹽水沖洗創(chuàng)面后再觀察,然后根據(jù)創(chuàng)面大小及有無活動(dòng)性出血,酌情使用金屬夾夾閉創(chuàng)面,最后將取出的息肉送病理學(xué)檢查。
活檢組給予熱活檢鉗(南京微創(chuàng)科技有限公司,生產(chǎn)型號HBF-16/300)切除術(shù):術(shù)前常規(guī)腸道準(zhǔn)備,指導(dǎo)患者取左側(cè)臥位,行靜脈麻醉,然后由經(jīng)驗(yàn)豐富的高年資內(nèi)鏡醫(yī)師完成腸鏡操作;首先從肛門進(jìn)鏡至回腸末端,并將其鏡身旋轉(zhuǎn)至息肉的5點(diǎn)鐘方向,當(dāng)息肉充分暴露時(shí),使用熱活檢鉗完整地將息肉夾住,并將其上提并回拉,通電2~3 s,將息肉切下,后觀察創(chuàng)傷處有無出血和穿孔現(xiàn)象,如有明顯滲血,給予鹽水沖洗創(chuàng)面后再觀察,然后根據(jù)創(chuàng)面大小及有無活動(dòng)性出血,酌情使用金屬夾夾閉創(chuàng)面,最后將取出的息肉送病理學(xué)檢查。
組織標(biāo)本由2名經(jīng)驗(yàn)豐富的病理學(xué)家診斷,病理學(xué)家不知曉息肉情況及切除方法。
1.3臨床評價(jià)
(1)評估兩組的治療效果:術(shù)后患者惡心、胃部疼痛等癥狀消失,切口愈合良好為康復(fù);患者惡心、胃部疼痛等癥狀有所緩解,傷口愈合延遲為好轉(zhuǎn);術(shù)后,患者惡心、胃部疼痛等癥狀無改善,切口愈合能力差為無效;治療總有效率=(康復(fù)例數(shù)+好轉(zhuǎn)例數(shù))/總例數(shù)×100%。(2)觀察兩組的手術(shù)療效,包括手術(shù)時(shí)間、切除次數(shù)、切口大小。(3)統(tǒng)計(jì)術(shù)中并發(fā)癥發(fā)生情況,包括遲發(fā)性腸穿孔、遲發(fā)性腸出血。(4)統(tǒng)計(jì)術(shù)后并發(fā)癥發(fā)生情況,包括腹痛、腸穿孔。(5)隨訪3個(gè)月后,計(jì)算兩組復(fù)發(fā)率。
1.4統(tǒng)計(jì)學(xué)處理
2 結(jié)果
2.1兩組治療效果比較
冷圈組治療總有效率高于活檢組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表1。

表1 兩組康復(fù)效果比較
2.2兩組手術(shù)療效比較
冷圈組的手術(shù)時(shí)間短于活檢組,切除次數(shù)少于活檢組,切口大小小于活檢組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表2。
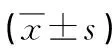
表2 兩組手術(shù)療效比較
2.3兩組術(shù)中并發(fā)癥發(fā)生情況比較
冷圈組術(shù)中并發(fā)癥發(fā)生率低于活檢組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表3。

表3 兩組術(shù)中并發(fā)癥發(fā)生情況比較[例(%)]
2.4兩組術(shù)后并發(fā)癥發(fā)生情況及復(fù)發(fā)率比較
冷圈組術(shù)后并發(fā)癥發(fā)生率、復(fù)發(fā)率均低于活檢組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表4。

表4 兩組術(shù)后并發(fā)癥發(fā)生情況及復(fù)發(fā)率比較[例(%)]
3 討論
結(jié)直腸癌是臨床常見的惡性腫瘤,其病死率在惡性腫瘤中排第4位。結(jié)直腸癌的發(fā)病誘因?yàn)榻Y(jié)直腸息肉,結(jié)直腸息肉被認(rèn)為是結(jié)直腸癌的癌前病變[3]。近年來,由于人們越來越重視胃腸道腫瘤疾病,一方面重視健康體檢;另一方面,一旦有不適,便立即尋醫(yī),使得結(jié)直腸息肉在早期便可被發(fā)現(xiàn)。再加上各種胃腸鏡技術(shù)、內(nèi)鏡切除技術(shù)不斷發(fā)展,為癌前病變、早期胃腸道癌患者提供了非外科治療的方案,從而有效地控制了息肉致癌風(fēng)險(xiǎn),將結(jié)直腸癌發(fā)病率降至最低[4]。
內(nèi)鏡下結(jié)直腸息肉切除術(shù)是治療結(jié)直腸息肉患者最常用的技術(shù),但關(guān)于哪一種方法最有利于降低并發(fā)癥發(fā)生的報(bào)道較少[5]。息肉切除術(shù)最嚴(yán)重的并發(fā)癥是穿孔及出血,而以上并發(fā)癥主要與電灼術(shù)相關(guān)[6]。臨床上約有21%的操作者愿意選擇熱活檢鉗切除術(shù),因?yàn)樵撔g(shù)式操作簡單[5]。但又由于其有息肉殘留及電相關(guān)并發(fā)癥的風(fēng)險(xiǎn),部分術(shù)者為了有效避免術(shù)中、術(shù)后并發(fā)癥的發(fā)生,提升手術(shù)安全性,一般會選擇電子結(jié)腸鏡下冷圈套切除術(shù)對患者進(jìn)行治療,其在切除小息肉時(shí)的安全性更高。本研究結(jié)果顯示,冷圈組的治療總有效率高于活檢組,手術(shù)時(shí)間短于活檢組,切除次數(shù)少于活檢組,切口大小小于活檢組,術(shù)中和術(shù)后并發(fā)癥發(fā)生率低于活檢組,復(fù)發(fā)率低于活檢組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。此結(jié)果可能與電子結(jié)腸鏡下冷圈套切除術(shù)的術(shù)中出血更易被察覺,術(shù)者能夠采取有效措施及時(shí)止血有關(guān)[7];另外,電子結(jié)腸鏡下冷圈套切除術(shù)在切除息肉時(shí)無需借助電凝、電切設(shè)備,從而縮短了手術(shù)時(shí)間,療效確切,安全性高。
綜上所述,應(yīng)用電子結(jié)腸鏡冷圈套切除術(shù)治療結(jié)直腸息肉患者的效果確切,手術(shù)安全性較高。
- 醫(yī)療裝備的其它文章
- 北京市醫(yī)療器械檢驗(yàn)所
- 持續(xù)被動(dòng)運(yùn)動(dòng)機(jī)聯(lián)合常規(guī)康復(fù)護(hù)理對行全膝關(guān)節(jié)置換術(shù)后患者膝關(guān)節(jié)功能恢復(fù)的影響
- 中藥穴位貼敷與耳穴壓豆對婦科腹腔鏡術(shù)后患者的影響
- 空氣壓力波治療儀聯(lián)合早期康復(fù)訓(xùn)練預(yù)防脊髓損傷后截癱患者下肢深靜脈血栓形成的效果
- 便捷式吞咽障礙治療儀在腦梗死后吞咽障礙患者中的應(yīng)用效果
- 低頻脈沖治療儀對人工流產(chǎn)術(shù)后患者康復(fù)的影響

