根據中醫辨證分型治療原發性三叉神經痛92 例臨床療效總結
柴碧芳 鄧中陽 苗翠 賀啟萌 張誼 衛瑩 師迎 侯銳
中圖分類號:R745.1 文獻標志碼:A doi:10.3969/j.issn.1001-3733.2021.06.016
原發性三叉神經痛(primary trigeminal neuralgia,PTN)表現為三叉神經分布區域內的閃電樣發作的劇烈疼痛,由于該病病因復雜,治愈困難,且易反復發作,常可持續數月甚至數年,給患者造成嚴重影響[1]。
卡馬西平又稱酰胺咪嗪、痛痙寧,為抗癲癇藥物,是目前治療PTN的首選藥物。但其長期服用會逐漸減效甚至失效。而且許多患者用藥后會出現眩暈、嗜睡、惡心等不良反應。偶有出現剝脫性皮炎、再生障礙性貧血、房室傳導阻滯等嚴重不良反應[2-3]。其它治療方法如封閉治療[4]、立體定向伽瑪射線放射治療[5]、微血管減壓術[6]、射頻熱凝術[7-8]等,受到醫生執業范圍和患者全身情況等影響,臨床效果參差不齊。
近年來采用穴位埋線的方法治療該病獲得一定療效,總有效率為72.8%[9-10],且埋線治療后患者口服卡馬西平的頻次和劑量均明顯減少。但因埋線創傷大、患者自覺痛苦程度高,因此,本研究積極探索中藥及針刺治療PTN的療效。參考中國針灸學會標準制定的《原發性三叉神經痛循證針灸臨床實踐指南》[11]和《華西口腔中醫科診療與操作常規》[12],對PTN患者辨證分型為胃火上攻證、肝火上炎證、風寒襲表證、氣滯血瘀證。用中藥、針刺或穴位埋線的方法治療并獲得了進一步的療效。
1 資料與方法
1.1 一般資料
納入2019 年10 月~2020 年12 月于第四軍醫大學口腔醫院就診并接受住院治療的PTN患者92 例(男36 例,女56 例),年齡29~84 歲;其中伴發高血壓29 例,冠心病17 例,腦血管疾病5 例,2型糖尿病4 例,心身疾病1 例,曾接受微血管減壓術、立體定向伽瑪射線放射治療、射頻熱凝術、三叉神經撕脫術治療三叉神經痛10 例。疼痛病程10 d~20 年;右側痛47 例,左側痛41 例,雙側痛4 例;第I支痛0 例,第II支痛33 例,第III支痛34 例。第I和第II支同時痛1 例,第I和第III支同時痛0 例,第II和第III支同時痛19 例。有44 例正在口服卡馬西平片類藥物,其中卡馬西平38 例,奧卡西平6 例,另有口服普瑞巴林3 例。
1.2 診斷標準
參照國際頭痛學會分類委員會2018 年發布的《國際頭痛分類第3版》中的診斷標準[13]:(1)符合B和C標準的單側面痛至少發作3 次;(2)出現在三叉神經1 個或多個分支分布范圍內,無三叉神經分布區域外的放射痛;(3)疼痛至少符合下列4 項中的3 項:①陣發性、反復發作,持續時間瞬間到2 min不等;②具有一定的嚴重程度;③電擊樣、撕裂樣、針刺樣劇烈疼痛;④受累側面部可由良性刺激誘發;(4)無神經損傷的臨床證據;(5)不能用ICHD-3中的其他診斷更好地解釋。
納入標準:診斷為PTN。同時滿足:(1)年齡大于18 歲的患者;(2)腦部磁共振檢查未見占位及神經受壓;(3)自愿受試接受中藥、針刺或埋線治療,并簽署知情同意書。
排除標準:(1)顱內其他疾病導致的疼痛;(2)有針刺禁忌證和中藥飲片禁忌證;(3)正在妊娠或哺乳期婦女或精神病患者;(4)合并重要臟器病變或嚴重出血傾向疾病。
1.3 中醫辨證分型和中藥方劑
根據患者疼痛性質及全身狀況在中醫理論指導下予辨證分型,分為胃火上攻證、肝火上炎證、風寒襲表證、氣滯血瘀證。
1.3.1 胃火上攻證 主癥:顏面部陣發性劇痛,痛處有灼熱感,遇熱易誘發。 兼癥:平素嗜食辛辣,面紅目赤,牙痛,齒齦紅腫,口臭且干,口渴喜飲,大便干結。 舌苔、脈象:舌紅,苔黃厚而燥,脈滑數。
方藥:清胃散合玉女煎加減。組成:生石膏60~150 g,黃芩10 g,黃連9 g,川牛膝25 g,生地黃25 g,麥冬10 g,牡丹皮15 g,焦梔子7 g,鹽知母7 g,生甘草6 g,地龍10 g,丹參15 g等。
1.3.2 肝火上炎證 主癥:顏面部脹痛,面肌或作抽搐,或麻木不仁。兼癥:心煩易怒,面部烘熱,頭暈目眩,耳鳴,咽干目赤,失眠多夢,腰膝酸軟。 舌苔、脈象:舌紅,少苔,脈弦細而數。
方藥:龍膽瀉肝湯加減。組成:龍膽草6 g,北柴胡10 g,黃芩10 g,梔子7 g,車前子10 g,澤瀉15 g,當歸12 g,生地黃25 g,炙甘草6 g,地龍10 g,丹參15 g等。
1.3.3 風寒襲表證 主癥:顏面部掣痛,懼怕風冷刺激,每遇風寒易誘發或加重。兼癥:惡寒,鼻塞,肢節酸痛。舌苔、脈象:舌淡,苔薄白,脈浮緊或弦緊。
方藥:川芎茶調散加減。組成:川芎10 g,附片10 g(先煎),白芷10 g,防風10 g,羌活10 g,荊芥10 g,地龍10 g,丹參15 g等。
1.3.4 氣滯血瘀證 主癥:顏面部陣發性劇痛,盛怒容易發作,或疼痛日久,反復發作,痛如錐刺。兼癥:皮膚粗糙,甚可見肌膚甲錯,女性月經色黯,夾有血塊,經行腹痛。舌苔、脈象:舌黯紅,或有瘀點、瘀斑,苔黃,脈弦數。
方藥:血府逐瘀湯加減。組成:桃仁10 g,紅花10 g,當歸12 g,生地黃25 g,川牛膝25 g,川芎10 g,桔梗6 g,赤芍15 g,枳殼15 g,柴胡10 g,炙甘草6 g,地龍10 g,丹參15 g等。
1.4 針刺治療方法[14]
根據《中華人民共和國國家標準·經穴部位》[14]進行穴位定位。選取局部主穴和遠端配穴,選擇1.5~2.0寸34 號毫針進行針刺瀉法,以麻、重、酸、脹為標準。1 次/d,30 min/次,連續5~7 d。局部主穴:第I支痛選擇陽白、太陽、印堂;第II支痛選擇四白、迎香、顴髎;第III支痛選擇下關、大迎、地倉、頰車;扳機點明確且疼痛嚴重處可選用阿是穴。遠部配穴:胃火上攻證,加內庭、足三里、側三里、合谷;肝火上炎證,加太沖、合谷、陽陵泉;風寒襲表證,加風池、列缺、合谷、太沖;氣滯血瘀證,加膈腧、內關、合谷、太沖。
1.5 埋線治療方法
對不愿意連續針刺、不愿意服用中藥以及中藥療效不佳的患者給予穴位埋線治療。埋線穴位選取同針刺穴位,1 次/月,連續3 次。
患者取合適體位,進針部位碘伏消毒后,將帶有2~4 cm長可吸收線(上海金環2-0聚乙醇酸PGA)的埋線針(9號,江蘇高冠)快速刺入穴位,將線體留在穴位后退針止血。
1.6 療效評定標準
參考McGill疼痛問卷(表1)對所有患者在治療前和治療后進行疼痛評級指數(PRI)、疼痛評價量表(NRS)、現在疼痛狀況(PPI)及中醫癥候積分[Traditional Chinese Medicine(TCM) Synedrom Score]對比。

表1 疼痛評級指數(PRI)的評估Tab 1 Pain rating index(PRI) assessment
發作頻度(表2):輕度:每日發作10 次以下(記1 分);中度:每日發作10~30 次(記2 分);重度:每日發作 30 次以上(記3 分)。

表2 中醫癥候積分表Tab 2 TCM symptom scores
疼痛評價量表(NRS),用0~10代替文字來表示疼痛的程度,將一條直線等分為10 段,按0~10分次序評估疼痛程度,書寫方式為:在描述過去24 h內最嚴重的疼痛的數字上畫圈。
現在疼痛狀況(PPI),用0~5描述現在疼痛狀況,0 分無痛,1 分輕痛,2 分難受,3 分痛苦煩燥,4 分可怕,5 分極度疼痛。
在治療后3 個月進行隨訪,隨訪療效評定分為4 級。臨床治愈:疼痛停止,證侯積分減少≥95%,隨訪3 個月內未見復發;顯效:疼痛程度明顯改善,證侯積分減少≥70%以上;有效:疼痛程度減輕,證侯積分減少≥30%;無效:疼痛程度無明顯減輕,甚或加重,證侯積分減少不足30%。
疼痛減輕程度計算公式(尼莫地平法):(治療前積分-治療后積分)/治療前積分]×100%。
1.7 不良反應及防范措施
分別觀察有無中藥導致的胃腸道反應及暈針、彎針、滯針和血腫等針刺治療并發癥,并采取相應的處理及防范措施。
1.8 統計學處理
采用SPSS 19.0軟件對不同中醫辨證分型、不同治療手段的患者在療效及安全性方面的數據結果進行秩和檢驗,P<0.05表示差異有統計意義。
2 結 果
92 例患者中因各種原因脫落11 例,實際進行療效評價者81 例,結果:治愈7 例(8.6%),顯效42 例(51.8%),有效13 例(16%),無效18 例(23.5%),總有效率76.5%(表3~6)。治療前口服卡馬西平類藥物的患者有47 例,治療后18 例減量,9 例停藥。

表3 治療前后頻度、PRI、NRS、PPI、中醫癥候指標比較[分,M(Q25,Q75)]Tab 3 Comparison of frequency, PRI, NRS, PPI, TCM syndrome score before and after treatment[Scores,M(Q25,Q75)]

表4 不同中醫辨證分型療效比較Tab 4 Comparison of curative effect among the subjects with different TCM syndrome and differentiation types
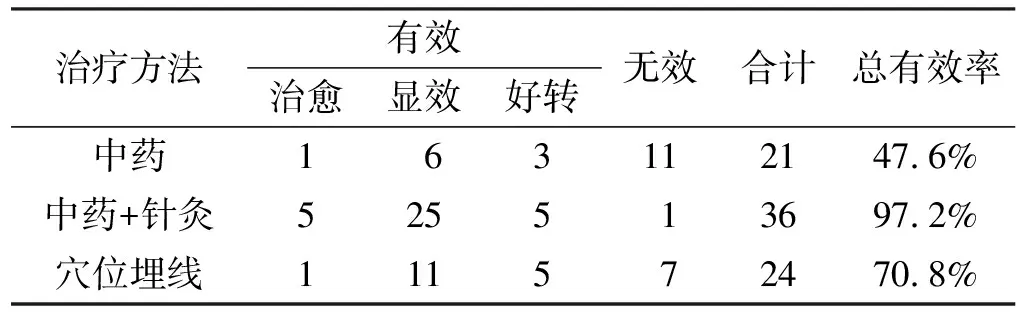
表5 不同治療手段療效比較(例)Tab 5 Comparison of the efficacy among the different treatments(cases)

表6 不同中醫治療方法不良反應比較(例)Tab 6 Comparison of adverse reactions among the subjects treated with different TCM treatment methods(cases)
3 討 論
本文總結對比了92 例患者治療前后發作頻度、PRI、NRS、PPI和中醫癥候積分表,總有效率為76.5%,其中治愈7 例(8.6%),顯效42 例(51.8%),有效13 例(16%)。說明在中醫辨證分型指導下進行的個體化治療獲得的療效良好。
本研究中胃火上攻證的人數比例最高(56.5%)。這與三叉神經痛多發生于陽明經絡在頭面部的循行區域,疼痛與陽明經氣功能失調有關,同時也符合明代醫家張景岳的觀點,即:“火邪頭痛者,雖各經皆有火證,而獨唯陽明為最”。而且本研究所處的我國西北地區飲食偏油膩,普遍嗜食辛熱炙盛食物,致使陽明火邪內燔,經脈痹阻,而且西北地區氣候干燥,易生風動火。風火善動而不居,雖被郁于內,然稍有刺激便被觸發,故臨床上三叉神經痛患者多呈陣發性灼熱劇痛、受熱加重時還伴有牙齦腫痛,面部潮紅,口干口臭,便秘,舌紅苔黃,脈弦滑數或洪數等。治療時首選清胃瀉火,佐以活血化瘀,藥用清胃散合玉女煎、桃紅四物湯加減。該型治療有效率也相對較高(80.4%),主因方中含有大量生石膏,可以清熱瀉火。《中藥大辭典》中提到:生石膏辛甘大寒,性善清透,主入陽明經,為治療胃火上攻證之良藥。王松等[15]整理古醫籍及現代醫家臨證經驗及臨床應用,也發現生石膏清泄里熱,治療陽明熱盛證用量波動在3.45~500 g。臨床中根據患者疼痛程度、體重指數生石膏用量波動在60~150 g,取得了較好的臨床治療效果。
中醫證型占比其次為肝火上炎證(23.9%),風寒襲表證(15.2%),此兩型的治療有效率均在70%以上。對于風寒襲表證,臨床中給予溫陽散寒,通脈止痛亦取得了滿意的治療效果(有效率80%)。對于肝火上炎證,運用龍膽瀉肝湯清肝瀉火,但患者出現腹脹、腹瀉等消化道副作用的幾率比較大,限制了患者的依從性,所以治療有效率相對較低(有效率71.4%),亦可能與樣本量小有關,有待擴大樣本量后進一步研究。僅表現為氣滯血瘀證型的患者只有4例,病例數最少,現有數據尚不能確證療效。但是發現對于大多數病程長的患者,血瘀存在所有證型中,建議在其他辨證施治基礎上均合并服用活血化瘀類藥物。
將不同治療方法的療效進行比較,結果顯示單純中藥湯劑治療效果較差(47.6%),可能與臨床醫生辨證論治及遣方用藥的水平不足有關,脫落病例均為中藥湯劑治療者,也與治療手段單一、效果不佳、患者依從性差有關。中藥結合針刺患者效果最好,有效率97.2%,對不愿意連續針刺、不愿意服用中藥以及中藥療效不佳的患者,給予埋線治療取得了良好的療效(70.8%),但是也說明這些病例治療難度大,診治經驗有待提高。相比以往研究[9],本研究的總有效率及顯效率提高了,無效率明顯下降。與以往針刺埋線結果[10]一致,給予患者中醫辨證分型治療后也有一半的患者達到卡馬西平類藥物減量或停藥,很大程度降低了卡馬西平所致的各種副作用。這說明根據中醫辨證分型治療PTN安全有效,值得推廣。
中藥治療中的副作用主要表現為清熱瀉火苦寒類藥物所致的腹脹、腹瀉等消化道癥狀,針刺及埋線治療的副作用表現為局部按壓不夠所致的血腫,予對癥治療均好轉。
今后要加強對中醫學基礎知識的學習,提高中醫辨證用藥能力和針刺水平,進一步提高療效,為更多三叉神經痛患者解除痛苦。
治愈病例:患者李某,女83 歲,主因“左側頜面部疼痛3月余”主訴入院。患者3月前于愛人去世后出現左側下頜第一磨牙處疼痛、腫脹,就診當地診所拔除左下第一、第二磨牙,并予積極抗感染治療后疼痛好轉5天后,無明顯誘因患者再次出現左下頜處疼痛、憋脹,呈放電樣,并放射至左耳內、左眼及頭頂處,吃飯、說話、洗漱均誘發,每日發作十余次,每次發作幾秒鐘。患者自行口服“卡馬西平”后出現頭暈、惡心、嘔吐。頭顱MRI+左側三叉神經MRI檢查未見異常。中醫四診可見:左側頜面部疼痛受熱加重,受涼減輕,口干、流鼻血、咽喉痛、怕熱、陣發性烘熱出汗、手足心發熱,偶心慌、心煩,大便秘結,每5日1 次。舌質紫暗苔黃膩,脈弦滑。NRS評分8 分。PRI 24 分,PPI 4 分,疼痛頻度中度,評分2 分,中醫癥候積分21 分。中醫辨證分型為:胃火上攻證。治則:清胃瀉火, 佐以活血化瘀。方藥:生石膏60 g,黃芩10 g,黃連9 g,川牛膝25 g,生地黃25 g,麥冬10 g,牡丹皮15 g,焦梔子7 g,鹽知母7 g,生甘草6 g,地龍10 g,丹參15 g,赤芍15 g,川芎10 g,當歸12 g。共20 劑,每日1 劑,水煎服,分2 次服。針刺下關、大迎、地倉、頰車、內庭、足三里、側三里、合谷,1 次/d,共針刺10 d。3 月后回訪患者無左側頜面部疼痛。中醫癥候積分1 分,前后中醫癥候積分減少95.2%。該患者屬臨床治愈,考慮其發病時間短,與情緒刺激密切相關,予針刺、中藥治療后療效評定為治愈。
無效病例:姚某,女67 歲,主因“反復右側頰部疼痛2 年”主訴入院。患者疼痛多位于右側頰部,呈放電樣疼痛,多于洗漱、說話、咀嚼時誘發,每次發作持續2 min,嚴重時影響夜間休息,兩次發作間期無任何癥狀,患者服用“卡馬西平100 mg,2 次/d”疼痛無緩解遂自行停藥,右側頰部疼痛反復發作。頭顱MRI+三叉神經MRI檢查未見異常。入院時中醫四診可見:右側頜面部疼痛,大便干,2~3 d 1 次,口唇紫暗舌質淡苔微黃膩,脈弦滑。NRS 7 分,PRI 15 分,PPI 2 分,疼痛頻度為輕度,評分1 分,中醫癥候積分8 分。中醫辨證分型為:胃火上攻證。治則:清胃瀉火,佐以活血化瘀。方藥:生石膏60 g,黃芩10 g,黃連9 g,川牛膝25 g,生地黃25 g,麥冬10 g,牡丹皮15 g,焦梔子7 g,鹽知母7 g,生甘草6 g,地龍10 g,丹參15 g,赤芍15 g,川芎10 g,當歸12 g,酒大黃10 g,桃仁10 g,紅花10 g。10 劑,1 劑/d,水煎服,分2 次服。針刺下關、大迎、地倉、頰車、內庭、足三里、側三里、合谷,1 次/d,共針刺10 d。患者疼痛減輕,NRS 4 分。1 月后患者復診自訴疼痛加重與治療前疼痛一樣,遂予埋線治療3次,4 月后回訪患者疼痛無明顯好轉,療效評定為無效。

