路鄧葡萄球菌致內源性眼內炎1例
張佳慧 張昊
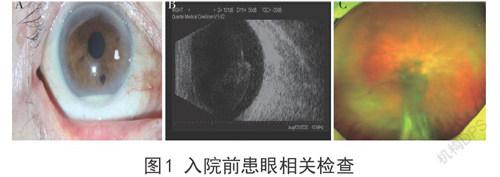
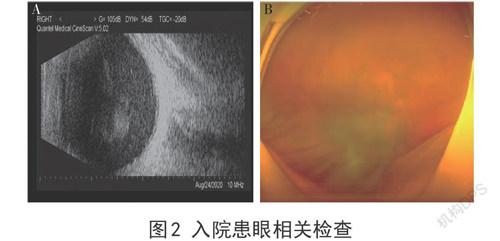
1 患者資料
患者,男性,67歲。因右眼視物模糊2個月于2020年8月25日入院。現病史:患者2個月前無明顯誘因發現右眼視物模糊,偶有眼紅眼脹痛,無頭痛及惡心嘔吐,曾就診于當地醫院,診斷為“右眼虹膜炎”,予患者抗炎藥物滴眼及口服藥物治療(藥名不詳),癥狀稍好轉。1個月前患者自覺上述癥狀反復,視力下降,隨后就診于我院眼科,經檢查(圖1),診斷為“右眼葡萄膜炎,右眼前房積膿”,予患者百力特,溴芬酸鈉滴眼液,妥布霉素地塞米松眼膏等抗炎散瞳對癥治療。曲安奈德注射液20mg球后注射右眼。定期復查,4d前取前房水做宏基因組測序結果回報路鄧葡萄球菌感染,以“右眼內源性眼內炎”為診斷收入院。既往史否認高血壓、否認糖尿病、否認其他系統疾病、否認外傷史、否認手術史。吸煙史40年。眼科查體:視力:右眼:眼前指數;左眼:0.6,眼壓:右眼13mmHg;左眼14mmHg。右眼混合充血,角膜光滑,塵狀KP(+),前房常深,房閃(++),細胞(++),瞳孔圓,d=3mm,對光反射弱,晶體前表面色素沉著,晶體混濁,散瞳后見玻璃體混濁,眼底窺不清(圖2);左眼前節及眼底未見明顯異常。臨床診斷:右眼內源性眼內炎。
2 治療經過
完善抽血化驗血常規+C反應蛋白、肝腎功、降鈣素原、血沉、血培養、TPPA、RPR,胸部CT等相關檢查。治療上注射用五水頭孢唑林鈉1.0g每天兩次靜脈輸液。左氧氟沙星滴眼液,醋酸潑尼松龍滴眼液,復方托吡卡胺滴眼液,硫酸阿托品眼用凝膠點右眼抗炎散瞳對癥治療。分別于2020年8月25日、2020年8月31日、2020年9月3日行萬古霉素1mg右眼球內注射。于2020年8月27日局部麻醉下行右眼玻璃體切除+PEA+IOL植入+玻璃體注氣術,術中抽吸玻璃體腔液行涂片及細菌培養,術中見下方及周邊網膜前可見灰白色絨球樣病灶,下方尤重,沖吸去除,與網膜無明顯粘連,部分血管白線。術中順利,術后繼續抗炎對癥治療。化驗結果回報未見明顯異常,細菌培養及涂片、血培養未見陽性結果。
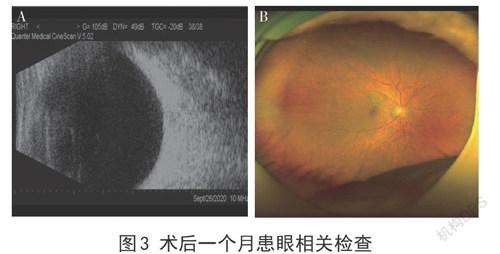
2020年9月7日辦理出院。出院查體:視力:右眼:0.3,眼壓:右眼:13mmhg。右眼結膜輕度充血,縫線在位,角膜光滑,KP(+),后彈力層皺褶,前房常深,房閃(+),細胞(+),瞳孔圓,藥物散大,人工晶體在位,散瞳后見玻璃體氣體部分吸收,未見新鮮出血及滲出,眼底朦朧可見視乳頭界限模糊,視網膜在位,黃斑中心凹反射(-)。術后1個月復查:視力:右眼:0.3,眼壓:右眼:20mmhg。右眼結膜無充血,角膜光滑,KP(-),后彈力層皺褶,前房常深,房水清,瞳孔圓,光反射正常,人工晶體在位,眼底可見視乳頭界清色尚可,視網膜在位,黃斑中心凹反射(-)(圖3)。
3 討論
本病例是一位全身免疫功能正常且無眼科手術史及外傷史的患者,未發現任何感染源發展為路鄧葡萄球菌眼內感染。這一病例在臨床上是非常罕見的。路鄧葡萄球菌是一種凝固酶陰性葡萄球菌。最初被分離出來主要是作為皮膚和軟組織感染的病原體[1]。近年來,該病原體已被報道能引起廣泛的感染,包括皮膚軟組織感染、心內膜炎、中樞神經系統感染、骨關節感染、眼部感染等[2]。有研究表明術后眼內炎患者從眼瞼、前房液或玻璃體液中分離的凝固酶陰性葡萄球菌標本中,近6%為路鄧葡萄球菌,其分離頻率僅次于表皮葡萄球菌[3]。另外,有報道發現路鄧葡萄球菌造成化膿性角膜炎的病例[4]。
內源性眼內炎早期臨床表現不典型,及時診斷和治療是目前面臨的難題。目前,除臨床表現外,可通過房水或玻璃體的微生物培養、血培養來幫助確定診斷[5]。考慮到眼內炎進展速度快,預后差。如果條件允許,眼內液的分子診斷、免疫診斷等檢測技術可為早期診斷提供證據。眼內炎的治療一般包括全身應用抗生素,眼周注射,玻璃體腔注射抗生素,玻璃體切除術,或以上幾種方法的聯合應用。相關研究報道,眼內炎需積極采取玻璃體切除術,對于嚴重的內源性細菌性眼內炎,玻璃體切除聯合硅油填充術比單純玻璃體切除術效果好[6]。但具體病例需根據病情及術者經驗采取治療方案。本病例為防止造成視網膜和脈絡膜壞死溶解,進一步引起纖維增殖和視網膜脫離,采取玻璃體切除術聯合玻璃體腔注射抗生素治療,預后良好。內源性眼內炎需高度警覺并采用恰當的檢查方法才能早期迅速診斷,并且早期進行正確的干預的十分必要,盡量降低視力喪失、病情進一步進展的風險。

