關節鏡下松解術聯合富血小板血漿對肩關節周圍炎患者活動度及復發風險的影響
張威 段萬禮 朱江 章年年 羅益文
肩關節周圍炎是一種病因不明的臨床綜合征,發病率約2%~5%,女性多于男性。患者常表現出肩周廣泛疼痛,肩關節活動受限,日常活動及生活質量降低[1]。近年來,隨著關節鏡技術的發展,關節鏡下松解術成為治療肩關節周圍炎的主要手術方式,術后患者肩關節功能獲得最大程度恢復[2]。但約42.2%的患者術后出現肩關節粘連,引起復發[3]。既往有學者將糖皮質激素聯合關節鏡下松解術以降低患者術后炎癥狀態及復發情況,但效果不理想[4]。富血小板血漿(PRP)是一種含有高密度血小板的自體血漿,具抗炎作用,被用于較多肌肉、骨骼疾病。本文探討關節鏡下松解術聯合PRP對肩關節周圍炎患者活動度及復發風險的影響。
1 資料與方法
1.1 臨床資料 2018年1月至2019年12月本院肩關節周圍炎患者50例,納入標準:①符合肩關節周圍炎診斷標準[5];②年齡40~60歲,首次發病,肩部疼痛呈持續性加重,病程>3個月。排除標準:①腎功能、凝血功能障礙者;②有肩關節手術史或外傷史;③肩關節骨折、脫位、肩袖撕裂、盂唇損傷或鈣化性肌腱炎;④合并全身關節炎,如風濕性關節炎者、骨結核等;⑤近期使用免疫抑制劑、抗生素;⑥依從性差者。隨機分為聯合組與對照組,每組各25例。兩組患者在基線資料比較差異無統計學意義(P>0.05),見表1。本項目經本院倫理委員會批準,患者均簽署知情同意書。
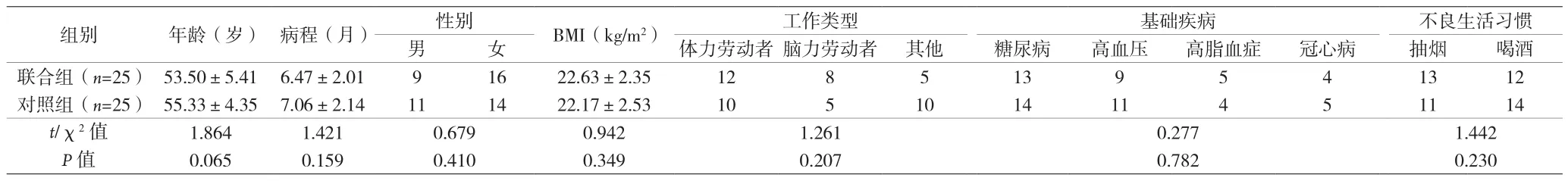
表1 兩組患者臨床資料比較
1.2 方法 (1)對照組:行關節鏡下松解術治療。術中經斜角肌間隙神經阻滯聯合全身麻醉后予患側肩關節手法松解,禁忌暴力,活動度增加后,取健側臥位肩關節外展45°,向前15°牽引;沿后側入路置入并在關節鏡下依次檢查盂肱關節、盂唇、關節囊情況,采用雙后側入路從后向前松解,或在長針導引下做前側入路,后側入路觀察;前側入路采用施樂輝氣化電刀松解,重點松解盂肱上韌帶/喙肱韌帶復合體區域,以能在關節鏡下清楚觀察到喙突為準;然后沿盂唇邊緣與關節囊的交界處,松解前側關節囊及上方的關節囊;再在后側入路觀察,遠端做下后側入路,沿著盂唇邊緣松解后側及腋窩處的關節囊。松解腋窩處的關節囊時,要注意松解的區域及深度以免損傷深處的腋神經。最后從后側入路進入肩峰下,清理增生的肩峰下滑囊,對于肩峰下間隙狹窄患者,予以肩峰成形。術后所有患者均由同一個康復理療組按照相同的康復計劃進行鍛煉。(2)聯合組:關節鏡下松解術同對照組,并在術中予以富血小板血漿治療。PRP制備:使用含1.5 mL ACD-A的抗凝管采集患者晨起空腹肘靜脈血8.5 mL,后以RCF 1200 G的速度離心5 min使紅細胞結塊,然后以相同的速度離心10 min以獲得血小板濃縮液,術中通過關節鏡通道向關節腔內及肩峰下間隙內分別注射 2 mL PRP;術后在超聲引導下向關節腔內分別注射 2 mL PRP,1次/2周,治療3次。
1.3 觀察指標 (1)于術前、術后1、3、6、12個月隨訪時,采集兩組患者晨起空腹肘靜脈外周血5 mL,采用酶聯免疫吸附法測量患者金屬基質蛋白酶-3(MMP-3)水平;(2)于術前、術后1、3、6、12個月隨訪時,采用VAS疼痛評分[6]評估患者疼痛情況,VAS評分總分10分,0分表示無痛,10分表示劇痛。(3)于術前、術后1、3、6、12個月時門診隨訪時采用傳統量角器測量兩組患者雙肩的內、外旋、內收、外展、屈曲和伸展角度,共測量3次,取平均值。(4)記錄兩組患者術后肩袖損傷、盂唇撕裂、肩關節繼發性粘連等并發癥的發生率及復發情況,將復發定義為患者經手術治療后再次出現肩關節周圍炎臨床表現,包括肩部疼痛、肩關節活動受限等,X線檢查示肩峰下脂肪線模糊變形乃至消失,甚至需再次治療。
1.4 統計學方法 采用SPSS22.0統計軟件。計量資料以(x±s)表示,組間比較采用t檢驗,組內比較采用重復測量方差分析;計數資料以n(%)表示,組間比較采用卡方檢驗。以P<0.05差異有統計學意義。
2 結果
2.1 兩組患者炎癥因子水平比較 見表2。

表2 兩組患者炎癥因子MMP-3水平比較[μg/L,(x±s)]
2.2 兩組患者VAS評分比較 見表3。

表3 兩組患者VAS評分比較[分,(x±s)]
2.3 兩組患者肩關節活動度比較 見表4。
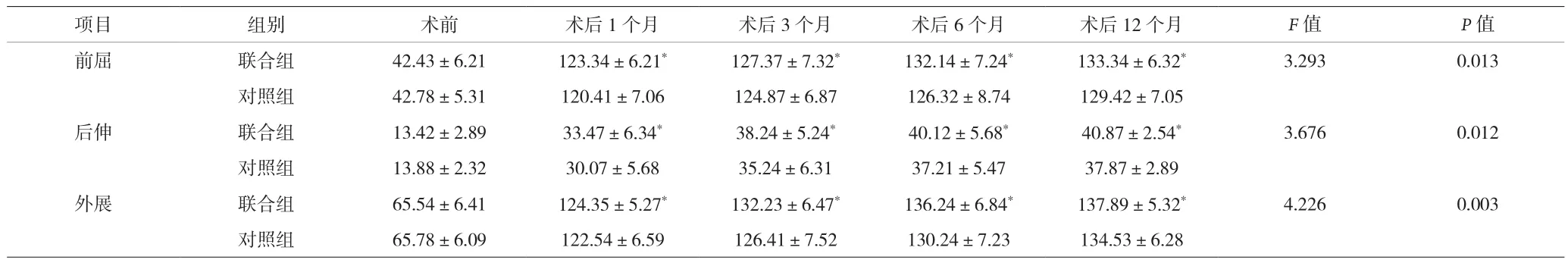
表4 兩組患者肩關節活動度比較[°,(x±s)]
2.4 兩組患者術后并發癥發生率及復發率比較 見表5。

表5 兩組患者不良反應發生率比較[n(%)]
3 討論
PRP是一種自體血漿的制劑,血小板濃度高于全血正常濃度,可提供超生理量必需生長因子的能力,刺激愈合潛力低的組織的修復,被廣泛應用于肌肉骨骼醫學中。MARTíNEZ等[7]研究認為,PRP在早期通過激活MMP表現出促炎作用,隨著時間的推移,炎癥細胞因子和炎癥標志物如PGE2的數量似乎減少,而肝細胞生長因子(HGF)增加,產生抗炎作用。OSCAR FEUSI[6]等在大鼠盂肱關節內注射PRP,8周后取肩部組織進行組織學分析,滑膜已不再增生,而是開始萎縮,鏡下無炎癥浸潤,表明PRP可以緩解大鼠肩關節炎癥反應,同時并未發現無任何副作用。
本資料結果顯示,術后1、3、6、12個月聯合組MMP-3水平低于對照組。AKBAR等[8]在肩關節周圍炎患者病變局部發現大量炎性浸潤,證實炎癥是肩關節周圍炎的基本病理機制之一。PRP是經自體外周血離心獲得血小板濃聚物,血小板濃度可達全血的4~5倍,含多種高濃度生長因子,注入關節腔內及肩峰下間隙可快速形成富集生長因子的纖維血凝塊,釋放抗炎細胞因子,如轉化生長因子β1、白細胞介素1Ra等,可抑制組織中炎癥因子的表達[9],有利于傷口愈合、血管生成和纖維母細胞成熟;也參與 caspase 3和NF-kB-p65的凋亡過程[10],從而降低患者炎癥反應,降低MMP-3水平。
本資料結果顯示,聯合組VAS疼痛評分低于對照組,肩關節活動度聯合組高于對照組,表明關節鏡下松解術聯合PRP治療肩關節周圍炎可有效恢復患者肩關節活動度,降低患者疼痛評分。上述炎癥反應可導致Ⅰ型膠原和Ⅲ型膠原從游離的肌成纖維細胞積累,最終導致患者出現肩關節疼痛及各個方向的運動受限。關節鏡下松解術精確度高,在鏡下直視操作,根據術前活動受限情況進行精確松解,恢復患者肩關節容積。PRP所含生長因子可填充損傷部位,起促進組織修復,也增加轉化生長因子β1的mRNA水平,增強細胞黏附力、牽引力等加快損傷修復;繼而誘導肌原性調節因子、胰島素樣生長因子-1肌肉同種型等mRNA和蛋白質表達水平的增加,表明 PRP 對組織損傷修復作用是通過肌原性途徑以及調控受myomiRNAs和熱休克蛋白調控的二級通路,參與組織再生。可通過抑制軟骨細胞凋亡,并促進胞外基質的合成代謝,保護軟骨細胞,利于緩解肩關節周圍炎患者疼痛及術后肩關節活動度恢復。本資料結果顯示,聯合組并發癥總發生率及復發率低于對照組。LIN[17]研究中比較PRP和透明質酸治療效果,得出PRP 能夠增加患者免疫功能,增強NK細胞活性,降低肩關節周圍炎患者復發率;其認為PRP由自體血液制備,含多種高濃度免疫物質,可增強患者免疫功能。

