雙眼外直肌后徙術聯合視感知覺訓練治療小兒間歇性外斜視的臨床效果
蘇旺銘 李燕玲
福建省龍巖市第二醫院眼科,福建龍巖 364000
[關鍵字]間歇性外斜視;視感知覺訓練;小兒;雙眼;外直肌后徙;視功能;復發
間歇性外斜視是介于共同性、外隱性斜視間的一種狀況[1],此疾病在臨床較為常見,其中較為常見的一種類型則為基本型間歇性外斜視,其特征為看遠斜視角與看近斜視角基本相等。此疾病一般在兒童3 歲后發生[2],但若病情表現出癥狀后再就診,其就診時間則較晚。目前認為兒童間歇性外斜視發病原因往往表現為復視、注意力不集中、畏光等。臨床治療此疾病主要采用手術方式,如單眼外直肌后徙+內直肌縮短術、雙眼外直肌后徙術,但有關此兩種手術方式治療療效的相關報告結果卻不一致。但近年發現,將雙眼視感知覺訓練聯合雙眼外直肌后徙治療的效果更明顯[3]。現此方面報告較少,仍有大量學者致力于此點研討中。本研究共納入60 例間歇性外斜視患兒,分組重點討論雙眼外直肌后徙術聯合雙眼視感知覺訓練治療效果。
1 資料與方法
1.1 一般資料
回顧性選取2019年4月至2020年6月龍巖市第二醫院收治的60 例間歇性外斜視患兒作為研究對象,按照治療方式分為對照組(30 例,30 眼)與觀察組(30 例,30 眼)。對照組中,女11 例,男19 例;年齡3~11 歲,平均(5.32±0.25)歲;病程14~29 個月,平均(20.35±1.25)個月;最大斜視角-15~-95 PD,平均(-35.25±0.25)PD。觀察組中,女12 例,男18 例;年齡3~11 歲,平均(5.38±0.24)歲;病程13~29 個月,平均(20.32±1.24)個月;最大斜視角-16~-94 PD,平均(-35.28±0.23)PD。兩組患兒的年齡、性別、病程等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準。
納入標準:①患兒均滿足《新版美國眼科臨床指南對間歇性外斜視診治的指導》[4]中小兒間歇性外斜視判定標準;②患兒家屬均簽字接受治療方式;③斜視度為-30△-40△間;④術后可接受隨訪;⑤各患兒均單眼發病。
排除標準: ①存在類肉毒素治療史或斜視手術史、眼內手術史者;②合并眼球震顫者、垂直性分離性斜視者、麻痹性斜視者;③其他眼科疾病造成視力降低者;④合并神經性疾病者。
1.2 方法
對照組接受雙眼外直肌后徙術治療,局部浸潤麻醉,開眼瞼,在顳下方穹隆結膜部位做切口,勾取水平肌,分離和節制肌間膜、韌帶,肌止端2 mm 部位用雙頭鏟針和可吸收縫合線做肌肉套環縫合處理,并將肌肉離斷,重新縫合鞏膜,并將其固定于淺層鞏膜上。術后1 個月,檢查視力狀況。并做階段性視功能訓練,對照組僅接受常規訓練法,用經典雙眼視覺訓練儀,患兒兩側視野用斜隔板將其分離,并在斜隔板上固定反射鏡。此方式可讓優勢眼看到平面鏡中側板上的視標圖片或視標,并傳遞給大腦、另一只眼,進而投影至底板,并在底板上描畫、融像,消除抑制,恢復雙眼立體視、同時視。
觀察組接受雙眼外直肌后徙術聯合雙眼視感知覺訓練治療,手術方式與對照組手術方式一致。雙眼視感知覺訓練法: 利用腦神經的可遷移性和可塑性,結合各項檢查指標,通過特定的學習和視覺刺激,激活患兒視覺信號通道。①加強訓練立體視。用立體視圖片讓其出現立體感覺,圖片更換順序需為從簡單至復雜,逐步調節動畫片種類和照明程度。②輻輳訓練。用融合畫片2 張,畫片融合后,把兩側鏡筒和中央開關鎖住,鏡筒用水平旋鈕進行控制,鏡筒出現輻輳運動,提升患兒雙眼輻輳功能。③訓練脫抑制。包括動態刺激法、閃爍刺激法。用同時知覺畫片做閃爍刺激法,雙眼正前方放置兩側鏡筒,模式共3 種,變化鏡筒亮度,交替進行3 種模式,分別時一側點滅、同時點滅、交替點滅,可交替,也可單獨,頻率逐步增高則可。動態刺激主要包含捕捉法、進出法、側向運動法。捕捉法:鏡筒畫片為拖拉機、房子,可由患兒和醫生控制,患兒將拖拉機移動至房子后,醫生逐步將鏡筒移開,反復進行則可。側向運動法:把畫片融合2 張放在客觀斜視角上,開啟中央開關,將同視機鎖住,平行運動2 只鏡筒。進出法:固定一只鏡筒,另一只鏡筒由患兒操作,反復讓拖拉機進出房子。按照患兒實際狀況,制定治療方式,遵照視覺修復、信息整合原則、提升原則。每次訓練20 min,每日2 次。
兩組患兒均持續訓練3 個月。
1.3 觀察指標及評價標準
比較兩組患兒的視功能正常患兒占比情況及復發率。①用華亞醫用TSJ-I 型同視機測定其視功能,包含立體視(正常為周邊立體:200; 黃斑立體80~200;中心凹立體:60;AC/A:4±2△/D)、融合視(正常為集合:25~30、水平分開:4~6、垂直分開:2~4、旋轉融合:15-25)、同時視(正常為他覺狀態下,視軸向內偏斜角<+5°和向外偏斜角<-5°),并用多為空間感知覺訓練軟件測定其動態立體視功能(低速運動立體視標準值為100%,高速運動時,患兒判斷途中E 字開口方向)。②術后開始隨訪患兒1年,記錄其復發率。
1.4 統計學方法
采用SPSS 22.0 統計學軟件進行數據分析,計量資料用均數±標準差(±s)表示,兩組間比較采用t 檢驗;計數資料用率表示,組間比較采用χ2檢驗,以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患兒視功能的比較
治療前,兩組患兒視功能正常者占比比較,差異無統計學意義(P>0.05),治療后兩組視功能各指標正常占比高于治療前,且觀察組視功能正常者占比高于對照組,差異有統計學意義(P<0.05)(表1)。
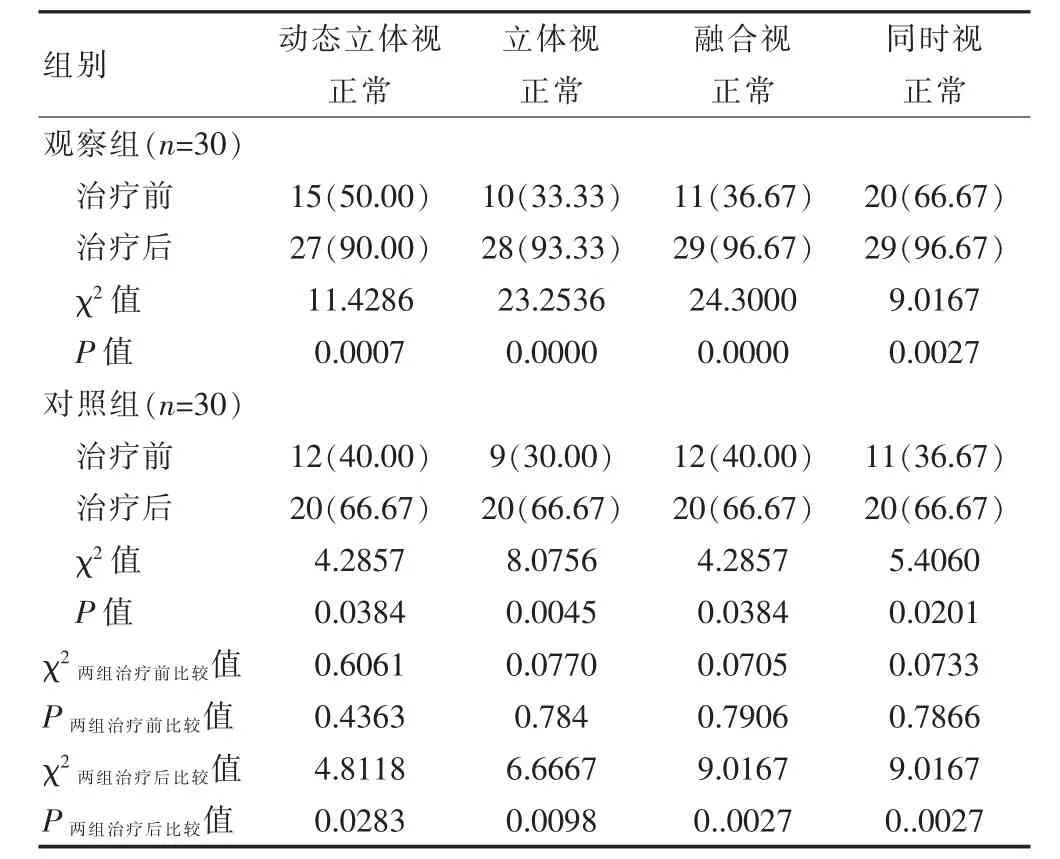
表1 兩組患兒視功能的比較[n(%)]
2.2 兩組患兒復發率的比較
隨訪6 個月、1年時,觀察組復發率低于對照組,差異有統計學意義(P<0.05)(表2)。
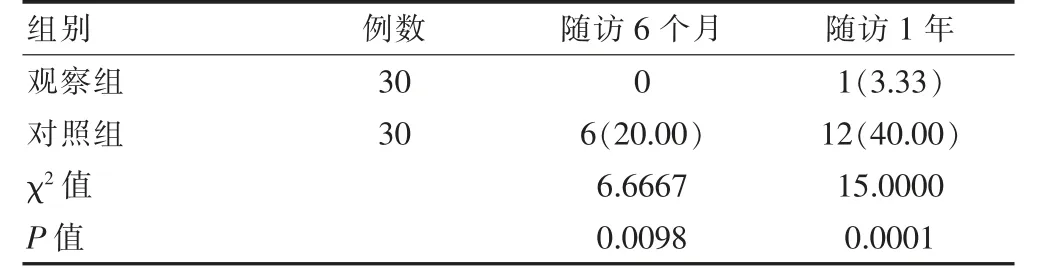
表2 兩組患兒復發率的比較[n(%)]
3 討論
間歇性外斜視是介于外隱斜和恒定性外斜視之間的斜視,多外展功能和集合功能失調而誘發[5]。但融合能力和集合功能降低時,則會相應的降低對外展能力對抗性,造成眼位出現外斜傾向,進而發展成恒定性外斜視[6]。間歇性外斜視在兒童人群中較為常見,疾病初期僅在遠看時才出現,隨著病變發展,近看也會發生,所以,間歇性外斜視會影響兒童成長。臨床將間歇性外斜視分為集合不足型、假性分開過強型、分開過強型、基本型等。目前矯正此疾病的主要方式則為手術,降低其斜視度,讓其視功能得到改善,但多因素均會干擾手術治療療效,如手術時機、視功能、病情等,且手術方式不同,其療效也存在差異。
近年常用的手術方式則為雙眼外直肌后徙術,此手術是從患兒生理上解除疾病發展因素,進而改善其視功能和融合能力[7],讓眼位得到恢復,改善斜視。已有學者在研究中分析了小兒間歇性外斜視患兒[8-9],術后6 個月,其眼位正矯率無明顯差異,術后1年A 組正矯率低于B 組,斜視度低于B 組,術后1年時,A 組斜視度高于B 組,矯正回退率比B 組高,提示內直肌縮短術聯合單眼外直肌后徙術治療近期效果好,而雙眼外直肌后徙術則遠期療效理想,穩定性高。其原因為,雙眼外直肌后徙術從解剖角度上恢復眼位[10],破壞性小,出現遠期眼位的危險性小,療效穩定。但近年臨床實踐發現,術后給予眼功能訓練也非常重要。已有學者提出[11-13],雙眼視感知覺訓練對小兒間歇性外斜視的療效較理想。本研究結果顯示,治療后兩組視功能各指標正常占比高于治療前,且觀察組視功能正常者占比高于對照組,差異有統計學意義(P<0.05)。隨訪6 個月、1年時,觀察組復發率均低于對照組,差異有統計學意義(P<0.05)。表明雙眼外直肌后徙聯合雙眼視感知覺訓練對其雙眼視功能、疾病復發率均有積極意義。感知覺訓練屬于內隱性學習方式[14],可通過科學、系統的知覺訓練,讓大腦皮層得到重建,促進恢復視覺功能[15-16]。人腦存在可塑性,給予視覺聯系,對視覺通路有激活效果,增強腦組織處理視覺信號的能力。感知學習訓練過程中,可根據患兒實際狀況制定具備較強針對性和個性化的訓練方案,以跟蹤式和調節式任務的模式[17],激發其興趣,發揮主觀能動性,進而恢復其視功能。
綜上所述,進一步提升小兒間歇性外斜視的治療療效,可采用雙眼外直肌后徙聯合雙眼視感知覺訓練治療,對患兒雙眼視功能改善效果理想,并可降低疾病復發率。

