自體動靜脈內瘺扣眼穿刺感染9 例原因分析
王璐,要改梅
(晉中市中醫院,山西 晉中 030600)
良好的血管通路是血液透析患者賴以生存的基本條件。中國血管通路專家組認為血液透析長期應用的血管通路應首選自體動靜脈內瘺(AVF),AVF穿刺方法有繩梯法、區域法或扣眼法[1]。良好的穿刺方法可以保證透析時有充足的血流量,減少因穿刺帶來的并發癥,延長AVF的使用壽命。但實際工作中因區域法對護士的技術和患者的血管條件要求均比較低,臨床應用比例很大;繩梯法因其對護士的技術要求高,血管需要達到一定的長度,限制了臨床的使用。隨著透析患者生存期延長,血管資源耗竭日益突出,扣眼法對血管的長度要求低,臨床優勢逐漸顯現,但扣眼法穿刺的感染風險卻不容忽視。本文探討了如何減少或避免扣眼穿刺帶來的感染,報告如下。
1 資料與方法
1.1 一般資料
選取2015年5月—2019年9月行血液透析AVF穿刺的患者304 例,男170 例,女134 例,年齡(48±16) 歲;糖尿病腎病99 例,高血壓腎病90 例,慢性腎小球腎炎89 例,其他腎病26 例。按穿刺方法不同分為扣眼法穿刺組76 例,區域法和繩梯法穿刺組228 例。對AVF發生感染的情況進行回顧性分析。
1.2 入選標準
納入標準:使用AVF治療的維持性血液透析患者;規律血液透析患者,每次透析4 h;患者自愿簽署知情同意書。排除標準:使用中心靜脈導管的患者;個人衛生習慣差,缺乏自理能力的患者;意識、認知功能障礙患者;對鈍型穿刺針過敏的患者。本研究經醫院倫理委員會批準。
1.3 方法
采用日本尼普洛生產的16號鈍型和銳型穿刺針。兩組患者穿刺時均須嚴格執行無菌操作。扣眼穿刺法遵循“三同”原則,即同一進針點、同一進針角度、同一進針深度。
1.4 統計學方法
應用統計學軟件SPSS 18.0對本次研究所得數據進行分析。P<0.05表示差異有統計學意義。
2 結 果
2.1 兩組感染發生率比較
區域法和繩梯法穿刺組無感染病例發生;扣眼法穿刺組感染9 例,其中6 例動脈端感染,2 例靜脈端感染,1 例動靜脈端均發生感染,感染率為11.84%。兩組比較,差異有統計學意義(P<0.05)。
2.2 臨床表現
9 例患者感染癥狀表現為穿刺局部發紅、瘙癢、腫脹、疼痛、皮溫升高,針眼處滲液或膿性分泌物,其中1 例繼發敗血癥。具體感染情況見表1。
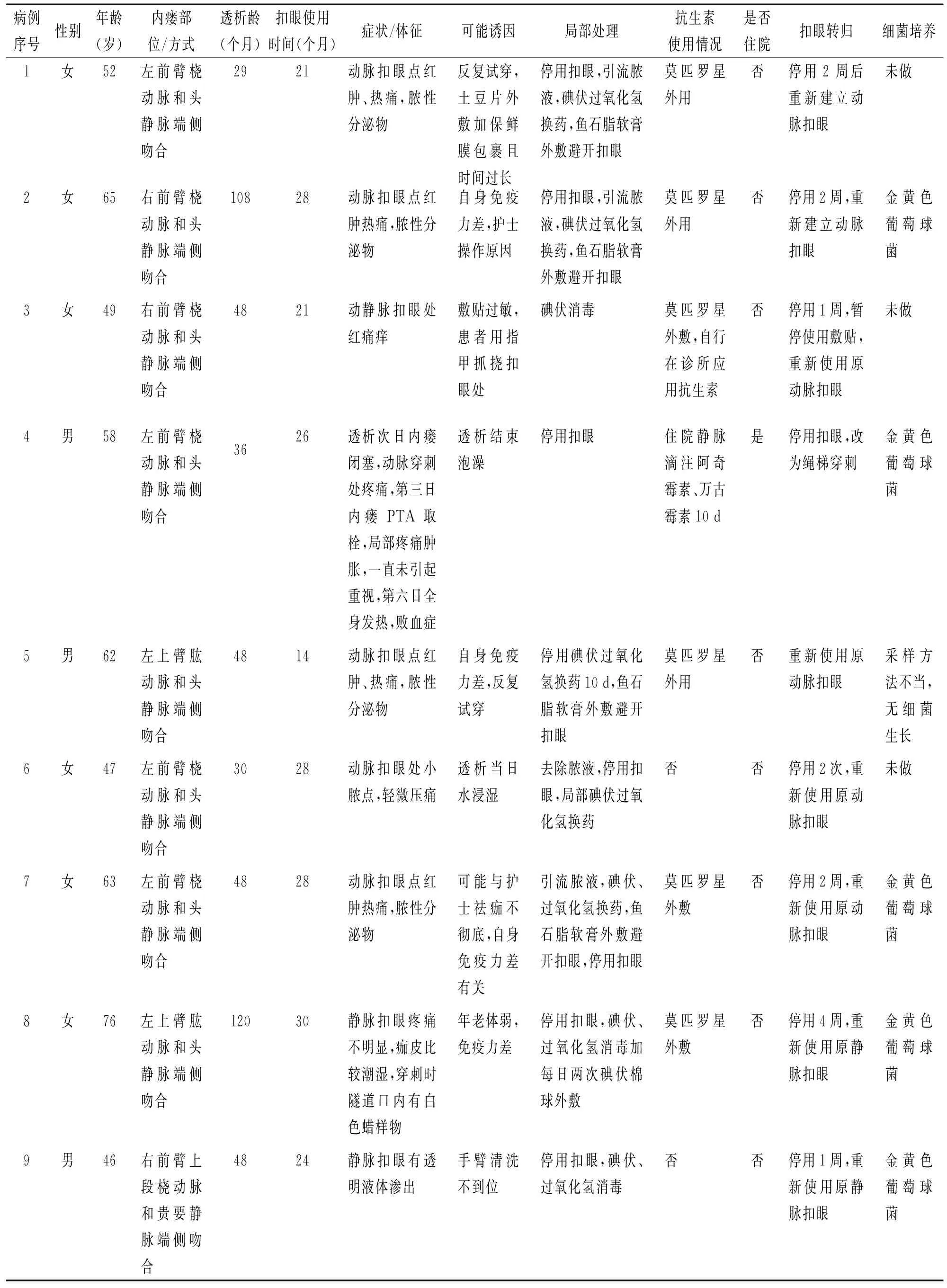
表1 9 例患者感染情況
3 討 論
3.1 感染原因
金黃色葡萄球菌是血管通路感染率最高的致病菌[2]。本研究9 例感染患者中,細菌培養6 例,1 例因采樣方法不當而無細菌生長,其余5 例分泌物均培養出金黃色葡萄球菌。不當的扣眼穿刺技術可導致潛在的威脅生命的感染,如敗血癥、化膿性關節炎、感染性心內膜炎等[3]。本研究觀察到AVF扣眼穿刺1 年后感染逐漸出現,分析原因如下。
3.1.1 護士原因
缺乏統一操作、培訓及質量控制標準;護士未掌握扣眼穿刺技術的“三同”原則;反復試穿,造成隧道內壁損傷或假隧道形成,為細菌提供了適合的生長機會。
3.1.2 去痂不徹底
由于血痂未充分濕化造成血痂去除不完全,鈍針穿刺將血痂碎片帶入血管造成感染;祛痂方法不正確或用銳利針頭祛痂損傷扣眼周圍組織,破壞了皮膚的完整性,增加了感染機會。
3.1.3 未遵循無菌操作原則
消毒不徹底,如消毒次數、消毒面積不夠;個別護士無菌觀念差,為確定血管方向,用未消毒的手指去觸摸已消毒的血管;消毒后的皮膚未干,甚至用棉簽擦拭待干的消毒液。
3.1.4 患者原因
患者扣眼的居家護理方法錯誤,皮膚表面細菌移行或隧道內細菌定植引起感染。本研究中病例1在居家護理時自行土豆片外敷且時間太長,給致病菌提供生長繁殖條件;病例4和病例6于透析結束后扣眼浸水或長時間泡澡。此外營養不良、年老體弱、患者免疫功能下降等均增加了扣眼感染的機會。
3.1.5 穿刺針及敷貼原因
有的患者對護理包內敷貼過敏,扣眼周圍皮疹使局部皮膚的完整性破壞,抵抗力降低,加之患者用指甲抓撓扣眼局部,增加了感染機會。有的患者在銳針穿刺形成扣眼改為鈍針穿刺后出現扣眼穿刺部位不愈合的情況,考慮對鈍針過敏或生物不相容,更換銳針繩梯穿刺后,創面愈合。生理鹽水預沖穿刺針雖可減少穿刺針過敏的發生,但預沖時有可能造成穿刺針污染,增加了扣眼穿刺點及隧道感染機會,甚至發生菌血癥或敗血癥。
3.2 護理對策
3.2.1 充分發揮通路小組的作用
成立血管通路小組,建立血管通路檔案,將血管描記資料放于病歷夾中,方便護士穿刺前查閱,包括進針角度、方向、是否使用止血帶、是否需要繃緊皮膚、穿刺時內瘺側肢體的擺放位置等,以盡量減少血管壁入口和隧道移位[3]。更換護士時做好交接。
3.2.2 嚴格遵守操作規范
穿刺護士必須經培訓考核合格后方可操作,嚴格執行操作規程;嚴格無菌操作;先充分軟化血痂,去痂前皮膚消毒兩次,然后用眼科無菌無齒鉗去痂,避免損傷扣眼周圍皮膚,去痂時動靜脈扣眼各用一把眼科無齒鑷;去痂后再消毒皮膚兩次,消毒面積>10 cm2;生理鹽水預沖穿刺針時需嚴格無菌;避免多次試穿,進針手法為旋轉進針,使穿刺針輕輕滑入隧道,不可使用蠻力,當發生穿刺困難或失敗時及時更換穿刺部位銳針穿刺;透析結束拔針前消毒穿刺部位并更換創可貼。
3.2.3 充分觀察及評估
護士在穿刺前應對AVF進行認真評估,及時發現過敏及感染先兆,如局部發紅、疼痛時停止穿刺該扣眼,更換穿刺部位銳針穿刺;對穿刺針過敏者先更換生物相容性好的穿刺針,無好轉時更換銳針繩梯穿刺;創可貼過敏者用紗布或無菌棉球覆蓋穿刺部位,膠布過敏者更換防過敏膠布,防止過敏癥狀加重、局部皮膚抵抗力下降而發生感染。扣眼局部發生感染時,先留取局部分泌物做細菌培養,輕者局部碘伏及過氧化氫消毒,外涂莫匹羅星軟膏,重者局部出現紅腫熱痛有膿性分泌物時,用魚石脂軟膏外敷(避開針眼)以提膿拔毒;出現發熱等全身癥狀時,及時住院進行全身抗感染治療。如果扣眼出現局部增生或凹陷時更換部位重新建立扣眼。
3.2.4 加強健康教育
做好患者健康教育,告知患者不抓撓扣眼處、不長時間泡澡、正確涂抹藥膏;鼓勵患者參與通路管理,讓每位患者記住自己的扣眼進針角度、方向及肢體的擺放位置,告知患者正確識別扣眼感染癥狀,早期發現感染先兆,掌握透析期間內瘺的正確護理方法。
3.2.5 改善患者的微炎癥狀態
提高透析用水質量,采用超純水透析,使用生物相容性好的透析器,以減輕患者微炎癥狀態;提高患者免疫力;及時糾正營養不良和貧血等問題。
4 小 結
AVF是維持性血液透析患者最常用的血管通路,其使用壽命直接影響血液透析患者的生存質量。隨著人口老齡化和國家醫保制度的完善,透析患者生存期越來越長,血管資源耗竭的問題越來越突出。因此,探索一種最佳的動靜脈內瘺穿刺方法,減少因穿刺帶來的并發癥,延長動靜脈內瘺的使用壽命是血液凈化護士面臨的挑戰。而AVF扣眼穿刺技術缺乏統一標準的操作指南。因此,開展扣眼穿刺技術,須制訂統一扣眼穿刺操作流程、培訓考核及質量控制標準,執行護士準入制度,嚴格無菌操作,提高護士去痂技術以及減少反復試穿,嚴格執行操作流程。通過健康教育,鼓勵患者參與疾病管理,提高患者AVF自我護理的依從性,改變不良衛生習慣,降低扣眼穿刺感染發生率。

