基于信息-需求-行為模型的個體化干預方案在腦卒中偏癱患者中的應用
王玲梅 謝紅梅 田虹 劉旭生 郭順紅 朱華
偏癱是腦卒中發(fā)生后患者并發(fā)癥占比最高的并發(fā)癥之一[1]。當前多通過康復訓練、營養(yǎng)腦神經等方式,促進患者的肢體功能恢復。腦卒中患者的臨床恢復效果,不僅受到采取措施的影響,還受到患者本人的配合度影響,相關研究指明,患者主觀配合性、家庭配合等對患者后續(xù)生存質量具有極高的影響,因而臨床護理的價值明顯[2]。常規(guī)干預措施,主要集中在患者生命體征控制方面,對患者主觀性、配合度的效果并不理想[3]。本研究主要針對基于信息-需求-行為模型的個體化護理方案在腦卒中偏癱患者中的應用,報道如下。
1 資料與方法
1.1 一般資料 選擇我院2019年9月至2021年1月就診的腦卒中偏癱患者50例,隨機數(shù)字法分為對照組20例和研究組30例。對照組:男12例,女8例;年齡45~75歲,平均年齡(28.37±2.77)歲。研究組:男18例,女12例;年齡46~74歲,平均年齡(58.24±2.82)歲。2組患者在年齡、性別比方面差異無統(tǒng)計學意義(P> 0.05),具有可比性。患者均自愿簽署研究相關文件。
1.2 納入與排除標準 (1)納入標準:①患者均符合臨床影像檢查[4];②納入患者均為腦卒中首次發(fā)病;③常規(guī)治療后患者有清除神志;④患者生命體征較為穩(wěn)定;⑤患者單側肢體出現(xiàn)功能障礙;⑥患者不存在失語障礙、或是智力障礙;⑦患者發(fā)病前具備生活自理能力;⑧患者無肢體殘疾;(2)排除標準:①排除存在腦血管既往歷史患者;②排除存在先天肢體殘疾患者[5];③排除內科疾病嚴重患者;④患者存在視聽功能障礙;⑤患者存在癡呆既往病史;⑥患者有心理、精神方面病變。
1.3 方法
1.3.1 對照組:實施常規(guī)干預。核對收集患者基線資料,遵照醫(yī)囑進行藥物治療,說明各項重點和注意事項,方法院內相關疾病指導手冊,定期做院外定期回訪。
1.3.2 研究組:實施基于信息-需求-行為模型的個體化護理方案。①小組建立:選擇科室內的護理人員,組成個體化護理方案實施小組,組長選擇高年資護士長擔任,對小組內成員做統(tǒng)一教學,主要教學內容為信息-需求-行為模型,并結合腦卒中偏癱相關護理案例、負責患者資料等,以信息-需求-行為模型為基礎,設定個體化護理方案的4個步驟;②信息因素:患者完成入院手續(xù)后,責任護士需要在核對各項資料和基礎信息后,為患者做入院后健康指導,首先說明相關疾病內容,說明如何治療、護理等,按照患者的承受能力,對指導方案做調整;提高患者、家屬對疾病的認知后,糾正其錯誤認知;③需求因素:在護理措施實施后,了解患者個體信息,并通過多項調查了解患者需求,采取認知干預、心理暗示等療法;④行為因素:在全面調查、評估患者各項信息和需求后,對患者后續(xù)個體化護理方案做調整和完善;對患者神經、肢體功能進行康復訓練,⑤預防行為:對于行走障礙患者,需要加強跌倒預防,對手指功能存在障礙患者,需要使用定制餐具進行康復聯(lián)系,對于吞咽功能障礙患者,則需要對飲食進行嚴格控制,并檢測吞咽情況。
1.4 觀察指標 (1)患者護理前、護理后1個月采集空腹靜脈血,常規(guī)離心處理,選擇氧化酶檢測做指標檢測[6];(2)選擇Barthel評分法,對患者生活自理能力做評估,包括洗臉、穿衣、行走、上下樓梯等日常行為,0~100分,依據分數(shù)劃分患者自理能力等級[7];(3)以院內自制健康指導依從性調查量表,對患者進行全面調查,包括健康知識掌握、健康行為兩項,效信度為0.81[8];(4)選擇核心綜合生活質量量表,包括調查項目4項,0~100分,為正向賦值[9]。
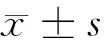
2 結果
2.1 2組患者護理前后TG、TC、Hcy水平比較 研究組護理后TG、TC、Hcy水平優(yōu)于對照組(P<0.05);2組護理前TG、TC、Hcy水平,差異無統(tǒng)計學意義(P>0.05)。見表1。
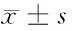
表1 2組患者護理前后TG、TC、Hcy水平比較
2.2 2組患者護理后生活自理能力比較 研究組護理后生活自理能力優(yōu)于對照組(P<0.05)。見表2。

表2 2組患者護理后生活自理能力比較 例(%)
2.3 2組患者護理后健康指導依從性比較 研究組健康指導依從性高于對照組(P<0.05)。見表3。

表3 2組患者護理后健康指導依從性比較 例(%)
2.4 2組患者護理前后生活質量評分比較 研究組護理后生活質量評分高于對照組(P<0.05);2組護理前生活質量評分,比較差異無統(tǒng)計學意義(P>0.05)。見表4。
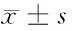
表4 2組患者護理前后生活質量評分比較 分,
3 討論
在腦卒中偏癱患者常規(guī)臨床治療中,適當?shù)淖o理干預措施,對于患者肢體功能、神經功能的恢復意義顯著[10,11]。腦卒中偏癱患者在接受護理期間,所具備的依從性,對于后續(xù)康復價值意義明顯,尤其是對于患者后續(xù)康復訓練的順利進行[12]。
信息-需求-行為模型,對護理措施進行改善,在促進患者自我管理能力、治療配合度提升方面均有極高價值,同時在患者健康指導依從性方面也具有一定意義[13,14]。本研究中,研究組護理后TG、TC、Hcy水平優(yōu)于對照組(P<0.05);研究組健康指導依從性高于對照組(P<0.05);信息-需求-行為模型基礎上個體化護理方案,通過信息、需求因素干預,可以更為了解患者生理、心理需求,調整適合患者的個體化護理方案,促進患者對疾病相關知識的認知,糾正錯誤認知的同時,對患者健康行為進行指導,進而加強患者的配合度,促進患者在康復治療、藥物治療方面的依從性,對患者康復效果進行提高,最終對患者各項臨床指標做改善[15,16]。本研究中,研究組護理后生活自理能力優(yōu)于對照組(P<0.05);信息-需求-行為模型基礎上個體化護理方案之中,建立在對患者因素、需求因素之上,為患者做行為干預,通過對不同認知障礙患者的個性化康復訓練,促進患者的肢體功能恢復,不斷促進患者恢復自我生活能力,逐漸恢復到生活中[17,18]。本研究中,研究組護理后生活質量評分高于對照組(P<0.05);信息-需求-行為模型基礎上個體化護理方案,通過對患者信息、需求的收集,調整患者個性化干預方案,在實施過程中促進患者肢體功能恢復,并在護理方案后制定預防行為計劃,避免患者在康復期間出現(xiàn)意外,確保患者安全,促使患者恢復正常生活,最終幫助患者獲取優(yōu)秀的生活質量[19,20]。
綜上所述,腦卒中癱瘓患者臨床治療中,實施信息-需求-行為模型基礎上個體化護理方案,可改善患者TCTG和HCY等指標,提高患者生活自理能力、健康指導依從性,進而對生活質量進行提升,具有較為顯著的臨床價值。

