不同HBeAg狀態(tài)慢性乙型肝炎患者停用核苷(酸)類似物后肝炎復(fù)發(fā)致慢加急性肝衰竭的病情轉(zhuǎn)歸差異分析
沈佳聰, 李小鵬, 程曉宇, 車媛梅, 雷 彎, 周觀林, 張倫理
1 浙江省紹興市人民醫(yī)院 感染科, 浙江 紹興 312000; 2 南昌大學(xué)第一附屬醫(yī)院 感染性疾病診療中心,江西省肝細(xì)胞再生醫(yī)學(xué)重點(diǎn)實(shí)驗室, 南昌 330006; 3 南昌大學(xué)第一附屬醫(yī)院 科技處, 南昌 330006;4 江西省贛州市第五人民醫(yī)院 肝病科, 江西 贛州 341099
慢加急性肝衰竭(ACLF)是慢性肝病患者的常見終末期肝病。在我國,HBV相關(guān)ACLF(HBV-ACLF)患者數(shù)量約占肝衰竭患者總數(shù)的80%以上[1-2]。核苷(酸)類似物(NUC)是臨床常用的乙型肝炎抗病毒治療藥物。通過長期NUC抗病毒治療,可以降低患者發(fā)生肝衰竭、肝硬化或肝細(xì)胞癌的風(fēng)險,從而改善患者的長期預(yù)后,延長生存期[3]。隨著NUC在我國廣泛應(yīng)用,抗病毒治療療程延長,除了部分患者按照指南的建議停藥,更多患者因經(jīng)濟(jì)因素、依從性欠佳等原因自行停藥,從而導(dǎo)致肝炎復(fù)發(fā)。據(jù)統(tǒng)計[4],NUC抗病毒治療過程中停藥導(dǎo)致的肝炎復(fù)發(fā)率高達(dá)35%~80%,復(fù)發(fā)病情往往較重,部分進(jìn)展為HBV-ACLF,危及患者生命[5]。HBeAg作為一種具有免疫調(diào)節(jié)作用的非結(jié)構(gòu)性病毒蛋白,既可參與調(diào)節(jié)免疫反應(yīng),也可維持HBV持續(xù)感染,且與肝損傷程度相關(guān)[6]。本研究旨在探討HBeAg陽性與HBeAg陰性慢性乙型肝炎(CHB)患者停用NUC抗病毒治療后致HBV-ACLF的臨床病情轉(zhuǎn)歸的差異及可能的原因,從而為判斷NUC停藥致HBV-ACLF的預(yù)后提供一定證據(jù)。
1 資料與方法
1.1 研究對象 選取2017年1月—2018年12月于南昌大學(xué)第一附屬醫(yī)院收治的停用NUC后致HBV-ACLF的CHB患者。按照HBeAg狀態(tài)分為HBeAg陽性組和HBeAg陰性組。HBV-ACLF診斷標(biāo)準(zhǔn)參考中華醫(yī)學(xué)會《肝衰竭診治指南(2018年版)》[2]:在CHB的基礎(chǔ)上,因停用NUC(停藥時所有患者血清HBV DNA均<500 IU/mL)引起的以急性黃疸進(jìn)行性加深、凝血功能障礙為主要表現(xiàn)的綜合征,可并發(fā)有感染、肝性腦病、腹水、電解質(zhì)紊亂、肝腎綜合征等。患者黃疸短時間內(nèi)進(jìn)行性加深,血清TBil≥10倍正常值上限或每日上升≥17.1 μmol/L;有出血傾向,PTA≤40%(或INR≥1.5)。排除標(biāo)準(zhǔn):(1)住院資料不完全者;(2)合并因毒物、藥物、遺傳代謝性疾病、自身免疫等其他因素所致肝功能異常;(3)合并其他急性嗜肝或非嗜肝病毒感染;(4)合并肝臟或其他系統(tǒng)惡性腫瘤;(5)妊娠或哺乳期婦女;(6)合并嚴(yán)重循環(huán)、呼吸系統(tǒng)疾病。
1.2 研究方法
1.2.1 觀察指標(biāo) 收集記錄患者入院時各項臨床數(shù)據(jù),包括性別、年齡、臨床表現(xiàn)及體征,TBil、DBil、ALT、AST、PT、活化部分PT(APTT)、PT/INR、HBV DNA定量檢測結(jié)果,以及并發(fā)癥(肝性腦病、肝腎綜合征、自發(fā)性腹膜炎等)情況。
1.2.2 病情轉(zhuǎn)歸評估標(biāo)準(zhǔn) 結(jié)合患者病情記錄、出院記錄以及出院前復(fù)查肝功能結(jié)果與之前結(jié)果對比趨勢,將病情轉(zhuǎn)歸定義:(1)好轉(zhuǎn)(生存),即患者臨床癥狀(如乏力、納差、腹脹、出血傾向等)較前緩解,或黃疸、腹水、消化道出血、感染等體征較前減輕或消失,或膽紅素、PTA等實(shí)驗室檢查指標(biāo)較前改善并出院;(2)惡化(死亡),即患者臨床癥狀(如乏力、納差、腹脹、出血傾向等)持續(xù)不能緩解,或黃疸、腹水、消化道出血、感染等體征加重,或膽紅素、PTA等實(shí)驗室檢查指標(biāo)持續(xù)惡化,患者死亡或患者家屬放棄治療自動出院。
1.2.3 HBV前基因組RNA(HBV pgRNA)檢測 為了探討長期NUC治療后不同HBeAg狀態(tài)患者停藥后肝炎復(fù)發(fā)致HBV-ACLF不同預(yù)后的原因,選取持續(xù)NUC抗病毒治療>2年且HBV DNA<20 IU/mL的CHB患者,收集并檢測其血清HBV pgRNA水平。HBV pgRNA檢測流程:(1)核酸的提取或純化。采用核酸提取或純化試劑(廣州海力特生物科技有限公司)從血清中提取總RNA。取600 μL樣本中加入872 μL工作液(包括800 μL裂解液+60 μL蛋白酶K+12 μL載體RNA),56 ℃孵育15 min;然后將所有液體分2次轉(zhuǎn)移至離心柱中,10 000 r/min離心1 min,棄濾液;后向離心柱中加入500 μL洗滌液1,再次10 000 r/min離心1 min,棄濾液;再向離心柱中加入500 μL的洗滌液1,再次10 000 r/min離心1 min,棄濾液;然后向離心柱中加入500 μL的洗滌液2,轉(zhuǎn)速13 000 r/min離心3 min,棄濾液;再次13 000 r/min離心1 min;然后將離心柱轉(zhuǎn)移至1.5 mL離心管中,向離心柱膜中央加入60 μL洗脫液;室溫放置1 min后,10 000 r/min離心1 min,丟棄離心柱。該1.5 mL管中收集到的液體即為提取的核酸。(2)HBV pgRNA定量檢測。采用pgRNA檢測試劑盒(廣州海力特生物科技有限公司)進(jìn)行。首先使用該檢測試劑盒中的酶切體系對提取到的核酸進(jìn)行處理,向每份提取的核酸中加入1 μL DNaseⅠ和5 μL Buffer D,先37 ℃孵育30 min,后又立即80 ℃孵育2 min。向30 μL反應(yīng)液中加入20 μL酶切后的核酸(總反應(yīng)體積為50 μL),通過SLAN 96P實(shí)時熒光定量PCR(上海宏石醫(yī)療科技有限公司)測定HBV pgRNA水平。程序設(shè)置為:45 ℃×45 min,95 ℃×2 min;95 ℃×15 s,66 ℃×15 s,72 ℃×20 s,循環(huán)3次;95 ℃×15 s,63 ℃×15 s,72 ℃×20 s,循環(huán)9次;95 ℃×15 s,60 ℃×45 s(僅在此處采集熒光信號),循環(huán)40次。該試劑盒標(biāo)準(zhǔn)品為包含重組目的序列的假病毒,通過將信號與標(biāo)準(zhǔn)曲線比較來量化樣本中的HBV pgRNA。試劑盒的最低檢出下限為15 拷貝/mL,定量范圍為5.0×101~1.0×108拷貝/mL。
1.3 倫理學(xué)審查 本研究方案經(jīng)由南昌大學(xué)第一附屬醫(yī)院倫理委員會審批,批號:(2020)醫(yī)研倫審第(7-189),所納入患者均簽署知情同意書。
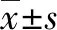
2 結(jié)果
2.1 一般資料 共納入停用NUC后肝炎復(fù)發(fā)致HBV-ACLF的CHB患者108例,其中HBeAg陽性組57例(52.8%),HBeAg陰性組51例(47.2%)。HBeAg陽性組與HBeAg陰性組在性別、年齡以及是否合并有肝硬化病史方面的差異無統(tǒng)計學(xué)意義(P值均>0.05)(表1)。
2.2 病毒學(xué)、生化學(xué)指標(biāo) 以500拷貝/mL為界分HBV DNA陰/陽性。HBeAg陽性組入院時HBV DNA水平明顯高于HBeAg陰性組(P=0.002),ALT、AST、TBil、DBil、PT、APTT、INR指標(biāo)兩組差異均無統(tǒng)計學(xué)意義(P值均>0.05)(表2)。
2.3 HBeAg狀態(tài)和HBeAg、抗-HBe及抗-HBc水平與病情轉(zhuǎn)歸的關(guān)系 以1 COI為界分HBeAg陰/陽性。HBeAg陽性組好轉(zhuǎn)率49.1%,HBeAg陰性組好轉(zhuǎn)率74.5%。生存/好轉(zhuǎn)組入院時HBeAg陰性患者明顯多于死亡/惡化組(P=0.006);生存/好轉(zhuǎn)組與死亡/惡化組HBeAg、抗-HBe水平、抗-HBc水平差異均無統(tǒng)計學(xué)意義(P值均>0.05)(表3)。

表1 兩組患者一般資料比較

表2 兩組患者病毒學(xué)、生化學(xué)指標(biāo)比較
2.4 長期NUC治療后HBeAg陽性/陰性組患者HBV pgRNA水平 在48例長期NUC抗病毒治療達(dá)到病毒學(xué)應(yīng)答的CHB患者中,HBeAg陽性/陰性組間性別、年齡、HBsAg水平、HBV pgRNA檢出率差異均無統(tǒng)計學(xué)意義(P值均>0.05)。HBeAg陽性組HBV pgRNA載量明顯高于HBeAg陰性組(P=0.049)(表4)。
3 討論
慢性HBV感染是一個全球性的健康問題,長期慢性感染可引起肝硬化、肝細(xì)胞癌和肝病相關(guān)死亡等高風(fēng)險[7-8]。抗病毒治療是目前臨床上治療CHB最重要和最有效的方法,大量臨床研究和臨床實(shí)踐表明,通過長期抗病毒治療,可以抑制HBV復(fù)制,顯著改善肝生化學(xué)指標(biāo),緩解或逆轉(zhuǎn)組織學(xué)炎癥和纖維化,延緩疾病進(jìn)展為肝硬化,降低肝細(xì)胞癌發(fā)生率,提高患者長期生存率[9-11]。一線NUC因其具有較好的療效、安全性及較低的耐藥性等優(yōu)點(diǎn)而廣泛應(yīng)用于臨床,但因其主要機(jī)制作用是對于病毒復(fù)制的抑制,而不能完全清除肝細(xì)胞核內(nèi)半衰期較長的HBV共價閉環(huán)DNA(cccDNA),故可能出現(xiàn)病毒持續(xù)感染及停藥后肝炎復(fù)發(fā)[12]。在應(yīng)用NUC抗病毒治療中未達(dá)停藥指標(biāo)而自行停藥導(dǎo)致的肝炎復(fù)發(fā)率高達(dá)80%。停藥復(fù)發(fā)肝炎病情往往較重,部分進(jìn)展為HBV-ACLF,可危及生命[5]。HBeAg是一種由HBV DNA前C和C區(qū)編碼合成的分泌性蛋白[13],是臨床檢測慢性HBV感染的常用血清學(xué)指標(biāo)[6]。為了探討NUC治療停藥后肝炎復(fù)發(fā)致HBV-ACLF患者血清HBeAg的不同狀態(tài)對疾病轉(zhuǎn)歸的影響及可能的原因,本研究對108例停用NUC后肝炎復(fù)發(fā)致HBV-ACLF患者進(jìn)行回顧性分析,結(jié)果發(fā)現(xiàn),HBeAg陰性組患者的病情好轉(zhuǎn)(生存)率明顯高于HBeAg陽性組,HBeAg陰性組HBV DNA水平明顯低于HBeAg陽性組,提示HBV DNA水平和HBeAg狀態(tài)是CHB患者停用NUC后致HBV-ACLF的預(yù)后影響因素。為了探明原因,筆者團(tuán)隊選取48例長期NUC抗病毒治療達(dá)到病毒學(xué)應(yīng)答的患者,分析其不同HBeAg狀態(tài)時血清HBV pgRNA水平的差異,結(jié)果發(fā)現(xiàn),HBeAg陰性組患者HBV pgRNA載量明顯低于HBeAg陽性組。HBV pgRNA作為一種新型的血清標(biāo)志物,可以間接反映肝細(xì)胞內(nèi)cccDNA的轉(zhuǎn)錄活性。獲得血清學(xué)轉(zhuǎn)換的CHB患者常伴隨cccDNA水平降低,提示HBV DNA復(fù)制程度降低[14]。因此,本研究結(jié)果提示,在停用NUC后肝炎復(fù)發(fā)致HBV-ACLF患者中,HBeAg陰性患者的好轉(zhuǎn)率高于HBeAg陽性患者,其可能的原因是:HBeAg陰性患者血清HBV pgRNA處于較低水平,間接反映了其肝細(xì)胞內(nèi)HBV cccDNA的轉(zhuǎn)錄活性較低,復(fù)制能力下降,其停藥肝炎復(fù)發(fā)后血清HBV DNA水平也較低。而停藥后肝炎復(fù)發(fā)是否誘導(dǎo)HBV-ACLF的發(fā)生與停藥后HBV DNA是否快速反彈至高病毒載量水平,誘導(dǎo)機(jī)體產(chǎn)生過強(qiáng)地針對HBV的免疫反應(yīng)[15],從而造成感染HBV的肝細(xì)胞大量壞死,導(dǎo)致肝衰竭有關(guān)。長期NUC治療后HBeAg仍然陽性的患者血清HBV pgRNA仍處于高水平,提示HBV仍具有較強(qiáng)復(fù)制能力,一旦停藥極易復(fù)發(fā),且其HBV DNA極易反彈至較高水平,從而造成免疫性攻擊的肝細(xì)胞壞死更為嚴(yán)重,導(dǎo)致預(yù)后更差。當(dāng)然,影響停用NUC肝炎復(fù)發(fā)致HBV-ACLF的病情轉(zhuǎn)歸因素較多,例如是否合并繼發(fā)感染等并發(fā)癥。但不可否認(rèn)的是,停藥后HBV DNA反彈所誘導(dǎo)的針對肝細(xì)胞的免疫攻擊的強(qiáng)度是決定肝細(xì)胞損傷壞死程度并影響預(yù)后的關(guān)鍵因素。而HBeAg陽性患者由于其HBV cccDNA生物活性更強(qiáng),HBV DNA反彈更高,因此激發(fā)的免疫攻擊更強(qiáng),造成的肝壞死更為嚴(yán)重,對病情轉(zhuǎn)歸及預(yù)后的負(fù)面影響更大。

表3 不同臨床轉(zhuǎn)歸患者入院時血清學(xué)指標(biāo)比較

表4 長期NUC治療后不同HBeAg狀態(tài)患者HBV pgRNA水平比較
綜上所述,長期使用NUC 抗病毒治療停藥后肝炎復(fù)發(fā)導(dǎo)致HBV-ACLF的HBeAg陰性的患者其臨床轉(zhuǎn)歸優(yōu)于HBeAg陽性患者。因此,針對HBeAg陽性患者,積極勸阻其擅自停藥且在停藥后密切監(jiān)測,對降低HBV-ACLF的發(fā)生率至關(guān)重要。
利益沖突聲明:本研究不存在研究者、倫理委員會成員、受試者監(jiān)護(hù)人以及與公開研究成果有關(guān)的利益沖突。
作者貢獻(xiàn)聲明:沈佳聰、李小鵬、張倫理負(fù)責(zé)課題設(shè)計,資料分析,撰寫論文;程曉宇、車媛梅、雷彎參與收集數(shù)據(jù),修改論文;周觀林、張倫理負(fù)責(zé)擬定寫作思路,指導(dǎo)撰寫文章并最后定稿。

