風險預警護理模式對重癥肺炎患兒病情康復及生活質量的影響
李夢黎
(河南省商丘市第一人民醫院兒童重癥監護室 商丘 476000)
小兒重癥肺炎常因病毒、細菌、支原體感染所致,患兒臨床癥狀表現以體溫升高、咳嗽咳痰、肺部濕啰音為主,若不能及時給予有效的干預手段,病情進展會引發呼吸受阻、心臟衰竭等并發癥,嚴重者甚至死亡[1~2]。小兒為特殊患病群體,語言表達能力不足,自我管理意識欠佳,治療依從性差,醫療護理服務難度較高。護理是貫穿患兒整個住院期間的重要手段,故在臨床治療基礎上聯合合理、有效的護理干預方案尤為重要[3~4]。本研究重點觀察風險預警護理模式對重癥肺炎患兒生活質量及病情康復的影響。現報道如下:
1 資料與方法
1.1 一般資料選取2019年3月至2020年5月期間醫院收治的66例重癥肺炎患兒為研究對象,采用隨機數字表法分為對照組與干預組。對照組33例,年齡4~7歲,平均(6.12±0.23)歲;病程3~7 d,平均(5.32±0.52)d;病變部位:左肺20例,右肺13例;病情程度:輕度10例,中度17例,重度6例。干預組33例,年齡4~8歲,平均(6.17±0.25)歲;病程3~7 d,平均(5.30±0.50)d;病變部位:左肺19例,右肺14例;病情程度:輕度8例,中度18例,重度7例。兩組患兒上述基線資料對比均衡性理想(P>0.05),具有可比性。
1.2 準入標準本研究經醫院醫學倫理委員會審核通過(倫理審批號:201902125)。納入標準:重癥肺炎診斷參照《兒科學(第8版)》[5]中有關內容;患兒監護人均自愿簽署知情同意書;年齡≤14歲。排除標準:伴營養不良性疾病;合并其他難以控制或治療效果不理想的感染性疾病;合并先天性肺功能不全;伴肺部其他疾病,如合并肺結核等;伴心腎等重要臟器功能不全。
1.3 護理方法
1.3.1 對照組接受常規護理方案。(1)呼吸道護理:針對呼吸道痰液黏稠、自主咳出困難者,給予無菌吸痰、定期扣背等護理干預;(2)環境護理:保持環境干凈整潔,避免空氣中特殊氣味,減少喘息、咳嗽頻率;(3)飲食護理:囑患兒多飲水,飲食清淡,多食水果蔬菜等;(4)發熱護理:針對體溫升高患兒,囑其多飲水,采用溫水擦拭等物理降溫方法,嚴密觀察患兒生命體征,針對高溫不退患兒,告知床位醫師,積極遵醫囑配合治療等。護理人員在護理過程中,積極向患兒及其家屬介紹疾病相關知識與病室環境等,緩解患兒及其家屬對陌生環境產生的恐懼心理,積極配合臨床護理與診療。
1.3.2 干預組給予風險預警護理模式。(1)成立風險管理小組:由臨床護理資歷深的護理人員成立風險管理小組,組內成員上崗前均需定期進行風險預警護理模式的相關培訓,考察合格后上崗,組內成員不僅要具備過硬的專業技能、完善的護理知識,還需具備快速應對技能,在突發情況時能夠快速應變。(2)風險識別與護理:小組成員深入剖析既往護理風險案例,分析護理過程中可能出現的因素,并根據風險因素制定行之有效的護理思維導圖,嚴格遵照相關護理規范開展護理,護理過程中將患兒生命安全放在首位,及時總結護理過程中出現的風險事件、汲取教訓,每周召開2次護理風險因素討論會議,探討工作中出現的困難。(3)生活管理:依據患兒年齡、喜好等布置病房環境,緩解患兒對陌生環境的恐懼心理,提高治療、護理依從性;制定飲食方案,向患兒家屬講解科學飲食的必要性與重要性,營養均衡、清淡、少食多餐,幫助患兒建立健康、科學的飲食習慣。(4)健康宣教與心理干預:告知患兒家屬重癥肺炎的注意事項,加強醫護配合的重要意識,提高診療、護理依從性。開展護理步驟時,尤其是吸痰這種侵入性操作,一定要向患兒家屬講解方法及必要性,積極解答家屬疑慮,增強護理人員親和力。病區內設立娛樂區、圖書角等設施,幫助安撫患兒情緒,緩解緊張、害怕等負性情緒。(5)呼吸道護理:觀察患兒呼吸道狀態,給予患兒多飲水,必要時進行無菌吸痰,注意動作輕柔,降低醫源性感染風險。所有護理均伴隨患兒整個住院期間。
1.4 觀察指標(1)臨床恢復指標:對比兩組體溫恢復至正常時間、平喘緩解時間、咳嗽咳痰緩解時間及啰音消失時間。(2)生活質量:分別于護理前、護理結束時,采用生活質量綜合評定問卷(GQOLI-74)[6]評估患兒的生活質量,包括社會功能、物質生活、軀體功能與心理功能4個維度,分值越高提示生活質量越好。(3)患兒呼吸道改善情況:對比兩組痰培養轉陰時間、痰液減少時間、肺部病變吸收時間。(4)護理滿意度:采用本院自制的護理滿意度調查量表,該量表的重測效度是0.88,Cronbach” sα系數是0.86,信效度較高,量表內容主要有護理及時性、專業度、護理態度、醫護配合情況及護患家屬溝通情況等,滿分100分,分值越高提示護理滿意度越好。非常滿意≥90分,70分≤滿意<90分,不滿意<70分。總滿意度=非常滿意率+滿意率。
1.5 統計學方法采用SPSS24.0軟件處理數據,以(±s)表示經Shapiro-Wilk正態性檢驗符合正態分布的計量資料,組間比較采用獨立樣本t檢驗;計數資料用%表示,采用χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 兩組臨床恢復指標比較干預組患兒體溫恢復至正常、平喘、咳嗽咳痰緩解及啰音消失時間均短于對照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組臨床恢復指標比較(d,±s)
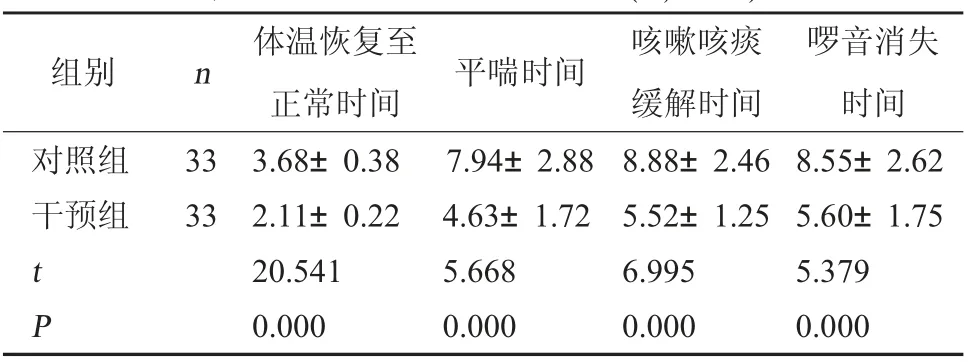
表1 兩組臨床恢復指標比較(d,±s)
啰音消失時間對照組干預組組別 n 體溫恢復至正常時間 平喘時間 咳嗽咳痰緩解時間33 33 t P 3.68±0.38 2.11±0.22 20.541 0.000 7.94±2.88 4.63±1.72 5.668 0.000 8.88±2.46 5.52±1.25 6.995 0.000 8.55±2.62 5.60±1.75 5.379 0.000
2.2 兩組患兒呼吸道改善情況比較干預組患兒痰培養轉陰、痰液減少及肺部病變吸收時間均短于對照組,差異有統計學差異(P<0.05)。見表2。
表2 兩組患兒呼吸道改善情況比較(d,±s)
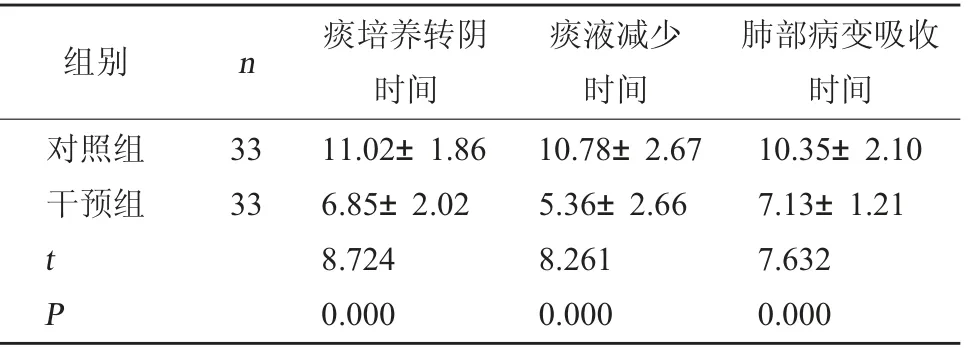
表2 兩組患兒呼吸道改善情況比較(d,±s)
肺部病變吸收時間對照組干預組組別 n 痰培養轉陰時間痰液減少時間33 33 t P 11.02±1.86 6.85±2.02 8.724 0.000 10.78±2.67 5.36±2.66 8.261 0.000 10.35±2.10 7.13±1.21 7.632 0.000
2.3 兩組生活質量比較護理前,兩組患兒社會功能、物質生活、軀體功能及心理功能評分比較,差異無統計學意義(P>0.05);護理后,兩組患兒社會功能、物質生活、軀體功能及心理功能評分均上升,且干預組患兒社會功能、物質生活、軀體功能及心理功能評分均高于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組生活質量比較(分,±s)
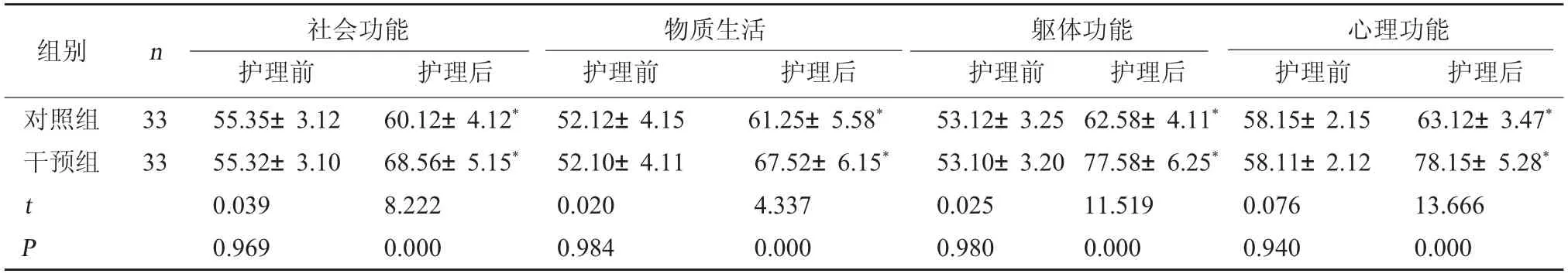
表3 兩組生活質量比較(分,±s)
注:與本組護理前比較,*P<0.001。
心理功能護理前 護理后對照組干預組組別 n 社會功能護理前 護理后物質生活護理前 護理后軀體功能護理前 護理后63.12±3.47*78.15±5.28*13.666 0.000 33 33 t P 55.35±3.12 55.32±3.10 0.039 0.969 60.12±4.12*68.56±5.15*8.222 0.000 52.12±4.15 52.10±4.11 0.020 0.984 61.25±5.58*67.52±6.15*4.337 0.000 53.12±3.25 53.10±3.20 0.025 0.980 62.58±4.11*77.58±6.25*11.519 0.000 58.15±2.15 58.11±2.12 0.076 0.940
2.4 兩組護理滿意度比較干預組護理總滿意度高于對照組,差異有統計學意義(P<0.05)。見表4。
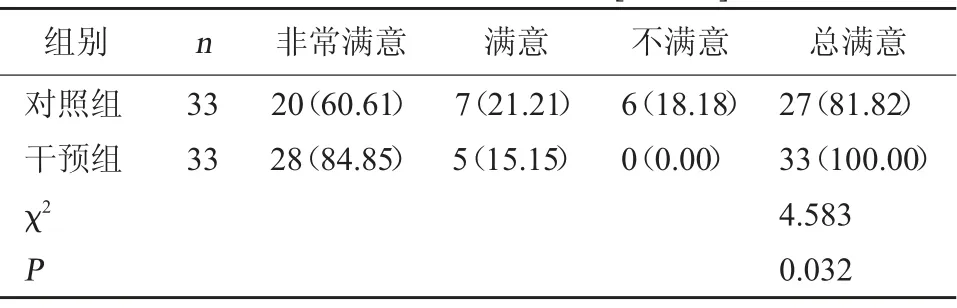
表4 兩組護理滿意度比較[例(%)]
3 討論
小兒為重癥肺炎的高發人群,因患兒年齡小,呼吸系統發育不完善,機體抵抗力、免疫力低下,可引起咳嗽咳痰、持續性體溫升高等癥狀,病情發展過程中器官功能衰竭也是不容忽視的重要環節,可嚴重影響患兒的生存質量[7~9]。臨床治療過程需配合有效的護理干預,促進患兒病情早日康復,改善患兒生存質量[10]。
患兒年齡較小,入院后對病室環境恐懼、緊張等負性情緒明顯,再加上患兒溝通能力有限,導致護理工作量大,護理負擔重,常規的護理措施不能滿足患兒及其監護人的需求[11~12]。風險預警護理模式是通過綜合評估患兒臨床多系統特征,并在常規護理過程中融合風險管理措施,超前制定針對性的護理預防管理措施,有效延緩病情進展,改善患兒預后[13~14]。通過建立專業的風險預警護理模式小組和培訓,提高護理人員的專業技能、應急處變能力及早期風險識別能力;從病室環境、健康宣教與心理干預、呼吸道護理等多方面制定多方位、針對性的護理措施,使護理措施更加精準、更具有預見性[15]。本研究結果顯示,相較于對照組,干預組患兒體溫恢復至正常、平喘、咳嗽咳痰緩解及啰音消失時間均短于對照組,護理后的社會功能、物質生活、軀體功能及心理功能評分均高于對照組,患兒痰培養轉陰、痰液減少及肺部病變吸收時間均短于對照組,護理滿意度高于對照組。提示風險預警護理模式對改善患兒臨床癥狀,促進病情恢復具有積極意義,整體護理效果更佳。
綜上所述,在重癥肺炎患兒護理過程中引入風險預警護理模式,利于緩解患兒臨床癥狀,改善生活質量,促進患兒恢復,臨床應用價值顯著。

