氨苯砜單療治療類風濕性嗜中性皮炎一例
王子園 張 帆 周桂芝 劉永霞 劉 紅 張福仁
山東第一醫科大學附屬皮膚病醫院(山東省皮膚病醫院),山東省皮膚病性病防治研究所,山東濟南,250022
類風濕性嗜中性皮炎(rheumatoid neutrophilic dermatitis,RND)是一種與類風濕性關節炎密切相關的罕見皮膚疾病。該疾病于1978年被首次報道,常見于血清學檢查陽性的類風濕關節炎患者,但也偶見于血清學檢查陰性的患者。該病臨床較為少見,國內外報道約30余例。我院診治1例現報道如下,并對相關文獻進行復習。
臨床資料患者,男,60歲。因全身泛發水皰、丘疹1個月,于2020年7月來我院就診。患者1個月前無明顯誘因于軀干、四肢起水皰、丘疹。既往有類風濕性關節炎7年,高血壓8年,無糖尿病史。患者晨起后雙手手指關節疼痛、輕微腫脹、畸形。皮膚科檢查:雙手、后上肢、肘部、腋窩、下肢、臀部水皰、暗紅色丘疹、斑疹、呈環形分布,水皰為米粒大,部分皮損表面覆有鱗屑、結痂(圖1)。實驗室檢查:中性粒細胞比率80.60%(正常值40%~75%),中性粒細胞數8.30×109/L(1.8×109/L~6.3×109/L),類風濕因子421 IU/mL(0~20 IU/mL),淋巴細胞比率11.20%(20%~50%),單核細胞0.67×109/L(0.1×109/L~0.6×109/L),IgE 760 Ku/L(0~100 Ku/L),白細胞10.29×109/L(3.5×109/L~9.5×109/L),其他實驗室檢查無明顯異常。葡萄糖6磷酸脫氫酶2553(≥1300),HLA-B*1301(-)。曾于我院做過BP180、BP230、DSG1、DSG3檢查均為陰性。右髖部皮損組織病理示:表皮壞死,表皮下膿皰,真皮乳頭中性粒細胞、淺層血管周中性粒細胞浸潤,未見血管壁纖維蛋白樣變(圖2)。PAS染色:未見菌絲孢子。抗酸染色:抗酸菌陰性。直接免疫熒光(DIF):表皮細胞間及基底膜IgG、IgM、IgA和C3陰性。結合臨床類風濕性關節炎病史、皮損特點、實驗室檢查、皮損組織病理檢查,診斷為類風濕性嗜中性皮炎。給予氨苯砜(4,4’diaminodiphenylsulfone, DDS)100 mg/d治療,2周后患者復診,皮損面積減小,大部分水皰、丘疹、斑疹基本消退,治療有效。實驗室檢查中性粒細胞比率和中性粒細胞數已恢復至正常范圍。治療7個月后,患者因停用氨苯砜后出現頭部、四肢瘙癢復診。皮膚科查體見皮損全部消退,無新發皮疹。囑患者繼續服用氨苯砜100 mg/d,類風濕性關節炎繼續應用雷公藤、醋酸潑尼松片、帕夫林、安康信、艾拉莫德片、阿法迪三、美洛昔康、碳酸鈣D3片治療,目前仍在隨訪中。

圖1 1a:治療前左側手臂皮損;1b:治療后左側手臂皮損基本消失
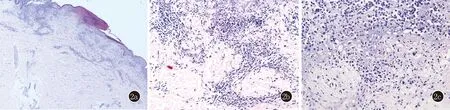
圖2 2a:表皮壞死,表皮下膿腫(HE,×40);2b、2c:真皮乳頭中性粒細胞、淺層血管周圍中性粒細胞浸潤,未見血管纖維蛋白樣變(HE,×200;×400)
討論類風濕性關節炎(rheumatoid arthritis,RA)是一種免疫介導的系統性、慢性全身性疾病,除關節受累,還可表現出多種關節外受累的表現,皮膚受累就是其中之一。RA患者的皮膚受累更趨向于發生在嚴重或活動期的RA中,多有5年以上的病史。然而某些病情受到良好控制的患者,仍可能會發生相關皮膚疾病,且更易致殘[1]。皮膚受累的臨床表現包括類風濕結節、類風濕性嗜中性皮炎、Felty綜合征、壞疽性膿皮病和柵欄狀中性粒細胞肉芽腫性皮炎等[1]。其中,RND是一種嚴重RA的特異性皮膚表現。該病由Ackerman于1978年首次報道[2],至今國內外報道30余例。在所有RA患者中,RND患病率為0.9%~1.8%[3]。我們對國內外近30年的RND病例文獻進行回顧(表1)[4-22]。包括本例在內共27例,其中男8例,女19例,男、女比例約為1∶2.4。發病年齡21~78歲,平均發病年齡55.5歲。與既往流行病學統計一致[23]。此27例患者平均RA病史為10.3年。

表1 近30年國內外報道的RND患者信息

續表
RND的臨床表現大多為無癥狀的紅色丘疹、斑塊、結節,少數患者有輕微壓痛。也可表現為環狀、水泡狀、大皰性和潰瘍性病變[8]。皮損常見于四肢伸側、軀干、頸部和肩部,呈對稱性分布。皮損愈合后基本不留瘢痕,但一些患者會出現暫時性色素沉著[12]。國內已報道1例呈匍行性回狀紅斑的皮損[14]。本例患者可見軀干、四肢伸側對稱性的暗紅色丘疹、斑疹,符合上述特點。但本例患者在軀干和四肢還可見水皰狀病變,呈環形分布。根據文獻回顧,2篇英文文獻、1篇中文文獻曾報道過皮損呈水皰狀的RND病例[4,12,21]。因其出現環形水皰、紅斑狀皮損,易誤診為皰疹樣皮炎、線狀IgA大皰性皮病,需與其鑒別。患者病理示真皮乳頭層無顆粒狀IgA沉積,有類風濕性關節炎病史且無腸病史,故可排除皰疹樣皮炎。此外,皮損周圍皮膚無IgA沿基底膜帶線狀沉積,臨床無服用藥物引起疾病的誘因,故可排除線狀IgA大皰性皮病。對RND的診斷需要結合臨床類風濕性關節炎的病史、皮損表現和確切的組織病理學改變,真皮內有彌漫性的中性粒細胞浸潤,可伴有不同程度的內皮細胞腫脹和核碎裂,可形成真皮乳頭中性粒細胞微膿腫,無血管炎及纖維蛋白沉積,有時可見嗜酸粒細胞、漿細胞、淋巴細胞和組織細胞浸潤,表皮大多正常,偶見海綿狀水腫[18]。本例患者組織病理改變符合上述特點。因組織病理學不伴血管炎的表現,可與持久性隆起性紅斑、蕁麻疹性血管炎、白塞病等鑒別;未見柵欄狀肉芽腫,可與環狀肉芽腫相鑒別。
RND發病機制至今尚不明確,免疫復合物的形成、細胞的黏附和遷移、細胞因子(IL-6、IL-8)的釋放以及纖維素樣變性可能參與了疾病的形成[21,24]。IL-8在促進皮膚內中性粒細胞聚集起到重要作用,可以解釋使用抗人IL-6受體抗體(托珠單抗)治療類風濕關節炎時出現類風濕性嗜中性皮炎的現象[21]。
由于本病較為罕見,RND治療方案尚未建立。本例患者因RA病史使用多種藥物治療,免疫抑制劑和糖皮質激素已使用,所以選擇RND的另一種治療藥物DDS進行治療,患者服用氨苯砜2周后實驗室檢查異常項目恢復正常范圍,皮損明顯消退。這可能與氨苯砜抑制中性粒細胞遷移和抗炎作用相關。文獻報道氨苯砜能有效抑制中性粒細胞對血管內皮細胞的黏附,對嗜中性皮病的治療效果較好。文獻中1例患者服用氨苯砜1個月后,因為巨幼細胞貧血、輕度血小板降低和高膽紅素血癥而停用氨苯砜[3]。提示應用氨苯砜治療RND時應警惕氨苯砜的不良反應發生,且應對患者進行用藥前檢查(葡萄糖6磷酸脫氫酶和HLA-B*1301)。回顧文獻:應用口服糖皮質激素治療12例(44%),2例無效,1例復發,其余均有效[3,7,8,11,13,15,17,18,20,21];應用免疫抑制劑治療8例(30%),全部有效[6,7,9,15,18,19,21,22];應用DDS治療4例(15%),3例有效,1例出現不良反應[3,4,9];未使用任何藥物自愈3例(11%)[10,12,16]。其他治療還可以選用維A酸、外用糖皮質激素[17]。對于皮膚科醫生而言,重要的是意識到類風濕關節炎的這種罕見表現。在臨床上有類風濕關節炎病史伴有軀干、四肢伸側對稱性紅色丘疹、斑疹、膿皰的患者,應考慮到本病的可能,避免誤診漏診。

