OCTA對糖尿病視網(wǎng)膜病變患者視網(wǎng)膜微血管檢測
許厚銀,郎勝坤
0引言
糖尿病視網(wǎng)膜病變(diabetic retinopathy, DR)導(dǎo)致的視力損傷難以逆轉(zhuǎn),增生型患者容易出現(xiàn)失明,嚴重危及患者生活質(zhì)量,因此早診斷、早預(yù)防對于改善DR患者預(yù)后至關(guān)重要[1]。DR早期患者視網(wǎng)膜毛細血管可出現(xiàn)內(nèi)皮細胞損傷,隨著疾病進展,可導(dǎo)致毛細血管受損、無灌注、通透性增加等,進而引起局部缺血缺氧、新生血管形成,最終導(dǎo)致增殖期DR[2]。熒光素眼底血管造影是診斷DR以及指導(dǎo)激光治療的金標(biāo)準(zhǔn),但檢查時間較長,且屬于有創(chuàng)性檢查,存在造影劑過敏等風(fēng)險,故而臨床運用存在局限性[3]。視網(wǎng)膜微血管異常是DR發(fā)病的關(guān)鍵環(huán)節(jié)[4],精確評估黃斑區(qū)視網(wǎng)膜毛細血管情況(灌注缺損、新生血管、血管線性密度等)對于評估DR進展具有重要指導(dǎo)意義。光學(xué)相干斷層血管造影(optical coherence tomography angiography, OCTA)可分層顯示視網(wǎng)膜與脈絡(luò)膜的血管影像,區(qū)分淺層、深部血管叢,以及顯示血管灌注、新生情況,研究發(fā)現(xiàn)OCTA還能發(fā)現(xiàn)黃斑中心凹無血管區(qū)域(foveal avascular zone, FAZ),對于疾病的早期診斷、評估至關(guān)重要[5-6]。目前,關(guān)于OCTA檢測視網(wǎng)膜微血管的定量指標(biāo)在診斷DR患者以及評估疾病嚴重程度中的應(yīng)用價值尚不明確,因此本文將通過實例進一步探討,旨在為臨床診治提供指導(dǎo)。
1對象和方法
1.1對象前瞻性研究。選取我院2017-06/2019-12期間收治的84例98眼DR患者為研究組,進一步根據(jù)DR程度分為非增生型DR組和增生型DR組,另選取60例68眼同期于我院體檢的單純性糖尿病患者為對照組。所有納入對象年齡為36~75歲,DR病程2~18a。納入標(biāo)準(zhǔn):(1)均為2型糖尿病患者,符合中華醫(yī)學(xué)會糖尿病學(xué)分會頒布的《中國2型糖尿病防治指南(2013年版)》[7]的診斷標(biāo)準(zhǔn);(2)DR的診斷均符合中華醫(yī)學(xué)會眼科學(xué)會眼底病學(xué)組頒布的《我國糖尿病視網(wǎng)膜病變臨床診療指南(2014年)》[8]的診斷標(biāo)準(zhǔn);(3)非增生型DR組主要表現(xiàn)為毛細血管瘤樣膨出、點狀出血,眼底顯示孤立的球形紅點,大小各異;增生型DR主要表現(xiàn)為視乳頭、視網(wǎng)膜出現(xiàn)新生血管,視網(wǎng)膜、纖維膜血管黏連,甚至出現(xiàn)玻璃體出血、牽引性視網(wǎng)膜脫離;(4)患者入組前均簽署知情同意書,且該研究已獲得倫理委員會批準(zhǔn)。排除標(biāo)準(zhǔn):(1)無法配合檢查,視力極差或眼球震顫,屈光間質(zhì)混濁;(2)高血壓、機械性碰撞等其他原因引起的視網(wǎng)膜病變;(3)合并視神經(jīng)相關(guān)疾病、玻璃體視網(wǎng)膜界面疾病;(4)有既往眼部手術(shù)史;(5)成像質(zhì)量不佳,OCTA圖像掃描質(zhì)量指數(shù)(SQI)<6。
1.2方法所有患眼均接受視力檢查、裂隙燈檢查、OCTA檢查。OCTA檢查具體操作如下:采用RTvue XR軟件掃描所有受試者眼底。患者下頜置于頜托上,主機對準(zhǔn)瞳孔,進入眼底,調(diào)整焦距,受檢眼注視鏡頭內(nèi)注視點。選擇黃斑中心凹作為中心,選擇angio-retina掃描,掃描范圍3mm×3mm。使用儀器自帶軟件分析測量圖像,通過識別FAZ邊緣毛細血管網(wǎng)而獲得黃斑區(qū)FAZ的周長、面積以及非圓指數(shù)(AI),其中AI為周長與相同面積標(biāo)準(zhǔn)圓周長的比值,比值越接近于1,表明越趨近圓形,F(xiàn)AZ形態(tài)變化越明顯。使用三維去投影技術(shù)獲取黃斑區(qū)3mm×3mm范圍內(nèi)淺層和深層旁中心凹視網(wǎng)膜血流密度(SCP、DCP),其中旁中心凹是指以黃斑中心凹為中點,直徑1~3mm環(huán)內(nèi)視網(wǎng)膜的血流密度。另外,計算FAZ旁300μm范圍內(nèi)全層視網(wǎng)膜血流密度(FD-300)。
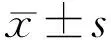
2結(jié)果
2.1兩組患者基線資料的比較兩組患者的性別、年齡、糖尿病病程等基線資料比較差異無統(tǒng)計學(xué)意義(均P>0.05),見表1。

表1 兩組患者基線資料的比較
2.2兩組患者OCTA參數(shù)的比較兩組患者黃斑中心凹血流參數(shù)以及FAZ周長和形態(tài)指數(shù)比較,研究組的FD-300、SCP、DCP均低于對照組(t=6.476、8.907、5.078,均P<0.05),而FAZ周長和AI高于對照組(t=4.380、10.542,均P<0.05),差異有統(tǒng)計學(xué)意義,見表2。
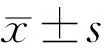
表2 兩組患者OCTA參數(shù)的比較
2.3不同DR分級患者OCTA參數(shù)與疾病嚴重程度的關(guān)系非增生型DR組有54例60眼,增生型DR組有30例38眼,兩組患者的黃斑中心凹血流參數(shù)以及FAZ周長和形態(tài)指數(shù)比較,其中增生型DR組的FD-300、SCP、DCP均低于非增生型DR組(t=2.668、3.408、3.103,均P<0.05),而FAZ周長和AI高于非增生型DR組(t=2.550、5.563,均P<0.05),差異均有統(tǒng)計學(xué)意義,見表3。Pearson相關(guān)性分析顯示,F(xiàn)D-300、SCP、DCP與疾病嚴重程度呈負相關(guān)性(r=-0.485、-0.546、-0.522,均P<0.05),F(xiàn)AZ周長、AI與疾病嚴重程度呈正相關(guān)性(r=0.426、0.443,均P<0.05),見表4。
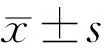
表3 不同DR分級患者OCTA 參數(shù)水平比較

表4 OCTA參數(shù)與疾病嚴重程度的相關(guān)性分析
2.4OCTA參數(shù)診斷DR的價值采用ROC曲線分析顯示,F(xiàn)D-300、SCP、DCP、FAZ周長AI診斷DR的曲線下面積分別為0.835(95%CI:0.722~0.947)、0.806(95%CI:0.701~0.911)、0.849(95%CI: 0.770~0.928)、0.768(95%CI:0.641~0.896)、0.742(95%CI:0.633~0.850),見表5,圖1。

表5 OCTA參數(shù)診斷DR的價值

圖1 OCTA參數(shù)對DR診斷效能比較的ROC曲線。
3討論
隨著生活方式的改變以及人口老年化,DR發(fā)病率也隨之增高,且隨著DR進展,視力嚴重受損,增加失明風(fēng)險[9],早期診斷DR患者,并采取針對性治療是預(yù)防失明的重要環(huán)節(jié)。高血糖可損傷黃斑旁中心凹及周邊血管組織,進而損傷視網(wǎng)膜黃斑區(qū)的結(jié)構(gòu)和功能,最終使得視力下降或者喪失,因此定量監(jiān)測視網(wǎng)膜黃斑區(qū)微血管對于診斷DR、評估疾病進展具有重要意義。本次研究發(fā)現(xiàn),研究組的黃斑中心凹血流參數(shù)(FD-300、SCP、DCP)均低于對照組,而FAZ周長和AI低于對照組,與鮑偉利等[10]研究結(jié)果相近,進一步表明DR患者視網(wǎng)膜血流改變,黃斑區(qū)毛細血管拱環(huán)損害,F(xiàn)AZ周邊血流密度下降,導(dǎo)致黃斑缺血,引起視網(wǎng)膜病變。陳沁等[11]認為視網(wǎng)膜缺血、缺氧容易導(dǎo)致深層毛細血管受損,進而形成大量的微動脈瘤,并出現(xiàn)毛細血管閉塞、點狀出血等,且隨著疾病的加重,微動脈瘤發(fā)生率明顯增加。同時,DR患眼視網(wǎng)膜毛細血管血流灌注不足,引起黃斑缺血以及毛細血管破壞和重塑,進而誘導(dǎo)血管新生,而新生血管多由單層細胞構(gòu)成,容易破裂,并出現(xiàn)牽拉性視網(wǎng)膜脫離、玻璃體積血等,從而引起DR患者視力喪失。
本次研究發(fā)現(xiàn),增生型DR組的FD-300、SCP、DCP均低于非增生型DR組,而FAZ周長和AI低于非增生型DR組,通過Pearson相關(guān)性分析顯示,隨著疾病嚴重程度的增加,患者淺層視網(wǎng)膜旁中心凹血流密度以及全層視網(wǎng)膜血流密度均明顯降低,與既往研究結(jié)果相近[12],即重度患者的淺層大、小血管的間距較大。以上現(xiàn)象也符合糖尿病患者視網(wǎng)膜組織病理學(xué)研究,即長期高血糖狀態(tài)可激活機體炎癥反應(yīng)、氧化應(yīng)激反應(yīng),引發(fā)視網(wǎng)膜微循環(huán)的結(jié)構(gòu)和功能紊亂,以及視網(wǎng)膜缺血、視網(wǎng)膜毛細血管阻塞、基底膜增厚等,進而產(chǎn)生無灌注區(qū),降低血管密度[13]。FAZ面積在糖尿病患者和健康個體中變化差異較大[14],F(xiàn)AZ面積范圍有部分交疊,故而本次研究發(fā)現(xiàn)研究組、對照組的FAZ面積差異無統(tǒng)計學(xué)意義,表明FAZ面積在檢查及監(jiān)測DR病情進展方面的臨床價值有限。
OCTA利用近紅外光反復(fù)掃描眼底同一位置,能夠顯示眼底微血管形態(tài),定量監(jiān)測黃斑區(qū)視網(wǎng)膜血管網(wǎng)的血流密度、FAZ形態(tài)。雷穎慶等[15]研究指出,OCTA可清晰顯示糖尿病無視網(wǎng)膜病變患者的黃斑區(qū)毛細血管形態(tài)以及DR患者黃斑區(qū)淺層和深層毛細血管情況,可為DR早期診斷、病變程度評估、治療方案制定以及隨訪提供新的手段。本次研究主要目的是分析黃斑區(qū)血流變化情況,在保證分辨率的同時并能清晰反映眼底黃斑區(qū)血管變化,故而采用3mm×3mm模式。通過ROC曲線分析顯示,黃斑中心凹血流參數(shù)(FD-300、SCP、DCP)、FAZ周長和AI診斷DR的曲線下面積分別為0.835(95%CI:0.722~0.947)、0.806(95%CI:0.701~0.911)、0.849(95%CI:0.770~0.928)、0.768(95%CI:0.641~0.896)、0.742(95%CI:0.633~0.850),其中黃斑中心凹血流參數(shù)診斷曲線下面積高于FAZ周長和AI,表明采用OCTA定量監(jiān)測以黃斑中心凹為圓心直徑3mm×3mm范圍內(nèi)表層視網(wǎng)膜血管密度的變化可作為臨床上輔助診斷DR的重要指標(biāo)。DR患者的視網(wǎng)膜神經(jīng)組織功能受損,失去了對血流的自主調(diào)節(jié)功能,引起病理性毛細血管閉塞,且已有研究發(fā)現(xiàn)糖尿病患者視網(wǎng)膜血流灌注較健康者明顯下降[16]。李慧等[6]研究發(fā)現(xiàn),與正常人相比,無DR的糖尿病患者深層血流密度明顯下降,表明在糖尿病患者眼底出現(xiàn)滲血、出血等變化前,黃斑區(qū)深層血流密度已呈現(xiàn)下降趨勢,結(jié)合本次研究結(jié)果進一步證實深層血流密度可作為臨床前期DR的監(jiān)測指標(biāo)。本研究存在一定局限性,單中心研究,納入樣本量較少,存在選擇偏倚,故而需擴大樣本量進一步論證。另外,在充分考慮圖像清晰度的前提下,此次研究僅考察了DR患者黃斑區(qū)3mm×3mm范圍內(nèi)的血流圖像,無法代表整體視網(wǎng)膜血流的變化情況,接下來應(yīng)該擴大黃斑區(qū)掃描范圍,幫助醫(yī)生充分了解DR患者的視網(wǎng)膜、視盤毛細血管血流情況。
綜上所述,OCTA可清晰監(jiān)測DR患者視網(wǎng)膜黃斑區(qū)淺層、深層毛細血管形態(tài),血流密度定量指標(biāo)與疾病嚴重程度呈負相關(guān)性,對于DR的診斷具有較高的臨床價值。

