分娩鎮痛聯合體位護理對產婦鎮痛效果及產程的影響
吳海英
(撫州市婦幼保健院/撫州市第二人民醫院婦產科,江西 撫州 344000)
分娩(delivery)是女性特有生理過程,而分娩疼痛已成為該過程的重要特征表現,多由子宮收縮及宮頸口擴張等變化引起,對產婦心理狀態及產程進度均造成了較大影響[1]。近年來,隨著圍生期醫學的人性化發展,分娩鎮痛已廣泛應用到了臨床助產過程中,通過鎮痛藥物的合理干預,可減輕產婦的分娩疼痛,進而緩解其負面情緒,保證分娩的順利進行[2]。現階段產婦多采用常規仰臥位分娩,此體位雖有利于觀察、助產等工作的開展,但仰臥位在一定程度上限制了女性骨盆的可塑性,易造成胎兒下降阻力的增大,引起疼痛感加劇、生產時間延長等情況的發生[3,4]。基于此,在陰道分娩過程中給予適當的體位護理可幫助產婦增強對自身分娩的控制感,進而改善負面心理、增強分娩信心,以此保證良好的分娩結局。本研究選擇2019 年5 月-2021 年5 月于我院分娩的136 例足月產婦,觀察分娩鎮痛聯合體位護理對產婦鎮痛效果及產程的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2019 年5 月-2021 年5 月于撫州市婦幼保健院/撫州市第二人民醫院分娩的136例足月產婦,采用隨機數字表法分為對照組與觀察組,各68 例。對照組年齡23~36 歲,平均年齡(26.25±2.84)歲;孕周36~42 周,平均孕周(38.54±0.46)周;初產婦57 例,經產婦11 例。觀察組年齡23~35 歲,平均年齡(26.37±2.79)歲;孕周36~42 周,平均孕周(38.62±0.50)周;初產婦55 例,經產婦13例。兩組產婦的年齡、孕周、產次比較,差異無統計學意義(P>0.05)。本研究經過醫院倫理委員會批準,產婦均自愿參與,并簽署知情同意書。
1.2 納入和排除標準 納入標準:①單胎頭位妊娠;②符合陰道分娩條件;③無硬膜外阻滯禁忌。排除標準:①合并妊娠期高血壓等并發癥者;②凝血功能異常者;③存在認知及精神障礙,無法正常溝通者;④原發性或繼發性宮縮乏力者。
1.3 方法
1.3.1 對照組 采用分娩鎮痛聯合常規護理:①分娩鎮痛:產婦宮口開至3 cm 時送入產房,開放靜脈通道,行常規鼻導管低流量吸氧,取產婦左側體位,由麻醉醫師給予硬膜外鎮痛;于腰椎L3~4間隙穿刺并置入硬膜外導管,隨后經硬膜外導管向其硬膜外腔注入0.1%鹽酸布比卡因(揚州制藥有限公司,國藥準字H20052376,規格:5 ml∶37.5 mg)3 ml,枸櫞酸舒芬太尼(宜昌人福藥業有限責任公司,國藥準字H20054256,規格:5 ml∶250 μg)10ml,嚴密觀察產婦的各項體征,確定無異常后,注入50 ml 上述混合液,當產婦子宮口全開后,停止麻醉注射;②常規護理:麻醉成功側臥30 min 后,協助產婦采用半臥位或仰臥位等常規體位進行分娩,對其分娩狀態、體征指標以及胎兒娩出情況進行密切關注,同時注意產婦體力與呼吸節奏的調節,直至分娩結束。若胎頭長時間無法娩出或產婦體征異常需及時轉為剖宮產。
1.3.2 觀察組 實施分娩鎮痛聯合體位護理:分娩鎮痛同對照組。體位護理依據產婦的產程進展及自身特點選擇最為舒適的分娩體位。第一產程:指導產婦取站立位或坐位,輔助其進行適當運動,同時需維持上半身直立,可配合分娩球等道具進行運動;第二產程:依據產婦的用力習慣,選擇最為適宜的分娩體位,同時給予相應的指導,包括坐位、跪位、手膝位、站立位以及側臥位等,必要時可配合分娩球等道具使用;第三產程:宮口開全后,將產床適當調高,幫助產婦取臥位,當抬頭露出后,輔助產婦取膀胱截石位,針對用力不當、骨盆傾斜度大以及恥骨聯合過低的產婦,可指導產婦將其雙腳蹬于支架上,采用雙側髖膝關節屈曲外展位進行分娩。在此過程中,結合相應的體位特點,指導產婦對其呼吸頻率以及用力節奏進行適當的調節,直至分娩結束。若胎頭長時間無法娩出或產婦體征異常需及時轉為剖宮產。
1.4 觀察指標 觀察兩組產婦的鎮痛效果、分娩疼痛、分娩控制感、產程時間、分娩結局、護理滿意度。①鎮痛效果:應用Muleteer 鎮痛評分法[5]進行評定,0 分(無痛)、1 分(輕度疼痛)、2 分(疼痛明顯,但可忍受)、3 分(疼痛劇烈,需使用鎮痛治療)、4 分(疼痛感極強,有昏死跡象)。顯效為分數降至0~1 分,有效為分數將至2 分,無效為分數無下降。總有效率=(顯效+有效)/總例數×100%;②分娩疼痛與分娩控制感:采用視覺模擬量表(VAS)(0~10 分)與言語反應量表(VRS)(0~4 分)對兩組產婦產痛進行評定與比較,分數越高表示痛感越劇烈[6,7];采用分娩控制量表(LAS)對產婦在分娩過程中的分娩控制感進行評定,共7個條目,總分29~203 分,分數越高表示分娩控制柜越好[8];③分娩結局:統計兩組轉剖宮產率、產鉗助產率、會陰側切率以及產后出血率(胎兒娩出后24 h,出血量≥500 ml);④護理滿意度:采用自制滿意度調查問卷,包括“非常滿意”“滿意”與“不滿意”3 個選項,滿意率=(非常滿意+滿意)/總例數×100%。
1.5 統計學方法 采用SPSS 21.0 軟件進行數據處理,計量資料以()表示,組間比較采用t檢驗;計數資料以[n(%)]表示,組間比較采用χ2檢驗,P<0.05 表明差異有統計學意義。
2 結果
2.1 兩組鎮痛效果比較 觀察組鎮痛有效率高于對照組,差異有統計學意義(P<0.05),見表1。

表1 兩組鎮痛效果比較[n(%)]
2.2 兩組分娩疼痛及分娩控制感比較 觀察組VAS、VRS 評分均低于對照組,而LAS 評分高于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組VAS、VRS、LAS 評分比較(,分)
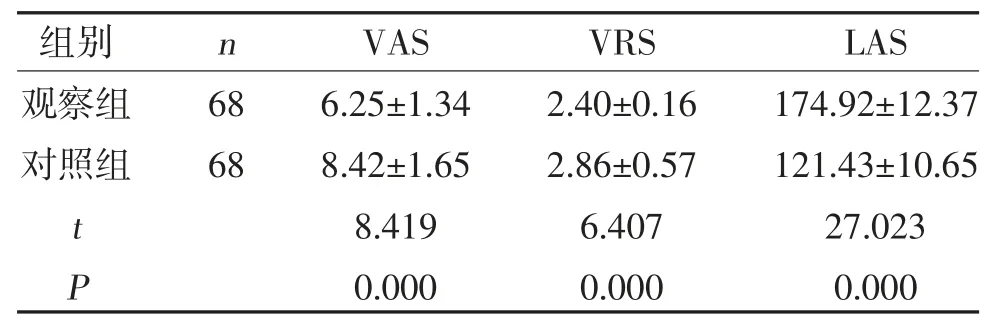
表2 兩組VAS、VRS、LAS 評分比較(,分)
2.3 兩組產程時間比較 觀察組產程時間短于對照組,差異有統計學意義(P<0.05),見表3。
表3 兩組產程時間比較(,h)

表3 兩組產程時間比較(,h)
2.4 兩組分娩結局比較 觀察組中轉剖宮產率、產鉗助產率、會陰側切率、產后出血率均低于對照組,差異有統計學意義(P<0.05),見表4。

表4 兩組分娩結局比較[n(%)]
2.5 兩組護理滿意度比較 觀察組護理滿意率高于對照組,差異有統計學意義(P<0.05),見表5。

表5 兩組護理滿意率比較[n(%)]
3 討論
經陰道分娩是臨床首選分娩方式,但受到分娩疼痛等因素的影響,部分產婦多伴有過度緊張、害怕、焦慮等負面情緒,不僅影響著產程的順利進行,且易導致母嬰并發癥的出現,對其分娩安全造成了一定威脅[9]。對此,臨床多以硬膜外阻滯等鎮痛措施作為分娩的輔助方案,以此減輕疼痛,促進分娩的正常進行[10]。除此之外,產婦多以常規仰臥位分娩為主,該體位雖有利于臨床的觀察與操作,但易對產婦腹部血管造成擠壓,進而影響胎兒的血氧供應,引起低血壓綜合征等并發癥的出現,且同一姿勢的長時間維持易導致肢體麻木等狀況,進而引起產力下降、產程延長等情況的發生,大大增強了產婦分娩時的無助感及疼痛敏感度[11-13]。因此,在陰道分娩過程中,選擇科學、舒適的分娩體位及助產方式,更有利于產程的順利進行,對其整體安全性具有積極的改善價值[14]。本研究所用體位護理是依據產婦產程及自身特點實施的靈活護理方案,可幫助產婦以最舒適、最易接受的體位進行分娩,以此增強其分娩控制感,消除緊張、不安等負面情緒,同時降低疼痛感,縮短產程時間,有利于產婦情緒及分娩信心的良性引導,對其分娩結局的改善具有積極的應用價值[15,16]。
本研究結果顯示,觀察組的鎮痛有效率高于對照組(P<0.05),表明分娩鎮痛與體位護理的聯合應用對分娩疼痛的緩解作用確切。觀察組VAS、VRS評分均低于對照組,而LAS 評分高于對照組(P<0.05),提示分娩鎮痛聯合體位護理可有效緩解產婦疼痛,同時增強其分娩控制感,更有利于產程的順利推進。此外,觀察組產程時間短于對照組(P<0.05),表明分娩鎮痛聯合體位護理可有效縮短產程。分析認為,產婦采用自由體位進行分娩,可幫助其放松骨盆,促進胎兒的順利下降,進而縮短其產程時間[17],這與樊雪梅等[18]研究結果基本一致,證實該方案對分娩產程進展具有良好的推進作用。觀察組中轉剖宮產率、產鉗助產率、會陰側切率、產后出血率均低于對照組(P<0.05),提示以上方案可有效降低產婦的中轉剖宮產率,同時減少并發癥的發生風險,改善其分娩結局。觀察組護理滿意率高于對照組(P<0.05),可見產婦對分娩鎮痛聯合體位護理的滿意度更高,這是由于產婦在自由體位狀態下的舒適度相對較高,不僅緩解了腰、背部的不適感,且大大增強了分娩控制感[19],其分娩體驗明顯優于常規護理。
綜上所述,分娩鎮痛聯合體位護理可有效提升產婦的鎮痛效果,同時加快產程進展、緩解分娩疼痛、增強分娩控制感,促進分娩結局的改善,在臨床應用中具有較高的滿意度反饋。

