急診直接PCI術對急性ST段抬高型心肌梗死患者的近期效果及其對心功能(左室收縮功能)的影響分析
袁萌楠 可海霞 王澤榮 郝麗娜
安陽市中醫院(河南 安陽 455000)
急性心肌梗死屬于冠狀動脈綜合征,根據發病時患者心電圖表現的差異可分為ST段抬高型和非ST段抬高型,由于患者冠脈發生了粥樣硬化性病變,在血小板凝聚作用下冠狀動脈血管被血栓堵塞,血管腔狹窄,心肌細胞由于持續的缺血缺氧最終壞死,患者可表現為急性的劇烈胸痛,嚴重時可危及生命。目前本病主要通過經皮冠狀動脈介入治療(percutaneous coronary intervention,PCI),但受實際情況所限,患者從發病至急診直接PCI介入治療存在一定的限制因素,部分患者可能錯過急診PCI治療最佳時間窗,對患者預后產生一定的影響。因此,故本次研究探討急診PCI治療對急性ST段抬高型心肌梗死患者的近期效果及其對心功能的影響,匯報如下。
1 資料與方法
1.1一般資料 選取2017年6月至2018年9月我院收治的71例急性ST段抬高型心肌梗死患者進行回顧性分析,參考中華醫學會心血管病學分會制定的《急性ST段抬高型心肌梗死診斷和治療指南》[1]中診斷標準,排除肝腎功能疾病、血液或免疫系統疾病、惡性腫瘤等患者,根據患者PCI術不同治療時機將研究病例分為直接介入組和擇期介入組。擇期介入組共34例,男21例,女13例,平均年齡(56.72±5.46)歲,平均發病時間(6.69±2.13)h,吸煙史26例,高血壓病史19例,糖尿病病史10例,冠心病家族史13例。直接介入組共37例,男22例,女15例,平均年齡(57.09±5.71)歲,平均發病時間(6.85±2.07)h,吸煙史28例,高血壓病史21例,糖尿病病史12例,冠心病家族史16例。經檢驗兩組患者的一般資料無統計學差異,具有可比性(P>0.05)。本院醫學倫理會已審查通過本次研究。
1.2方法 兩組患者均行PCI術,其中直接介入組患者行急診直接介入治療,發病至行介入術不超過12h;擇期介入組患者發病至行介入術大于12h,不超過14天。患者術前均口服阿司匹林腸溶片(廠家:拜耳醫藥保健有限公司,批準文號:國藥準字J20080078,規格:100mg*30s)和替格瑞洛(廠家:AstraZeneca AB,批準文號:國藥準字J20171077,規格:90mg*14片),阿司匹林負荷量為300mg,術后維持量為每日100mg,替格瑞洛負荷量為180mg,術后維持量為每日90mg。血管造影機為島津800毫安以上數字減影血管造影X線機,導管室準備完畢后,對患者行全身麻醉,取右側橈動脈為手術入路,在導絲的引導下行冠脈造影術觀察血管病變情況,對罪犯病變處行支架植入和球囊擴張,以病變處血管殘余狹窄直徑低于20%、TIMI血流為3級作為手術成功標準。通過電話、微信、門診復查等方式對患者出院后進行為期半年的隨訪,隨訪內容包括心臟彩超指標、不良心血管事件以及其他不良反應等。
1.3觀察指標 對比分析兩組發病情況及冠脈造影結果,再灌注失敗者不再納入隨訪人群。所有患者分別于入院后24h內和出院半年后門診復查時行心臟彩超(philips-IU22全數字化彩色多普勒超聲診斷儀),記錄并對比兩組左心室舒張末直徑(LVDD)和采用二維Simpson雙平面法測定左心室射血分數(LVEF),檢測并對比兩組患者血清中肌酸激酶同工酶(CK-MB)、乳酸脫氫酶(LDH)、肌鈣蛋白I(cTnI)心肌酶指標含量。對比兩組住院和隨訪期間包括心律失常、再次心肌梗死、心源性死亡等在內的不良心血管事件和包括肝功能受損、腎功能受損、消化道出血等在內的不良反應發生情況。
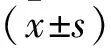
2 結果
2.1兩組一般資料比較 如表1所示,兩組性別、年齡、發病時間、病史等一般資料比較無統計學意義(P>0.05)。

表1 兩組一般資料比較
2.2兩組發病情況及冠脈造影結果對比 如表2所示,兩組病變區域、復流情況、成功再灌注例數、支架植入數量均無統計學意義(P>0.05)。

表2 兩組發病情況及冠脈造影結果對比
2.3兩組治療前后心臟彩超結果對比 如表3所示,兩組患者出院后半年LVDD均低于治療前(P<0.05),LVEF均高于治療前(P<0.05);出院后半年直接介入組LVDD低于擇期介入組(P<0.05),出院后半年直接介入組LVEF高于擇期介入組(P<0.05),差異有統計學意義。
2.4兩組治療前后心肌酶指標含量對比 如表4所示,治療前兩組CK-MB、LDH、cTnI比較無統計學意義(P>0.05);治療后,兩組CK-MB、LDH、cTnI均降低(P<0.05),且直接介入組明顯低于擇期介入組(P<0.05),差異有統計學意義。
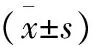
表3 兩組治療前后心臟彩超結果對比
2.5兩組不良心血管事件和不良反應發生情況對比 如表5所示,直接介入組心律失常和再次心肌梗死發生情況低于擇期介入組(P<0.05),兩組心源性死亡發生情況無統計學意義(P>0.05),兩組肝功能受損、腎功能受損、消化道出血等不良反應發生情況無統計學意義(P>0.05)。
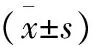
表4 兩組治療前后心肌酶指標含量對比

表5 兩組不良心血管事件和不良反應發生情況對比(例,%)
3 討論
急性ST段抬高型心肌梗死是冠狀動脈粥樣硬化性心臟病中一類較危急的心臟病,是由于冠狀動脈內的不穩定斑塊在高血壓等因素的作用下破裂、糜爛,在血小板的作用下凝聚成血栓堵塞冠狀動脈血管,血管內血流量下降、氧含量下降,最終導致心肌細胞缺血壞死,嚴重影響患者的健康和預后。流行病學資料[2]顯示,心血管疾病居我國居民死因首位,每年新發心肌梗死患者約50萬人,且死亡率仍持續升高,而發病危險因素80%與高血壓、吸煙史、糖尿病、高膽固醇血癥有關。
目前治療急性ST段抬高型心肌梗死主要采取經皮冠狀動脈介入治療術,根據患者行PCI術的不同時間窗擇期分為急診直接介入和擇期介入,患者從發病至進入導管室接受PCI介入治療期間需經多個環節,包括家屬發現患者發病后撥打120、救護車運送患者進入急診室以及急診室與導管室之間的協調過程等,任一環節都有可能導致患者就醫延遲。例如部分患者家屬缺乏對本病的認識或重視程度較輕導致送醫延遲,患者發病地點較為偏遠、前往具備PCI能力的醫院途中耗時較久[3],遇到心血管疾病高發的秋冬季節,規模較小的醫院因導管室或醫護力量有限而無法立刻安排多位患者同時行介入治療[4-5],以及患者送醫時血管血流動力學不穩定、梗死區域的瘢痕組織尚未完全形成,立即進行介入治療易引起血栓形成或心臟破裂等并發癥,故患者送醫后是否能夠立即進行急診直接介入治療存在一定的局限性,而介入治療的時機也對療效存在一定的影響。
根據研究[6-7],及時就診的急性ST段抬高型心肌梗死患者接受介入治療后IRA再通率更高,同時還可有效避免因心肌細胞缺血時間過久引起的一系列并發癥,促進患者較早出院并恢復正常生活。此外,一系列長期隨訪研究[8]證實,急診直接介入治療還可有效避免心源性死亡、充血性心力衰竭以及再次心肌梗死等不良心血管事件,及時的介入治療可有效保護患者心肌細胞,有利于患者的遠期療效。盡管受客觀因素所限的部分患者需擇期進行介入治療,然而隨著臨床醫學的發展以及介入診療技術的成熟,抗血小板藥物以及藥物洗脫支架等設備的應用,此類患者也可得到有效救治,但患者心功能、遠期心血管事件發生率可能存在一定的差異[9-10]。本次研究結果表明,兩組病變區域、復流情況、再灌注成功率以及支架植入數量無統計學意義,說明急診直接介入治療和擇期介入治療對患者的手術成功率影響較小。出院后半年直接介入組LVDD低于擇期介入組,直接介入組LVEF高于擇期介入組,說明急診直接介入治療可有效改善患者心功能,增強心肌供血能力。心肌酶譜是常用的診斷心肌梗塞的檢測方式,患者發生急性心肌梗死或行心臟手術后血清CK-MB、LDH以及cTnI含量會急性升高,且敏感性較好,可提示心肌損傷程度,治療后,兩組CK-MB、LDH、cTnI均降低且直接介入組明顯低于擇期介入組,說明急診直接介入可有效緩解患者行PCI術后由于支架釋放損傷外周血循環內皮細胞等原因引起的心肌炎癥,避免不良心血管事件。直接介入組心律失常和再次心肌梗死發生情況低于擇期介入組,說明急診直接介入治療可改善患者預后,減少復發,避免不良心血管事件。根據研究[11]顯示,對急性心肌梗死患者實施早期PCI后通過心臟磁共振、計算機輔助側體積法、延遲成像檢測術以及心臟彩超等檢測手段可證實早期實施PCI可有效縮小梗死心肌,增強室壁運動,改善左心室功能。
綜上所述,急診直接介入治療對急性ST段抬高型心肌梗死患者可有效改善患者心功能,且心律失常以及再次心肌梗死等不良心血管發生率較低。

