尿激酶原對急性心肌梗死病人PCI術后血清和肽素、缺血修飾白蛋白表達的影響
岳修宇,李新峰,胡延崇,張 領
急性心肌梗死傳統治療方式主要是在時間窗內行緊急藥物靜脈溶栓[1],這種治療方法用于急性心肌梗死病人療效明顯。但是靜脈溶栓治療對時間窗要求較為嚴格,出血等并發癥較多,血管再通率較低[2]。經皮冠狀動脈介入治療(percutaneous coronary intervention,PCI)能夠以器械機械方式將閉塞血管直接開通使其恢復心肌灌注,是當前臨床治療急性心肌梗死最有效的手段[3],但是PCI術中、術后抗凝治療一直是臨床研究的重點[4]。比伐盧定為新型凝血酶直接抑制劑,廣泛應用于PCI手術病人[5],但是療效仍有待提高。尿激酶原為特異性纖維酶原激活劑,能夠對纖維酶原進行選擇性激活,但不影響機體凝血系統[6]。故本研究旨在探討尿激酶原治療對急性心肌梗死病人PCI術后血清和肽素、缺血修飾白蛋白(ischemia modified albumin,IMA)表達的影響。現報道如下。
1 資料與方法
1.1 臨床資料 選取2017年1月—2019年12月在我院行PCI術的急性心肌梗死病人130例,按照入院順序分為聯合組與對照組,每組65例。對照組,男38例,女27例;年齡55~72(66.72±3.41)歲;梗死部位:前壁、前間壁44例,下壁、復合壁21例;體質指數(BMI)為19.56~28.32(26.54±1.23)kg/m2。聯合組,男37例,女28例;年齡54~75(67.21±3.43)歲;梗死部位:前壁、前間壁42例,下壁、復合壁23例;BMI為19.78~27.25(26.78±1.25)kg/m2。兩組年齡、性別、梗死部位等臨床資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 納入與排除標準 納入標準:①經實驗室檢查及影像學檢查符合《急性ST段抬高型心肌梗死診斷和治療指南》[7]中急性心肌梗死相關診斷標準;②心功能分級Ⅰ~Ⅲ級;③病變血管呈高血栓負荷狀態;④病人發病至入院時間不足12 h。排除標準:①存在肝功能嚴重異常、活動性出血、嚴重活動性感染或其他系統疾病,有血小板減少病史;②有抗凝禁忌證;③急性心肌梗死發病時間>12 h。
1.3 治療方法 病人在行冠狀動脈造影前均給予180 mg替格瑞洛、300 mg阿司匹林口服,以抗血小板凝集。常規采用右股動脈或右橈動脈入路進行手術,冠狀動脈造影時采集連續3個或4個心動周期,可依據血流速度不同適量延長。對照組在行造影術前經外周靜脈注射比伐盧定0.75 mg/(kg·h),再以1.75 mg/(kg·h)速度靜脈泵入比伐盧定至少維持至手術結束。聯合組在對照組基礎上將20 mg尿激酶原溶于生理鹽水10 mL,并將其推入冠狀動脈內靶部位,在5 min內緩慢推注,再給予PCI治療。行PCI術時依據狹窄程度決定是否行球囊預擴張,再依據血管直徑選擇適合支架置入,最終依據貼壁情況及支架擴張情況選擇是否行球囊后擴張。介入完成后行多體位造影觀察血管血流灌注情況及剩余狹窄程度,術后均給予100 mg/d阿司匹林、90 mg/d替格瑞洛以及β受體阻滯劑、血管緊張素轉換酶抑制劑等常規用藥。
1.4 觀察指標 ①心功能。治療前后行心臟彩超檢查左心室收縮末期內徑(left ventricular end systolic diameter,LVESD)、左室射血分數(left ventricular ejection fractions,LVEF)、左心室舒張末期內徑(left ventricular end-diastolic dimension,LVEDD)等心功能指標[8]。②心肌梗死溶栓試驗(thrombolysis in myocardial infarction,TIMI)血流分級、TIMI血流幀數計數(TIMI frame count,TFC)[9]。TIMI血流分級,3級:閉塞病變血管與相鄰的非閉塞血管相比,在3個周期內能夠正常灌注、充盈、排空;2級:造影劑能夠使整個病變閉塞血管充盈,但是與相鄰的非閉塞血管相比,排空及灌注速度慢;1級:造影劑能夠通過閉塞病變血管,但是不能將閉塞遠端血管充盈;0級:造影劑不能通過閉塞病變血管,且閉塞血管的遠端無顯影。TIMI血流幀數計數(CTFC)為從病變血管處完全顯影到末梢顯影的造影劑需要的顯影幀數。左前降支較右冠狀動脈、左回旋支長,冠狀動脈長度能夠影響TFC值,因此,將左前降支的TFC值除以1.7即為校正的CTFC。③血清和肽素、IMA水平、肌鈣蛋白I(cTnI)、氨基末端腦鈉尿肽前體(NT-proBNP)水平。治療前后抽取3 mL靜脈血,3 000 r/min離心分離血清,使用酶聯免疫吸附法檢測和肽素水平,使用白蛋白-鈷結合試驗測定IMA水平,以全自動生化檢測儀(羅氏MODULARP800)檢測cTnI、NT-proBNP水平[10-12],試劑盒均購自上海威奧生物科技有限公司。④血小板最大凝聚率。分別于治療前后抽取空腹血檢測血小板最大凝聚率[13]。⑤不良心血管事件發生情況,包括惡性心律失常、再發心肌梗死、心源性死亡、充血性心力衰竭等。

2 結 果
2.1 兩組心功能指標比較 治療后,兩組LVESD、LVEDD均較治療前明顯降低,且聯合組明顯低于對照組(P<0.05);兩組LVEF均較治療前明顯升高,且聯合組明顯高于對照組(P<0.05)。詳見表1。
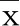
表1 兩組心功能指標比較(±s)
2.2 兩組TIMI血流分級、CTFC比較 治療后,聯合組TIMI血流分級≤2級病人比例及CTFC均明顯低于對照組(P<0.05)。詳見表2。

表2 兩組治療后TIMI血流分級、CTFC比較
2.3 兩組血清和肽素、IMA、cTnI、NT-proBNP水平比較 治療后,兩組血清和肽素、cTnI、NT-proBNP水平均較治療前明顯降低(P<0.05),且聯合組明顯低于對照組(P<0.05);兩組IMA水平均較治療前明顯升高,且聯合組明顯高于對照組(P<0.05)。詳見表3。
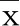
表3 兩組血清和肽素、IMA、cTnI、NT-proBNP水平比較(±s)
2.4 兩組血小板最大凝聚率比較 治療后,兩組血小板最大凝聚率均較治療前明顯降低,且聯合組明顯低于對照組(P<0.05)。詳見表4。
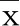
表4 兩組血小板最大凝聚率比較(±s) 單位:%
2.5 兩組不良心血管事件發生情況比較 治療后,聯合組惡性心律失常、再發心肌梗死、心源性死亡、充血性心力衰竭等不良心血管事件發生率明顯低于對照組(P<0.05)。詳見表5。

表5 兩組不良心血管事件發生情況比較 單位:例(%)
3 討 論
急性心肌梗死為臨床常見的心血管疾病,主要由冠狀動脈粥樣硬化狹窄引起,情緒激動、長期飲酒、吸煙、便秘以及過勞均可誘發急性心肌梗死。研究表明,超過一半的急性心肌梗死病人會在發病前24~48 h于心前區或胸骨前出現持久而劇烈的壓榨性疼痛[14],及時治療能夠使病人死亡風險降低。目前,急性心肌梗死治療最重要的是盡早將梗死相關動脈開通,與藥物溶栓相比,PCI能夠將閉塞血管直接開通,使心肌恢復供血,故目前PCI已成為急性心肌梗死的首選治療方式。但是臨床治療時,PCI受多種因素影響,其中,術中、術后抗凝對急性心肌梗死病人的治療有重要作用。比伐盧定能夠直接抑制凝血酶活性,為水蛭素衍生物,廣泛應用于預防PCI出血[15]。尿激酶原為纖維酶原激活劑,應用于急性心肌梗死溶栓治療效果明顯,過敏、出血及其他不良反應發生率較低,安全有效,也是指南推薦使用的溶栓藥物。LVESD、LVEDD、LVEF為評估心功能的常用指標,LVESD、LVEDD升高,LVEF降低提示心功能下降;TIMI血流分級、CTFC為評估急性心肌梗死病人灌注速度與程度的指標,有研究表明,TIMI血流分級降低、CTFC升高病人病死率高[16]。本研究結果顯示,治療后,兩組LVESD、LVEDD均較治療前明顯降低,且聯合組明顯低于對照組;兩組LVEF均較治療前明顯升高,且聯合組明顯高于對照組;聯合組TIMI血流分級≤2級病人比例、CTFC明顯低于對照組。提示尿激酶原能夠有效改善病人心功能,降低病死率。推測尿激酶原通過激活纖維酶原提高溶栓效果,改善心肌灌注程度,進而改善病人心功能,降低病死率。
cTnI、NT-proBNP為評估心肌損傷的常用指標,在臨床診療中在疾病類型確診、預后評估方面起重要作用,其水平升高提示心功能受損。研究發現,IMA與和肽素在心肌梗死的診療過程中也發揮重要作用[17],和肽素能夠保證生物效應的穩定,心肌缺血時其水平明顯升高,參與心肌缺血的發生及發展過程。IMA在心肌缺血時由人血白蛋白產生,在心肌損傷時迅速升高,能夠幫助病人在心肌出現不可逆損傷前采取干預措施,以改善心肌缺氧、缺血狀態。血小板最大凝集率能夠反映血小板凝集功能,其水平升高表明血小板凝集功能增加,常見于心肌梗死、血栓等疾病。本研究結果顯示,治療后,兩組血清和肽素、NT-proBNP、cTnI水平、血小板最大凝聚率均較治療前明顯降低,且聯合組明顯低于對照組;兩組IMA水平均較治療前明顯升高,且聯合組明顯高于對照組。提示尿激酶原可能通過改善心肌缺氧、缺血情況,減輕心肌損傷,保護心功能,同時改善凝血功能。本研究還發現,治療后,聯合組惡性心律失常、再發心肌梗死、心源性死亡、充血性心力衰竭等不良心血管事件發生率明顯低于對照組。提示尿激酶原能夠有效降低心肌梗死病人不良心血管事件發生率。
綜上所述,尿激酶原用于治療急性心肌梗死行PCI術病人能夠有效降低和肽素水平,增加IMA水平,提高心功能及心肌灌注量,改善凝血功能,減少不良心血管事件發生情況。

