超聲斑點追蹤成像技術評估老年主動脈瓣狹窄病人左心房功能的臨床價值
孫喜文,劉光強,韋國雄,何 斌
主動脈瓣狹窄屬于臨床患病人數較多的心臟瓣膜性疾病[1],以老年人群較多見,對于輕度病人而言,早期無明顯癥狀,預后較好,但隨著病人年齡增加,其病死率可呈現升高趨勢[2],并可能導致肺循環障礙,引發肺水腫等,故需盡早對老年主動脈瓣狹窄病人施行有效診斷和治療。目前心臟磁共振被認為是診斷左心室功能的金標準,但上述檢查耗時較長,檢查費用較昂貴,且圖像后處理技術較復雜,存在一定局限性[3],因此,目前常傾向選擇超聲心動圖檢查心臟功能,但由于早期主動脈瓣狹窄病人左心房功能變化不顯著,對其開展常規二維超聲心動圖的準確性不高[4-5],較易出現漏診、誤診等現象,故有必要選擇其他超聲檢查方式。超聲斑點追蹤成像(speckle tracking imaging,STI)屬于近年來發展的新技術,主要是通過時、空圖像處理技術重建心肌組織的實時運動與變形[6-7],有助于醫師定量分析心肌整體與局部的力學運動,從而有助于評估左心房功能。本研究對36例老年主動脈瓣狹窄病人及36名健康體檢者施行超聲斑點追蹤成像檢查,旨在探討超聲斑點追蹤成像評估老年主動脈瓣狹窄病人左心房功能的臨床價值。現報道如下。
1 資料與方法
1.1 臨床資料 經醫學倫理委員會批準后施行研究。選取2018年3月—2020年3月我院36例老年主動脈瓣狹窄病人(觀察組)及36名健康體檢者(對照組)為研究對象。 觀察組,年齡62~79(65.32±0.45)歲;男20例,女16例;心率65~89(72.32±9.45)次/min;致病原因:風濕性心臟病22例,退行性病變9例,先天性主動脈瓣畸形5例;輕中度主動脈瓣狹窄25例,重度主動脈瓣狹窄11例。對照組,年齡61~79(65.30±0.39)歲;男19名,女17名;心率64~88(70.89±8.98)次/min。兩組臨床資料比較差異無統計學意義(P>0.05)。詳見表1。納入標準:①觀察組病人經手術或影像學檢查確診為主動脈瓣狹窄,對照組經各種檢查排除各種心臟疾病;②年齡60~80歲;③簽署知情同意者書。排除標準:①存在超聲斑點追蹤成像檢查禁忌證;②合并嚴重肝、腎功能損害、高血壓、糖尿病;③有心臟病手術史;④合并精神障礙。
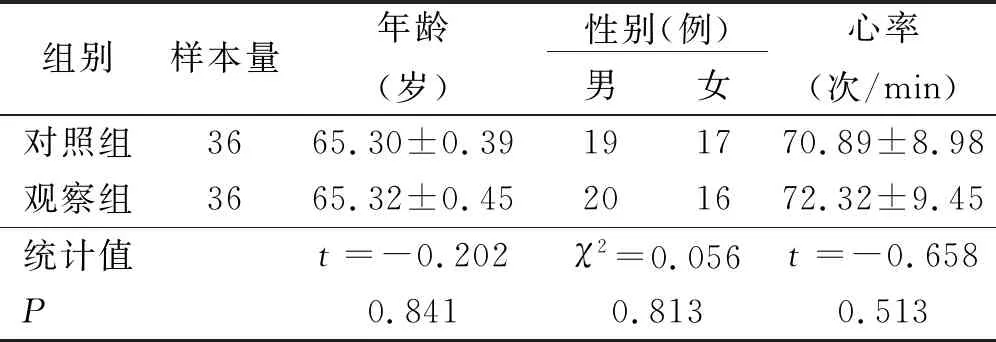
表1 兩組臨床資料比較
1.2 方法 對老年主動脈瓣狹窄病人及健康體檢者行超聲斑點追蹤成像檢查,操作如下:使用IE33彩色多普勒超聲診斷儀(美國飛利浦公司生產,帶有Q-LAB6.0圖像分析工作站)進行檢查,探頭頻率設為1~5 MHz,探頭為S5-1,指導受檢者取左側臥位,待其呼吸平緩后,連接心電圖,測量心率,然后選取心尖四腔、五腔及主動脈短軸切面,以測量主動脈瓣口面積(Aa)、二尖瓣舒張早期血流速度峰值與晚期血流速度峰值的比值(E/A)、主動脈瓣口血流峰速(Av)、左心室射血分數(LVEF)、左心房收縮末期容積(LAVS)、左心房P容積(心電圖P波起始心房開始收縮時的左房容積,LAVP)、左心房舒張末期容積(LAVD)、左心房主動射血分數[LAAEF,LAAEF=(LAVP-LAVS)/LAVP] 、左心房被動射血分數[LAPEF,LAPEF=(LAVD-LAVP)/LAVD]。然后分析左心房各壁長軸各節段應變及應變率(使用超聲斑點追蹤成像技術),采集并儲存3~5個心動周期的心尖兩腔、四腔及左心室長軸動態圖像,啟動Q-LAB分析軟件,于左心房前壁、下壁、側壁及后壁分別放置取樣點,以獲得各壁各點心肌應變率曲線,最后測量左心室舒張早期左心房峰值變形率(SRe)、左心室收縮期左心房峰值變形率(SRs)、左心室舒張晚期左心房峰值變形率(SRa)。
1.3 觀察指標 對比兩組檢查結果,包括二維常規超聲參數、左心房容積、左心房射血分數及超聲斑點追蹤成像技術測值。
1.4 統計學處理 使用SPSS 21.0統計軟件進行數據分析。定性資料采用χ2檢驗,定量資料采用t檢驗。以P<0.05為差異有統計學意義。
2 結 果
2.1 兩組二維常規超聲參數比較 觀察組Aa、E/A、LVEF均較對照組降低,Av較對照組升高,差異均有統計學意義(P<0.05)。詳見表2。
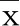
表2 兩組二維常規超聲參數比較(±s)
2.2 兩組左心房容積比較 兩組LAVS、LAVP、LAVD比較差異均無統計學意義(P>0.05)。詳見表3。
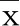
表3 兩組左心房容積比較(±s) 單位:mL
2.3 兩組左心房射血分數比較 觀察組LAAEF較對照組降低(P<0.05),但兩組LAPEF比較差異無統計學意義(P>0.05)。詳見表4。
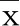
表4 兩組左心房射血分數比較(±s) 單位:%
2.4 兩組超聲斑點追蹤成像技術測值比較 觀察組SRe、SRs、SRa均較對照組降低(P<0.05)。詳見表5。
表5 兩組超聲斑點追蹤成像技術測值比較(±s)
3 討 論
主動脈瓣狹窄屬于臨床心血管內科常見病,主要是由于先天性主動脈瓣結構異常、風濕熱的后遺癥、老年性主動脈瓣鈣化所致[8],早期癥狀不顯著,但在代償期,病人可表現為呼吸困難、心絞痛、眩暈等癥狀,嚴重者甚至突然死亡,為降低病人病死率及改善預后,需盡早給予有效診斷和救治。
超聲心動圖是目前評估心臟功能的常用方法,而超聲斑點追蹤成像技術為近年發展起來的超聲成像技術,能有效測量心肌運動變形情況,其工作原理主要是通過分析軟件自動追蹤感興趣區域心肌組織在每個心動周期中的運動軌跡,并對該區域內心肌變形進行計算,以此獲得多種心肌力學參數[9],如旋轉角度、運動速度、應變及應變率等,對定量評估局部和整體心肌組織功能具有較好的效果,且上述超聲成像技術和組織頻移無關,在檢查過程中不易受到周圍心肌組織及心臟擺動的影響[10],對聲束角度無要求,加上應變處理軟件能自動優化信噪比及定量應變測量,從而便于獲得較真實、準確的心臟運動情況,目前上述超聲成像技術已被廣泛用于心臟功能評估中,如李爽等[11]研究詳細分析了二維超聲斑點追蹤成像技術的診斷價值,通過對比常規超聲和二維超聲斑點追蹤成像檢查結果,認為使用二維超聲斑點追蹤成像檢查評估左室心功能的準確度更高,且能獲取更加全面的信息,對醫師分析病情具有重要價值。邢宇等[12]研究顯示心臟磁共振成像及二維超聲斑點追蹤成像對評估病人右室功能均具有較好的效果,且二維超聲斑點追蹤成像能更好地評估整體右室功能。
為探究超聲斑點追蹤成像技術診斷老年主動脈瓣狹窄病人左心房功能的價值,本研究對老年主動脈瓣狹窄病人及健康體檢者均行超聲斑點追蹤成像檢查,結果顯示,觀察組Aa、E/A、LVEF較對照組降低,但Av較對照組升高,提示相比于健康體檢者,老年主動脈瓣狹窄病人的左心室收縮及舒張功能存在不同程度降低,易導致左心室整體功能受損。兩組LAVS、LAVP、LAVD、LAPEF比較差異無統計學意義(P>0.05),但觀察組LAAEF、SRe、SRs、SRa均較對照組降低,提示相比健康體檢者,老年主動脈瓣狹窄病人左心房管道、助力泵及儲存器功能存在不同程度下降,亦說明使用超聲斑點追蹤成像技術有助于盡早評估病人左心房功能,對預測肺循環障礙及肺水腫發生具有較高的作用。季拓等[13]研究分析了超聲斑點追蹤成像技術的診斷價值,結果顯示,主動脈瓣狹窄組較健康組Aa降低,Av升高,E/A、LVEF、LAAEF降低,且SRe、SRs、SRa均較健康組降低,結果與本研究類似。說明使用超聲斑點追蹤成像技術測量主動脈瓣狹窄病人左心房功能具有較好的效果,有助于盡早發現左心房功能受損,對改善病人預后具有積極作用。
雖然超聲斑點追蹤成像技術在評估左心房功能方面具有較高的準確性,且具有無創、對聲束角度無要求等優勢,但本研究選用的為二維超聲斑點追蹤成像技術依然存在一定局限性,主要是由于二維超聲斑點追蹤成像技術只能追蹤斑點在平面內的運動[14-15],而心臟運動屬于三維空間上的復雜運動,因此,導致在心肌運動過程中會有部分斑點移出平面外,使追蹤無法完成,雖然提高幀頻可減少斑點移出,但易導致空間分辨力降低,進而影響圖像質量,而為能準確反映局部心肌瞬時運動信號,需要高幀頻且有清晰內外膜的二維圖像,此外,二維超聲斑點追蹤成像技術不能實時分析,常需脫機分析所存圖像。隨著近些年醫學技術不斷改進,三維超聲斑點追蹤成像技術應運而生,其能有效彌補二維超聲斑點追蹤成像技術的缺陷,準確反映心臟在三維空間中的運動信息,從而更能真實反映心肌運動情況[16-18]。但無論是二維超聲斑點追蹤成像技術還是三維超聲斑點追蹤成像技術,其在可重復性方面依然有待進一步提高,此外,上述檢查結果缺乏標準化,可能因為不同設備的差異性及分析軟件的升級影響參考值,故還需努力完善[19-20]。
綜上所述,超聲斑點追蹤成像技術對早期評估老年主動脈瓣狹窄病人左心房功能受損具有較好的價值,有助于早期預測肺循環障礙及肺水腫的發生。

