調脂治療后非高密度脂蛋白膽固醇、載脂蛋白B水平與冠心病預后的關系
劉凌華 余仟 金濤 楊小樂 吳劍超




【摘要】 目的:分析調脂治療后非高密度脂蛋白膽固醇(non-high-density lipoprotein cholesterol,non-HDL-C)、載脂蛋白B(apolipoprotein B,ApoB)水平與冠心病(coronary atherosclerotic heart disease,CHD)預后的關系。方法:選取2018年4月-2019年4月韶關市第三人民醫院診治的200例CHD患者進行研究。所有患者均接受調脂治療12個月,并隨訪12個月,根據12個月內是否發生主要不良心血管事件(major adverse cardiovascular events,MACE)將患者分為MACE組(n=72)和對照組(n=128),比較兩組患者治療1、3、6、9、12個月時的non-HDL-C、ApoB水平變化,同時比較隨訪期間non-HDL-C水平>2.6 mmol/L和ApoB>1 g/L的例數占比,并且采用logistic多元回歸模型分析non-HDL-C、ApoB水平與MACE的關系。結果:non-HDL-C和ApoB組間、時間點比較,差異均有統計學意義(P<0.05);MACE組治療前的non-HDL-C和ApoB水平與對照組比較,差異均無統計學意義(P>0.05);MACE組治療后各時間點的non-HDL-C和ApoB水平均高于對照組(P<0.05);且治療1、3、6、9、12個月,MACE組和對照組的non-HDL-C、ApoB水平均呈下降趨勢(P<0.05)。隨訪期間內,MACE組中non-HDL-C>2.6 mmol/L和ApoB>1 g/L的患者比例均高于對照組(P<0.05)。單因素分析結果顯示,MACE組和對照組患者調脂治療12個月后non-HDL-C、ApoB水平比較,差異均有統計學意義(P<0.05);兩組的性別、年齡、吸煙酗酒史、糖尿病史、高血壓史、體重指數比較,差異均無統計學意義(P>0.05)。多因素logistic回歸分析結果顯示,調脂治療12個月后non-HDL-C、ApoB水平是影響CHD患者發生MACE的獨立危險因素(P<0.05)。結論:調脂治療后non-HDL-C和ApoB水平與CHD患者的預后密切相關。
【關鍵詞】 非高密度膽固醇 載脂蛋白B 冠心病
Relationship between Non-high Density Cholesterol and Apolipoprotein B Levels and Prognosis of Coronary Heart Disease after Lipid-regulation Therapy/LIU Linghua, YU Qian, JIN Tao, YANG Xiaole, WU Jianchao. //Medical Innovation of China, 2022, 19(07): -167
[Abstract] Objective: To analyze the relationship between the levels of non-high-density lipoprotein cholesterol (non-HDL-C), apolipoprotein B (ApoB) and the prognosis of coronary heart disease (CHD). Method: A total of 200 CHD patients treated in Shaoguan Third People’s Hospital from April 2018 to April 2019 were selected for this study. All patients received lipid-modulation treatment for 12 months and were followed up for 12 months. According to whether major adverse cardiovascular events (MACE) occurred within 12 months, patients were divided into MACE group (n=72) and control group (n=128). The levels of non-HDL-C and ApoB were compared between the two groups at 1, 3, 6, 9 and 12 months after treatment, and the proportion of cases with non-HDL-C level >2.6 mmol/L and ApoB >1 g/L during follow-up were compared, logistic multiple regression model was used to analyze the relationship between non-HDL-C, ApoB levels and MACE. Result: There were significant differences between non-HDL-C and apoB at groups and time points (P<0.05); there were no significant differences in the levels of non-HDL-C and ApoB between MACE group and control group before treatment (P>0.05); the levels of non-HDL-C and ApoB in MACE group were higher than those in control group at all time points after treatment (P<0.05); the levels of non-HDL-C and ApoB in MACE group and control group decreased after 1, 3, 6, 9 and 12 months of treatment (P<0.05). During the follow-up period, the proportions of patients with non-HDL-C >2.6 mmol/L and ApoB >1 g/L in MACE group were higher than those in control group (P<0.05). Univariate analysis showed that there were significant differences in the levels of non-HDL-C and ApoB between MACE group and control group after lipid-lowering treatment for 12 months (P<0.05); there were no significant differences in gender, age, smoking, drinking history, diabetes history, hypertension history and body mass index between the two groups (P>0.05). Multivariate logistic regression analysis showed that the levels of non-HDL-C and ApoB were independent risk factors for MACE in patients with CHD after 12 months of lipid-lowering treatment (P<0.05). Conclusion: The levels of non-HDL-C and ApoB are closely related to the prognosis of CHD patients after lipid-adjusting treatment.
[Key words] Non-high-density cholesterol Apolipoprotein B Coronary heart disease
First-author’s address: Shaoguan Third People’s Hospital, Shaoguan 512122, China
doi:10.3969/j.issn.1674-4985.2022.07.039
冠心病(coronary atherosclerotic heart disease,CHD)是指冠狀動脈粥樣硬化管腔狹窄或阻塞導致心肌缺血、缺氧的心臟病[1]。CHD的發病機制主要以心血管細胞內皮損傷、平滑肌細胞增生、凝血功能增強及纖溶系統紊亂、脂質的聚集、纖維粥樣斑塊的形成等環節構成[2]。血脂異常是以動脈粥樣硬化為病理基礎的CHD患者的重要危險因素[3]。調脂治療是臨床治療CHD患者的常用方法[4],通過使用他汀類藥物降低低密度脂蛋白膽固醇(low density lipoprotein cholesterol,LDL-C)的水平來改善CHD患者血脂異常的情況[5],從而減輕患者的臨床癥狀、延緩病情發展、降低主要不良心血管事件(major adverse cardiovascular events,MACE)的發生率。非高密度脂蛋白膽固醇(non-high-density lipoprotein cholesterol,non-HDL-C)是指總膽固醇(total cholesterol,TC)中除HDL-C以外的膽固醇的之和,可加快動脈粥樣硬化的進程[6-7]。載脂蛋白B(apolipoprotein B,ApoB)是低密度脂蛋白的主要載脂蛋白,可反映LDL-C的水平,而LDL-C的水平與動脈粥樣硬化的形成密切相關[8]。本研究分析了調脂治療后non-HDL-C、ApoB水平與CHD預后的關系。現報道如下。
1 資料與方法
1.1 一般資料 選取2018年4月-2019年4月韶關市第三人民醫院診治的200例CHD患者進行研究,其中男114例,女86例;年齡22~75歲,平均(49.36±5.48)歲。納入標準:(1)符合CHD的診斷標準,并經冠脈造影確診[9];(2)年齡≥22歲。排除標準:(1)合并嚴重肝腎功能損害、嚴重感染性疾病、惡性腫瘤、血液系統性疾病;(2)合并嚴重心臟瓣膜病;(3)合并甲狀腺功能異常;(4)合并其他危及生命的疾病。本研究經本院醫學倫理委員會批準同意,患者或家屬知情同意。
1.2 方法 所有入組患者均由主治醫師根據個體情況制定調脂治療方案,以LDL-C<1.8 mmol/L為治療目標,包括服用阿托伐他汀鈣片(生產廠家:浙江海正藥業股份有限公司,批準文號:國藥準字H20213110,規格:20 mg/片),20~80 mg/d,和辛伐他汀片(生產廠家:浙江京新藥業股份有限公司,批準文號:國藥準字H20000009,規格:20 mg/片),20~40 mg/d;服用瑞舒伐他汀鈣片[生產廠家:阿斯利康藥業(中國)有限公司,批準文號:國藥準字J20170008,規格:10 mg/片],10~20 mg/d,和依折麥布片(生產廠家:杭州默沙東制藥有限公司,批準文號:國藥準字J20171023,規格:10 mg/片),10 mg/d。所有患者均在晚上用藥,治療1個月后可逐步調整用藥劑量,持續用藥12個月。患者入組治療后以電話和門診的方式進行隨訪,隨訪時間為4~8周一次,共隨訪12個月,記錄患者隨訪時間內是否發生MACE事件。MACE事件定義為急性冠脈綜合征、缺血性卒中、再次血運重建、心源性死亡。根據12個月內是否發生MACE將患者分為MACE組(n=72)和對照組(n=128)。
1.3 觀察指標 (1)分別抽取兩組患者的空腹靜脈血3 mL,采用全自動生化分析儀(日本東芝,TBA-120)測量TC、高密度脂蛋白膽固醇(high-density lipoprotein cholesterol,HDL-C)、ApoB水平,non-HDL-C水平為TC與HDL-C之差,比較兩組患者治療前以及治療1、3、6、9、12個月時的non-HDL-C、ApoB水平變化;(2)參照文獻[10-11]的研究結果,non-HDL-C的危險水平臨界值為2.6 mmol/L,ApoB的危險水平臨界值為1 g/L,比較兩組患者在隨訪12個月內non-HDL-C水平>2.6 mmol/L和ApoB>1 g/L的例數占比;(3)采用單因素分析比較兩組患者的臨床資料,并對有統計學意義的相關因素采用logistic多元回歸模型分析CHD患者發生MACE的高危因素。
1.4 統計學處理 采用SPSS 21.0軟件對所得數據進行統計分析,計量資料用(x±s)表示,比較采用t檢驗,重復測量數據采用重復測量方差分析;計數資料以率(%)表示,比較采用χ檢驗。采用logistic多元回歸模型進行多因素分析。以P<0.05為差異有統計學意義。
2 結果
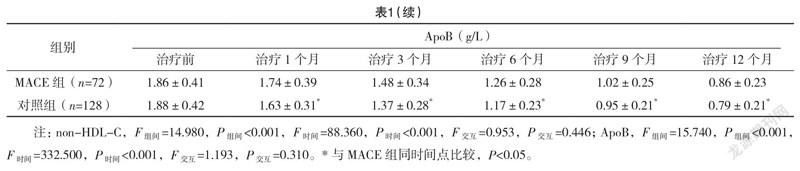
2.1 兩組non-HDL-C、ApoB水平比較 non-HDL-C和ApoB組間、時間點比較,差異均有統計學意義(P<0.05);MACE組治療前的non-HDL-C和ApoB水平與對照組比較,差異均無統計學意義(P>0.05);MACE組治療后各時間點的non-HDL-C和ApoB水平均高于對照組(P<0.05);且治療1、3、6、9、12個月,MACE組和對照組的non-HDL-C、ApoB水平均呈下降趨勢(P<0.05)。見表1。
2.2 兩組隨訪12個月內non-HDL-C水平>2.6 mmol/L和ApoB>1 g/L的患者比例比較 隨訪期間內,MACE組中non-HDL-C水平>2.6 mmol/L和ApoB>1 g/L的患者比例均高于對照組(P<0.05),見表2。
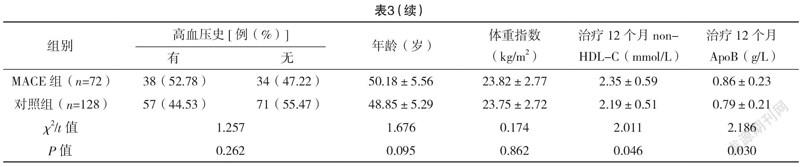
2.3 CHD患者發生MACE的單因素分析 單因素分析結果顯示,MACE組和對照組患者調脂治療12個月后non-HDL-C水平、ApoB水平比較,差異均有統計學意義(P<0.05);兩組的性別、年齡、吸煙酗酒史、糖尿病史、高血壓史、體重指數比較,差異均無統計學意義(P>0.05)。見表3。
2.4 CHD患者發生MACE的多因素logistic回歸分析 多因素logistic回歸分析結果顯示,調脂治療12個月后non-HDL-C、ApoB水平是影響CHD患者發生MACE的獨立危險因素(P<0.05),見表4。
3 討論
近年來,隨著飲食習慣和生活方式的改變,CHD的發病率和死亡率呈明顯上升趨勢,其中40歲以上人群是高發群體[12-13]。MACE的發生會造成CHD患者預后不良,主要為急性冠脈綜合征、缺血性卒中、心力衰竭、心源性死亡等[14]。而血脂異常增加會提高心血管疾病的發生風險,所以降低膽固醇水平可改善患者預后[15]。臨床上CHD常采用的調脂治療均以降低LDL-C為主要治療目標,LDL-C是造成動脈粥樣硬化病變的最主要因素,降低LDL-C水平可減輕MACE的發生風險,在臨床上可用來預測CHD患者的預后情況。non-HDL-C是指脂蛋白中所有可造成動脈粥樣硬化病變的膽固醇,是一種比LDL-C更全面的動脈粥樣硬化顆粒測量指標。已有研究結果表明,non-HDL-C預測心血管疾病的發生的臨床價值較高,且高于LDL-C[16]。ApoB存在于低密度脂蛋白的表面,細胞識別和攝取低密度脂蛋白主要通過識別ApoB實現,其在心血管疾病風險評估方面優于LDL-C和non-HDL-C[17]。本研究探討了調脂治療后CHD患者non-HDL-C、ApoB的水平變化以及non-HDL-C、ApoB與預后的關系。
本研究結果顯示,CHD患者經調脂治療后,non-HDL-C、ApoB水平均逐漸降低,且調脂治療前發生MACE患者的non-HDL-C和ApoB水平與未發生MACE的患者比較無明顯差異,調脂治療后發生MACE患者各時間點的non-HDL-C和ApoB水平均高于未發生MACE的患者,提示調脂治療可降低CHD患者體內的non-HDL-C、ApoB水平,同時non-HDL-C、ApoB水平與MACE的發生密切相關。同時本研究結果顯示,隨訪12個月內,發生MACE的患者中non-HDL-C水平>2.6 mmol/L和ApoB>1 g/L的患者比例高于未發生MACE的患者,提示CHD患者的non-HDL-C水平>2.6 mmol/L或ApoB>1 g/L可能會增加發生MACE的機率。此外,單因素分析結果顯示,MACE組和對照組患者調脂治療12個月后non-HDL-C水平、ApoB水平比較,差異均有統計學意義(P<0.05),多因素logistic回歸分析結果顯示,調脂治療12個月后non-HDL-C、ApoB水平是影響CHD患者發生MACE的獨立危險因素(P<0.05)。究其原因,可能是non-HDL-C包括了所有致動脈粥樣硬化病變的因子,這些因子會被吸附至血管損傷的內膜下,內膜下的因子被氧化修飾后經巨噬細胞吞噬會形成泡沫細胞,non-HDL-C水平過高會導致泡沫細胞形成過多,過多的泡沫細胞聚集融合會形成動脈粥樣硬化斑塊,從而加速動脈粥樣硬化的進程,增加MACE的發生機率;ApoB是中間密度膽固醇、LDL-C、極低密度膽固醇的轉運蛋白,ApoB水平過高時會導致內源性膽固醇轉運過多,過多的膽固醇會積聚在動脈壁上,加快動脈粥樣硬化的進程,提高CHD患者發生MACE的風險。
綜上所述,調脂治療后non-HDL-C和ApoB水平與CHD患者的預后密切相關。但本研究樣本量有限,因此還需要進一步擴大樣本進一步多中心前瞻性研究驗證non-HDL-C和ApoB水平與CHD患者的預后的關系。
參考文獻
[1]林果為,王吉耀,葛均波.《實用內科學》[M].5版.北京:人民衛生出版社,2017:957-958,964.
[2]馬惠莉,馮軍,陳紀林,等.纖維蛋白原與冠心病[J].心血管病學進展,2002,23(6):326-330.
[3]劉于庭,馬歡,尹晗,等.冠心病介入治療患者非高密度脂蛋白膽固醇達標情況與預后的關系研究[J].中國全科醫學,2020,23(19):2435-2440.
[4]陳薇,馬培,張真路,等.冠心病患者經調脂治療后血清小而密低密度脂蛋白膽固醇水平的變化[J].中國動脈硬化雜志,2018,26(6):600-604.
[5]林潤杰,魏錦坤,周麗紅.冠心病患者血清循環PCSK9水平與脂代謝和頸動脈粥樣硬化的關系分析[J].中國循證心血管醫學雜志,2019,11(6):684-687.
[6]金雷,王曉宇,陳忠銳.冠心病患者血清non-HDL-C、動脈粥樣硬化指數與冠狀動脈狹窄程度的關系研究[J].中國循證心血管醫學雜志,2019,11(2):175-177,183.
[7]常程,潘一龍,李曉東.非高密度脂蛋白膽固醇水平與青年冠心病的相關性[J].中國循證心血管醫學雜志,2018,10(8):952-956.
[8]唐仁強,張肅川,肖勇強.糖尿病合并冠心病患者血脂水平及載脂蛋白B/載脂蛋白A1比值與患者預后相關性分析[J].實用醫院臨床雜志,2019,16(5):242-244.
[9]葛均波,徐永健,王辰.內科學[M].9版.北京:人民衛生出版社,2018:115-118.
[10] MACH F,BAIGENT C,CATAPANO A L,et al.2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk[J].Eur Heart J,2020,41(1):111-188.
[11]莊一義.載脂蛋白A1和B的參考值及臨床意義[J].中國動脈硬化雜志,2006,14(3):263-266.
[12]盧群,霍建華,韓克,等.中國漢族人群高密度脂蛋白水平和功能與冠心病發生和預后的關系研究[J].中國分子心臟病學雜志,2020,20(3):3387-3393.
[13] JANG H Y,SONG Y K,KIM J H,et al.Impact of depression on change in coronary heart disease risk status: the Korean Genome and Epidemiology Study (KoGES)[J].Ther Clin Risk Manag,2018,14:121-128.
[14] CLEMMENSEN T S,KOEFOED-NIELSEN P,JENSEN L A,
et al.Donor-specific antibodies are associated with micro- and macrovascular coronary disease, restrictive myocardial damage, and poor outcome in heart-transplanted patients[J].Clin Transplant,2017,31(9):1234-1238.
[15] NAVARESE E P,ROBINSON J G,KOWALEWSKI M,et al.
Association Between Baseline LDL-C Level and Total and Cardiovascular Mortality After LDL-C Lowering: A Systematic Review and Meta-analysis[J].JAMA,2018,319(15):1566-1579.
[16] ABDULLAH S M,DEFINA L F,LEONARD D,et al.Long-Term Association of Low-Density Lipoprotein Cholesterol With Cardiovascular Mortality in Individuals at Low 10-Year Risk of Atherosclerotic Cardiovascular Disease[J].Circulation,2018,138(21):2315-2325.
[17]王曉旭,徐丹.apoB/apoA1比值與冠心病患者冠脈病變及預后相關性的研究[J].重慶醫科大學學報,2018,43(8):1041-1046.
(收稿日期:2021-07-07) (本文編輯:姬思雨)

