溫暢祛痛湯治療寒凝氣滯血瘀型原發性痛經的臨床觀察
魏翠平
(山東省聊城市萃縣中醫醫院,山東 聊城 252400)
原發性痛經指生殖器官無器質性病變的痛經,多發于青春期女性,且通常是由內分泌功能失調導致,嚴重影響患者的日常生活和學習[1]。目前,臨床治療原發性痛經多采用非甾體抗炎藥,但該類藥物僅能短暫緩解疼痛,不能根治,且若患者長期服用易出現胃腸道損傷等不良反應[2]。中醫認為,原發性痛經多由于機體寒濕凝結,氣滯血瘀,濕熱下注,致氣血運行阻滯,沖任不暢,血滯胞宮,不痛則痛;臨床多表現為腹正中或兩側疼痛、經量少、色紫暗,伴便溏、畏寒肢冷等癥狀,故以理氣化瘀、散寒除濕、行氣止痛為主要治療原則。溫暢祛痛湯具有調經化瘀、理氣止痛、溫經散寒功效。本研究分析溫暢祛痛湯治療寒凝氣滯血瘀型原發性痛經的療效,現報道如下。
1 臨床資料
1.1 一般資料 選取2019年1月至2020年1月聊城市萃縣中醫醫院婦科收治的寒凝氣滯血瘀型原發性痛經患者96例為研究對象,按隨機數字表法分為對照組和觀察組,每組48例。對照組年齡18~30歲,平均(25.15±2.47)歲;病程最短4個月,最長7年,平均(3.45±1.27)年;就診前疼痛持續時間1~4 h,平均(2.18±0.62)h。觀察組年齡18~29歲,平均(24.34±2.38)歲;病程最短5個月,最長6年,平均(3.21±1.17)年;就診前疼痛持續時間1~5 h,平均(2.04±0.21)h。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究符合《赫爾辛基宣言》相關倫理要求[3]。
1.2 診斷標準 ①西醫診斷參照《婦產科學》中原發性痛經的相關診斷標準:女性于經前或行經前后發生周期性、規律性的腹部疼痛,且疼痛以第1日最為劇烈,最長可持續2~3 d;經期疼痛呈痙攣性,可放射至背部、腰骶部、大腿內側等部位[4]。②中醫診斷參照《中醫婦科學》中寒凝氣滯血瘀型原發性痛經的相關診斷標準:主癥為經前或經期腹部脹痛,甚者拒按;次癥為經量少,行經不暢,經血色紫暗或伴有塊,血塊排下則疼痛緩解,乳房脹痛;舌伴有瘀點或舌質紫暗,脈弦澀[5-6]。
1.3 納入標準 符合上述診斷標準者;臨床資料完整者;年齡16~30歲;對本研究相關事項均已了解并簽署知情同意書。
1.4 排除標準 合并子宮腫瘤、盆腔炎、子宮腺肌病、子宮內膜異位癥者;伴有嚴重精神疾病、造血系統障礙者;哺乳期女性;對本研究藥物及藥物成分過敏者。
2 治療方法
2.1 對照組 采用常規止痛藥物治療。吲哚美辛腸溶片(上海新黃河制藥有限公司,國藥準字H31020148)口服,首次劑量為50 mg,每日2次;服用1 d后,劑量減至每次25 mg;服用2 d后疼痛緩解,即可停藥。1個月經周期為1個療程,治療3個療程。
2.2 觀察組 采用溫暢祛痛湯治療。基本組成:延胡索9 g,丹參9 g,木香9 g,艾葉9 g,香附9 g,川芎9 g,干益母草20 g,當歸9 g,肉桂6 g,白芍9g。隨癥加減:涼甚者,加炮附片6 g,干姜6 g;痛甚者,加蒲黃(包煎)、五靈脂各6 g。每日1劑,將諸藥加入清水煎煮2次,合并煎液約240 m L,分早晚2次服用。經期前3 d開始服用,連續服用7 d為1個療程。連續服用3個療程。
3 療效觀察
3.1 觀察指標 ①中醫癥狀積分:包括腰骶酸痛、小腹冷痛、肛門墜脹、四肢厥冷等癥狀,按照無、輕、中、重程度計為0、2、4、6分。②血清β-內啡肽(β-EP)、前列腺素E2(PGE2)水平:治療前后分別采集患者空腹外周靜脈血4 m L,3 000 r/min離心15 min,取上層血清,放置于-80℃冰箱待測。以上均采用放射免疫法測定。
3.2 療效評定標準 依據《中醫病證診斷療效標準》評定[7]。治愈:痛經完全消失,且連續3個月經周期未見疾病復發;有效:痛經減輕或消失,但不能維持3個月經周期以上;無效:痛經情況未見改善。總有效率=(治愈例數+有效例數)/總例數×100%。
3.3 統計學方法 采用SPSS 22.0統計軟件分析數據。計數資料以例(%)表示,采用χ2檢驗;計量資料以均數±標準差(±s)表示,采用t檢驗。P<0.05為差異具有統計學意義。
3.4 結果
(1)中醫癥狀積分比較 治療前,兩組患者中醫癥狀積分比較,差異無統計學意義(P>0.05);治療后,兩組患者中醫癥狀積分均低于治療前(P<0.05),且觀察組低于對照組(P<0.05)。見表1。
表1 兩組寒凝氣滯血瘀型原發性痛經患者治療前后中醫癥狀積分比較(分,±s)

表1 兩組寒凝氣滯血瘀型原發性痛經患者治療前后中醫癥狀積分比較(分,±s)
注:與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 時間 腰骶酸痛積分 小腹冷痛積分 肛門墜脹積分 四肢厥冷積分觀察組 48 治療前 4.30±0.71 4.97±0.33 4.13±0.40 4.26±0.31治療后 2.30±0.56△▲ 2.39±1.14△▲ 2.16±0.24△▲ 1.89±0.37△▲對照組 48 治療前 4.26±0.75 5.01±0.21 4.15±0.35 4.33±0.27治療后 3.59±1.51△ 3.14±1.17△ 2.98±0.27△ 2.74±0.39△
(2)β-EP、PGE2水平比較 治療前,兩組患者血清β-EP、PGE2水平比較,差異無統計學意義(P>0.05);治療后,兩組患者血清β-EP、PGE2水平均高于治療前(P<0.05),且觀察組高于對照組(P<0.05)。見表2。
表2 兩組寒凝氣滯血瘀型原發性痛經患者治療前后血清β-內啡肽、前列腺素E2水平比較(pg/mL,±s)
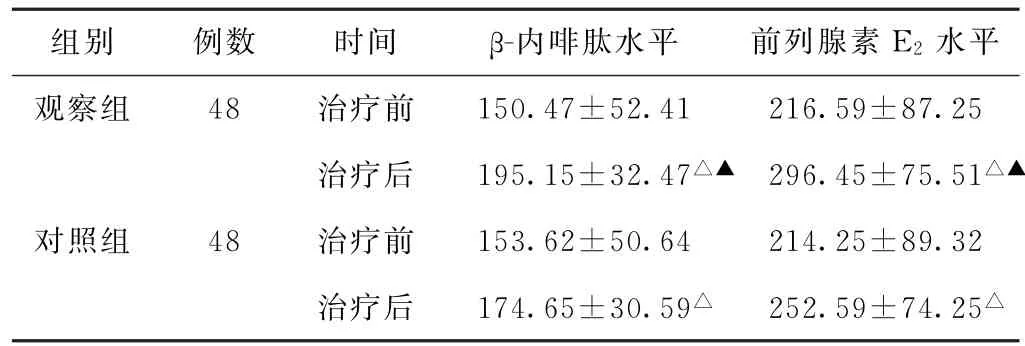
表2 兩組寒凝氣滯血瘀型原發性痛經患者治療前后血清β-內啡肽、前列腺素E2水平比較(pg/mL,±s)
注:與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 時間 β-內啡肽水平 前列腺素E2水平觀察組 48 治療前 150.47±52.41 216.59±87.25治療后 195.15±32.47△▲ 296.45±75.51△▲對照組 48 治療前 153.62±50.64 214.25±89.32治療后 174.65±30.59△ 252.59±74.25△
(3)臨床療效比較 觀察組總有效率為97.92%,明顯高于對照組的83.33%,差異有統計學意義(P<0.05)。見表3。
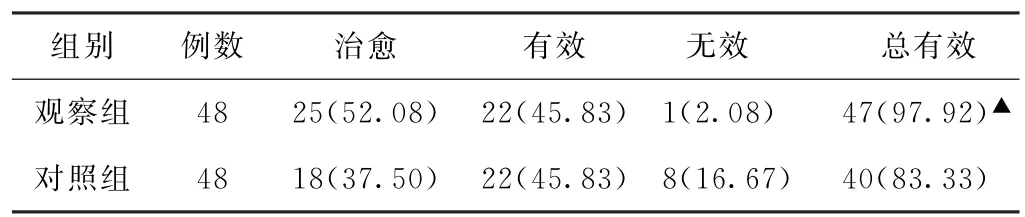
表3 兩組寒凝氣滯血瘀型原發性痛經患者臨床療效比較[例(%)]
4 討論
目前,臨床認為原發性痛經的主要影響因素有雌激素、孕激素、前列腺素、內皮素及β-EP等,其中前列腺素為不飽和脂肪酸,具有廣泛生理活性。PGE2與生殖系統疾病相關,可抑制子宮平滑肌自發性活動。臨床研究發現,痛經發病與子宮內膜合成與釋放的前列腺素水平相關,且β-EP為具有嗎啡活性的神經多肽,具有內源性鎮痛作用,若β-EP水平降低會導致子宮功能異常,從而引發原發性痛經[8]。目前,臨床多采用鎮痛類藥物治療原發性痛經,該類藥物雖能在一定程度上緩解患者疼痛,但效果短暫且易引發不良反應。
中醫認為,原發性痛經屬“經行腹痛”范疇,根據該病病機的不同可分為虛、實兩類,其中實證病因為肝氣郁結,寒濕凝結,致使氣血運行不暢,不通則痛;虛證病因為肝腎虧虛,氣血虛弱,沖任血虛,不榮則痛[9]。寒凝氣滯血瘀型原發性痛經多是由于過食生冷,寒濕侵體,傷及沖任胞脈,血為寒濕所凝;加之情志不暢,肝氣郁結,血行受阻,經血阻滯于胞宮所致。治療應以益氣養血、溫經散寒、行氣止痛、活血化瘀為原則。溫暢祛痛湯是我院治療此類疾病常用處方,具有溫經散寒、行氣活血、化瘀止痛功效。方中艾葉散寒止痛、溫經止血,常用于治療少腹冷痛、經寒不調等;香附行氣解郁、調經止痛,治療氣郁不疏、胸腹脅肋脹痛、月經不調等;肉桂散寒止痛、引火歸元、溫通經脈,可用于治療陽痿宮冷、腰膝、冷痛、虛寒吐瀉、寒疝腹痛、痛經經閉等;川芎活血行氣、祛風止痛,益母草活血調經、利尿消腫,當歸調經止血、補血活血,丹參通經止痛、涼血消癰、清心除煩,延胡索調中止痛、行氣活血,白芍活血調經、柔肝止痛,木香行氣止痛。諸藥合用,共奏理氣止痛、溫經散寒、調經化瘀功效。研究發現,香附可調節中樞神經,刺激性激素分泌,抑制子宮過度收縮,具有強效鎮痛作用[10];川芎可促進血管擴張,調節微循環,改善機體血供情況,使血供平衡[11];白芍中黃酮類、萜類及揮發油等多種成分可抗血栓、調節微循環等,同時可清除機體瘀血,以疏通經絡[12];丹參可加強機體細胞代謝,促進腎上腺素皮質功能的發揮,從而提高機體激素水平,增強免疫功能,達到細胞免疫雙向調節作用[13]。本研究結果顯示,觀察組總有效率為97.92%(47/48),明顯高于對照組的83.33%(40/48),差異有統計學意義(P<0.05);治療后,兩組患者中醫癥狀積分均低于治療前(P<0.05),且觀察組低于對照組(P<0.05);兩組患者血清β-EP、PGE2水平均高于治療前(P<0.05),且觀察組高于對照組(P<0.05)。該結果與聶曉博等[14]研究報道相似。
綜上所述,溫暢祛痛湯可減輕寒凝氣滯血瘀型原發性痛經患者疼痛,縮短疼痛持續時間,并改善患者機體β-EP、PGE2水平,值得臨床推廣應用。

