陰道試產與剖宮產分娩在瘢痕子宮產婦中的臨床效果對比
范丹
近幾年,我國醫療技術得到了不斷發展和進步,使瘢痕子宮不再是陰道分娩的禁忌證[1,2]。一些產婦在順產過程中會因為過度疼痛而選擇剖宮產,因此剖宮產能保證新生兒及產婦的生命安全[3,4]。目前受到相關因素的影響,我國剖宮產率逐年上升,同時臨床瘢痕子宮妊娠率也在不斷增加。剖宮產再次妊娠產婦仍需選擇剖宮產,但目前相關研究表明一些妊娠周期足夠的女性經陰道試產后可以有效控制母嬰不良事件的發生,從而提升自然分娩率。瘢痕子宮再次妊娠產婦會提升其前置胎盤及子宮破裂的發生率,所以對于這類產婦的分娩方式目前應著重考量[5,6]。本次研究主要針對陰道試產與剖宮產分娩在瘢痕子宮產婦中的臨床效果進行了分析,現報告如下。
1 資料與方法
1.1 一般資料 選擇本院2018 年3 月~2020 年4 月收治的瘢痕子宮產婦70 例,按照隨機數字表法將其分為對照組和觀察組,每組35 例。對照組產婦年齡22~46 歲,平均年齡(34.03±4.06)歲;孕周37~41 周,平均孕周(39.02±0.76)周;距上次剖宮產時間2~9 年,平均距上次剖宮產時間(5.54±1.23)年。觀察組產婦年齡23~46 歲,平均年齡(34.68±3.91)歲;孕周36~41 周,平均孕周(38.57±0.89)周;距上次剖宮產時間2~8 年,平均距上次剖宮產時間(5.07±1.06)年。兩組產婦的一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入及排除標準
1.2.1 納入標準 知曉本次研究、個人資料完善、上次剖宮產切口愈合良好、符合陰道試產標準、無妊娠不良結局、距上次剖宮產時間>2 年的產婦。
1.2.2 排除標準 胎兒存在異常,產婦存在慢性病、不接受本次研究、上次剖宮產非子宮下段切口、切口愈合不良,不滿足陰道試產標準,距上次剖宮產時間<2 年的產婦。
1.3 方法
1.3.1 對照組 產婦接受剖宮產分娩:將產婦腹壁及子宮壁切開,將胎兒取出,隨后將腹壁縫合。
1.3.2 觀察組 產婦接受陰道試產:采取正確的分娩姿勢,不斷進行子宮收縮、腹肌收縮、肛門肌收縮,可以通過上下搖擺骨盆、墻面滑行、盤腿對腳坐來緩解分娩疼痛、增加產道空間、拉伸骨盆肌肉。在分娩過程中給予產婦支持和鼓勵,監測產婦生命體征,若存在不良情況需及時采取剖宮產分娩。
1.4 觀察指標及判定標準 ①比較兩組產婦分娩前后的SAS、SDS 評分,使用SAS、SDS 量表對產婦不良情緒進行評分,分數越高表示產婦越焦慮、抑郁。②比較兩組產婦的產后出血量、住院時間。③比較兩組產婦的產后并發癥發生情況,包括子宮內膜炎、產褥感染、陰道炎等。
1.5 統計學方法 采用SPSS25.0 統計學軟件進行統計分析。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異具有統計學意義。
2 結果
2.1 兩組產婦分娩前后的SAS、SDS 評分比較 分娩前,兩組產婦的SAS、SDS 評分比較,差異無統計學意義(P>0.05);分娩后,觀察組產婦的SAS、SDS 評分分別為(21.56±1.24)、(22.43±2.02)分,均低于對照組的(41.25±1.22)、(40.33±3.04)分,差異具有統計學意義(P<0.05)。見表1。
表1 兩組產婦分娩前后的SAS、SDS 評分比較 (,分)
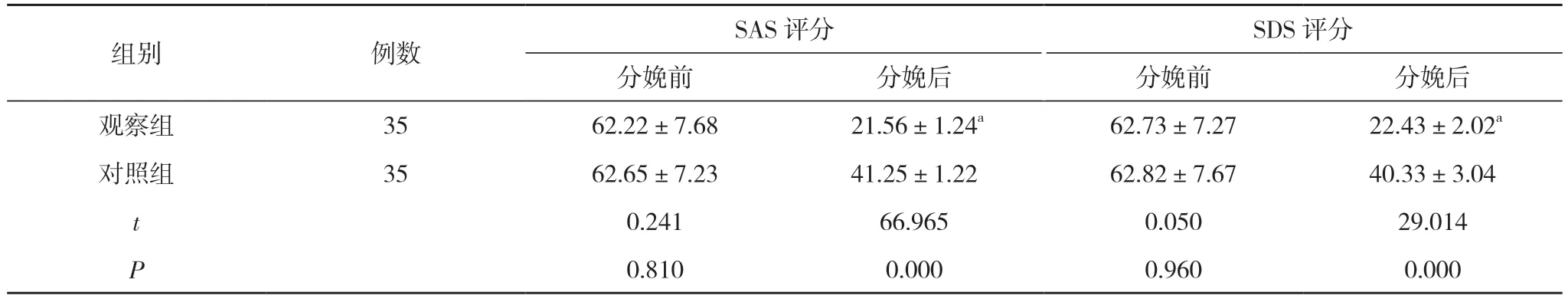
表1 兩組產婦分娩前后的SAS、SDS 評分比較 (,分)
注:與對照組分娩后比較,aP<0.05
組別 例數 SAS 評分 SDS 評分分娩前 分娩后 分娩前 分娩后觀察組 35 62.22±7.68 21.56±1.24a 62.73±7.27 22.43±2.02a對照組 35 62.65±7.23 41.25±1.22 62.82±7.67 40.33±3.04 t 0.241 66.965 0.050 29.014 P 0.810 0.000 0.960 0.000
2.2 兩組產婦的產后出血量及住院時間比較 觀察組產婦的產后出血量(145.42±3.56)ml 少于對照組的(282.43±13.24)ml、住院時間(4.42±1.13)d 短于對照組的(8.33±1.65)d,差異具有統計學意義 (P<0.05)。見表2。
表2 兩組產婦的產后出血量及住院時間比較 ()
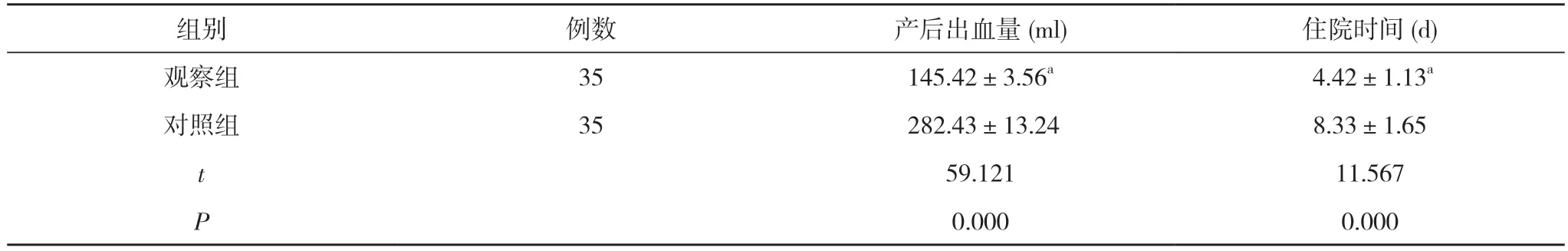
表2 兩組產婦的產后出血量及住院時間比較 ()
注:與對照組比較,aP<0.05
組別 例數 產后出血量(ml) 住院時間(d)觀察組 35 145.42±3.56a 4.42±1.13a對照組 35 282.43±13.24 8.33±1.65 t 59.121 11.567 P 0.000 0.000
2.3 兩組產婦的產后并發癥發生情況比較 觀察組產婦產后發生1 例子宮內膜炎,1 例產褥感染,并發癥發生率為5.71%;對照組產婦產后發生3 例子宮內膜炎,3 例產褥感染,3 例陰道炎,并發癥發生率為25.71%。觀察組產婦的產后并發癥發生率低于對照組,差異具有統計學意義(P<0.05)。見表3。
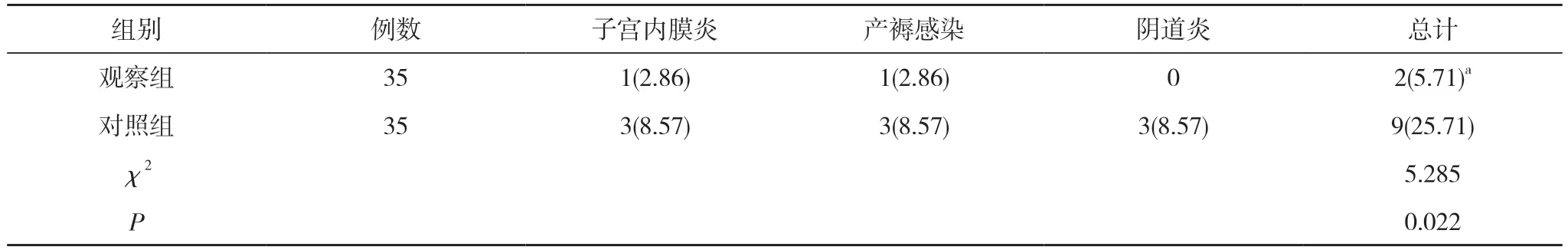
表3 兩組產婦的產后并發癥發生情況比較[n(%)]
3 討論
自然生產時部分產婦會由于過度疼痛而無法忍受,最終通過剖宮產來結束生產[7,8]。剖宮產屬于一種挽救高危妊娠產婦的有效方式,隨著瘢痕子宮產婦逐漸增加,目前如何提升產婦分娩成功率也成為了臨床需重視的問題之一。近幾年我國醫療水平在不斷提升,考慮到產婦瘢痕子宮后二次生產會更傾向于接受剖宮產,這時會增加盆腔粘連的發生率,同時剖宮產手術復雜性和難度也相對較高,術后產婦會出現切口感染及其他并發癥影響產婦后續恢復[9,10]。
陰道分娩對產婦損傷較小,能夠加速產婦產后恢復,調查研究表明產婦在原切口的基礎上再次進行剖宮產可以避免出現新的瘢痕,但這種手段并不能夠有效降低產婦在產后出現不良事件,仍會影響后續康復。因此可以通過陰道分娩來避免這一現象,陰道分娩可以加速產婦產后體型恢復,有效降低剖宮產過程中可能出現的風險,例如麻醉風險、出血風險等。剖宮產瘢痕子宮在二次妊娠后應嚴格遵循子宮陰道試產的標準,這時在分娩過程中產婦只需每日觀察,找出產婦待產過程中存在的不良因素,保證陰道試產能夠穩定進行。陰道分娩后產婦可盡早下床運動,減少產后出血[11,12]。隨著現代醫療設備的不斷完善和優化,陰道試產能夠有效提升對于瘢痕子宮的保護性,使這一分娩方式更為安全。臨床生產過程中大部分瘢痕子宮產婦主要由剖宮產及子宮肌瘤切除術導致,而剖宮產率的增加也使瘢痕子宮及二次妊娠問題更為困難。瘢痕子宮會使前置胎盤及子宮破裂風險明顯增加,即使目前瘢痕子宮剖宮產手術較為成熟,但仍存在繼發手術風險,且這一手術風險高于陰道分娩。產婦在手術后其盆腔粘連及瘢痕子宮的幾率會增加2 倍,手術難度較高,具有一定的危險性。而陰道自然分娩能夠保證分娩成功率,降低產婦并發癥發生率,臨床中需要結合產婦實際情況選擇適當的分娩方式。
本次研究結果顯示,分娩后,觀察組產婦的SAS、SDS 評分分別為(21.56±1.24)、(22.43±2.02) 分,均低于對照組的(41.25±1.22)、(40.33±3.04)分,差異具有統計學意義 (P<0.05)。觀察組產婦的產后出血量(145.42±3.56)ml 少于對照組的(282.43±13.24)ml、住院時間(4.42±1.13)d 短于對照組的(8.33±1.65)d,差異具有統計學意義 (P<0.05)。觀察組產婦的產后并發癥發生率5.71%低于對照組的25.71%,差異具有統計學意義 (P<0.05)。
綜上所述,陰道試產在瘢痕子宮產婦中的應用效果確切,能夠減少產婦產后出血量及住院時間,改善焦慮、抑郁情緒,減少并發癥發生率。

