不同年齡段兒童基本型間歇性外斜視矯正術后近遠期效果觀察
王 飛 高素敏 張 媛 王文奇
南京醫科大學附屬淮安第一醫院眼科,江蘇淮安 223300
間歇性外斜視是臨床上常見的外斜視類型,好發于兒童,若病情進一步進展,會不同程度地損害患兒的雙眼視功能,嚴重影響患兒的生命健康[1-2]。臨床上常采用斜視矯正術治療基本型間歇性外斜視,通過手術可矯正眼位,改善患者雙眼視功能[3-4]。相關研究表明[5-6],手術時機是間歇性外斜視術治療效果的重要影響因素,其中年齡是手術時機的重要影響因素之一。相關研究指出,年齡較大的兒童一旦視覺功能遭受破壞,具有不可逆性,即使采用手術矯正眼位后仍然很難恢復立體視覺,應及早安排手術,而年齡較小的兒童視覺功能造成破壞,仍然可以重建[7]。然而不同年齡段基本型兒童間歇性外斜視矯正術后遠期效果尚不清楚,鑒于此,本研究特取南京醫科大學附屬淮安第一醫院(以下簡稱“我院”)收治的115例單眼擬行間歇性外斜視矯正術的兒童,以期為臨床治療不同年齡段基本型間歇性外斜視兒童提供一定的參考依據。
1 資料與方法
1.1 一般資料
選取2017 年2 月至2020 年1 月我院收治的115例單眼擬行間歇性外斜視矯正術的兒童為研究對象,根據患兒年齡分為低齡組(52例,年齡3~8歲)和高齡組(63例,年齡>8~18 歲)。低齡組男24例,女28例;平均年齡(5.54±1.26)歲。高齡組男29例,女34例;平均年齡(13.25±2.96)歲。兩組性別比較,差異無統計學意義(P >0.05),具有可比性。本研究經醫院醫學倫理委員會審批通過。
納入標準:①符合間歇性外斜視的診斷標準[7],且均為基本型;②雙眼均擬行間歇性外斜視矯正術;③年齡3~18 歲;④視近及視遠斜視度差值<10△,且遮蓋患兒眼睛1 h 后最大斜視度≤80△;⑤患兒家屬簽署知情同意書。排除標準:①伴有其他眼部疾病;②既往有眼部肌手術史;③合并A-V 癥、斜視亢進;④合并垂直性分離性斜視;⑤患精神系統疾病或存在認知障礙;⑥患自身免疫性疾病。
1.2 手術方法
兩組患兒均采用單眼外直肌后徙加內直肌截除術。患兒遮蓋眼睛1 h 后,由同一主刀醫師測量最大斜視度,手術通過Parks 切口,并選擇非主視眼進行手術。外直肌后徙時,于患兒肌止端后1 mm 左右時,對肌腱采用6-0 可吸收雙套環縫線進行縫合,采用鉗夾進行止血,然后沿著肌止端將肌腱剪斷,對后退量通過腳規測量,之后平行后退,于新止點鞏膜淺層采用雙套環縫線進行縫合。內直肌縮短時,對縮短量通過腳規測量,對肌腱采用6-0 可吸收雙套環縫線進行縫合,采用鉗夾進行止血,在縫線前2 mm 左右將肌腱剪斷,在肌止后端約1 mm 處將多余肌腱剪斷,于原肌止端處結扎位置采用雙套環縫線進行縫合。
1.3 觀察指標
①比較兩組手術前后斜視度數:術前、術后3 個月分別行交替遮蓋法聯合三核鏡檢測,兩組單眼遮蓋至少1 h 后,佩戴矯正眼鏡后注視33 cm(近視)的斜視度。②比較兩組近期臨床療效:術后3 個月,參照《斜視療效評價標準》[8]評估兩組近期臨床療效,治愈:第一眼水平斜視度<10△,記為治愈;第一眼水平斜視度10△~15△,記為有效;第一眼水平斜視度>15△,記為無效。③比較兩組手術前后融合功能:術前、術后3 個月分別通過同視機2 級畫片檢查兩組患兒融合功能,分別記錄分開融合力和輻輳融合力,融合范圍為上述兩者融合力差值的絕對值,融合功能用融合范圍代表。④比較兩組手術前后生存質量:術前、術后3 個月分別采用斜視兒童生存質量量表(child-intermittent rxotropia questionnaire,Child-IXTQ)[9]評估兩組生存質量,分值為0~100 分,分值越高代表患兒的生存質量越好。⑤比較兩組遠期療效:隨訪1 年,評估兩組遠期療效。正位:包括小度數偏斜、完全正位及隱斜(5△~10△);欠矯:(>10△);過矯:(>5△)[10]。
1.4 統計學方法
使用SPSS 19.0 軟件進行數據分析,計量資料用均數±標準差(±s)表示,組間比較采用獨立樣本t 檢驗,組內比較采用配對t 檢驗;計數資料采用例數或百分率表示,組間比較采用χ2檢驗;等級資料采用秩和檢驗。以P <0.05 差異有統計學意義。
2 結果
2.1 兩組手術前后斜視度數比較
術前兩組看近斜視度比較,差異無統計學意義(P >0.05);術后兩組看近斜視度均較術前降低,且低齡組低于高齡組(P <0.05)。見表1。
表1 兩組手術前后斜視度數比較(△,±s)
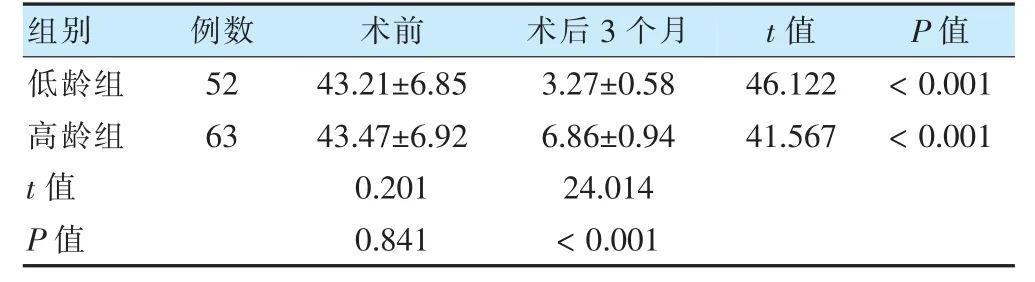
表1 兩組手術前后斜視度數比較(△,±s)
2.2 兩組近期臨床療效比較
術后3 個月,兩組近期療效比較,差異有統計學意義(P <0.05)。見表2。

表2 兩組近期臨床療效比較[例(%)]
2.3 兩組手術前后融合范圍比較
術前,兩組融合范圍比較,差異無統計學意義(P >0.05);術后3 個月,兩組融合范圍較術前升高,且低齡組高于高齡組(P <0.05)。見表3。
表3 兩組手術前后融合范圍比較(°,±s)

表3 兩組手術前后融合范圍比較(°,±s)
2.4 兩組手術前后Child-IXTQ 評分比較
術前,兩組Child-IXTQ 評分比較,差異無統計學意義(P >0.05);術后3 個月,兩組Child-IXTQ 評分較術前升高,且低齡組高于高齡組(P <0.05)。見表4。
表4 兩組手術前后Child-IXTQ 評分比較(分,±s)
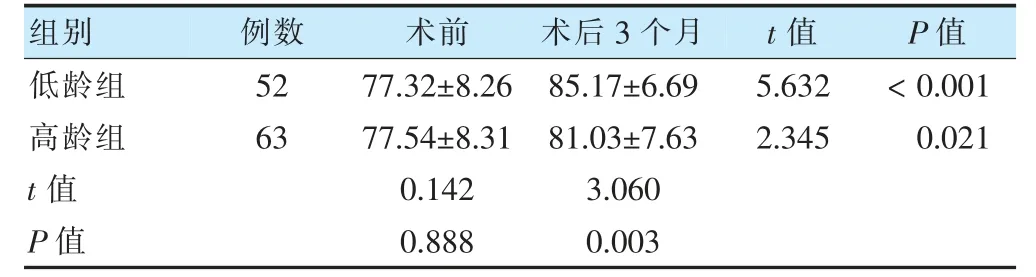
表4 兩組手術前后Child-IXTQ 評分比較(分,±s)
注 Child-IXTQ:斜視兒童生存質量量表
2.5 兩組遠期療效比較
術后1 年,兩組患兒遠期療效比較,差異無統計學意義(P >0.05)。見表5。
3 討論
隨著人們健康意識的不斷提高和社會的不斷進步,就診的斜視患者年齡越來越小,目前臨床上對眼科醫師提出了更高的要求[11-13]。基本型間歇式外斜視多為幼年發病,及時采用間歇性外斜視矯正術可保存和重建雙眼單視功能。目前,臨床上對間歇性外斜視術年齡的選擇仍然存在很大爭議,有研究指出對視覺發育尚未成熟的患兒采用間歇性外斜視矯正術,容易造成過矯,導致患兒喪失立體視覺和弱視[14]。另有研究指出,基本型間歇性外斜視隨著患病時間的延長,病情會逐漸加重,延期手術會減少融合范圍,預后效果較差[15]。因此,研究不同年齡段兒童基本型間歇性外斜視矯正術后近遠期效果具有重要的臨床意義。
既往研究結果顯示[16-17],年齡<3 歲的基本型間歇性外斜視兒童,其年齡過小,加之眼部發育并不成熟,手術很容易造成檢查配合度低、麻醉風險等諸多風險。因此,臨床上提倡針對3 歲以上的基本型間歇性外斜視兒童進行早期手術治療。本研究以8 歲作為分界點,結果顯示,與高齡組患兒比較,低齡組患兒術后3 個月看近斜視度均較低,治愈率較高,且術后3 個月融合功能恢復情況更佳。相關研究指出[18],基本型間歇性外斜視患者雙眼視覺功能的發育與手術時機的選擇密切相關,基本型間歇性外斜視患者在患病初期可維持正常的雙眼視功能和眼位,然而病情通常呈可行性發展。目前多數研究指出[19-20],早期采用間歇性外斜視矯正術治療視力發育成熟的患者具有重要的臨床意義。既往研究顯示[21-22],低齡組在融合功能等情況的恢復方面優于高齡組。相關研究指出[23],年齡較高的患兒視覺發育已經相對成熟,患兒長期處于雙視眼異常的狀態,會在一定程度上造成雙眼性神經細胞異常,采用間歇性外斜視矯正術后,高齡患兒的雙視眼功能重建難度較高,預后較差。間歇性外斜視不僅能夠導致患兒視覺功能障礙,而且可引起雙眼外觀異常,不利于患兒的心理健康,嚴重影響患兒學習、生活等日常活動[24]。本研究結果顯示,術后3 個月,低齡組Child-IXTQ 評分高于高齡組,提示采用間歇性外斜視矯正術治療間歇性外斜視兒童,術后3 個月低齡組患兒的生存質量更好。既往研究結果顯示[25],與正常兒童比較,基本型間歇性外斜視兒童盡管采用間歇性外斜視矯正術治療,術后短期內Child-IXTQ 評分仍無法恢復至正常水平。本研究隨訪觀察發現,術后1 年,兩組遠期療效比較,差異無統計學意義(P >0.05)。提示不同年齡段對兒童間歇性外斜視矯正術后遠期療效影響不大。
綜上所述,與高齡基本型間歇性外斜視兒童比較,低齡近期臨床療效較好,但不同年齡段對兒童間歇性外斜視矯正術后遠期療效影響不大。介于本研究樣本量較少,隨訪時間較短,研究結果可能存在一定的偏倚,后續仍需要擴大樣本量,延長隨訪時間來觀察不同年齡段兒童間歇性外斜視矯正術后近遠期效果。

