肺部超聲、血清SP-A對重癥細菌性肺炎患者預后的預測價值
張 鑫
天津市中醫藥大學第一附屬醫院急癥科,天津 300000
重癥細菌性肺炎是一種呼吸內科常見的疾病,可進展為急性呼吸窘迫綜合征、多器官功能不全綜合征等,病死率較高[1]。影像學檢查是診斷和評估細菌性肺炎的基本手段,但由于重癥患者病情限制,患者常無法完成CT、胸部X線片等影像學檢查。超聲檢查可在床旁、無創、便捷地實施,近年來在重癥醫學領域被廣泛應用,但能否準確評估重癥細菌性肺炎患者病情及預測預后尚不明確。血清肺表面活性蛋白A(SP-A)不僅能降低肺泡表面張力,防止因肺容量過低引起肺部組織塌陷,還具有增強巨噬細胞吞噬力與殺傷力的抗感染免疫功能,在先天性免疫防御中發揮著重要作用[2-3]。何文怡[4]的研究報道顯示,肺炎動物模型血清SP-A水平低于健康對照,并與肺部組織病理變化有關,通過腹腔注射SP-A蛋白溶液可明顯抑制小鼠肺組織炎性反應和病理變化。本研究探討了肺部超聲(LUS)評分、血清SP-A與重癥細菌性肺炎患者急性生理和慢性健康狀況評分Ⅱ(APACHEⅡ評分)、多器官功能障礙綜合征(MODS)評分的相關性及聯合預測價值,旨在為臨床評估重癥細菌性肺炎病情,預測預后提供參考,現報道如下。
1 資料與方法
1.1一般資料 選擇2019年1月至2021年2月天津市中醫藥大學第一附屬醫院收治的60例重癥細菌性肺炎患者為研究對象,根據發病后28 d預后情況分為死亡組(16例)、生存組(44例)。納入標準:符合重癥肺炎診斷標準[5]患者;病原學培養顯示細菌陽性患者。排除標準:肺結核患者;肺栓塞患者;妊娠期、哺乳期女性;惡性腫瘤患者;非感染性間質性肺病患者;自身免疫疾病患者;血液系統疾病患者;合并其他病原體感染患者。本研究獲得天津市中醫藥大學第一附屬醫院醫學倫理委員會批準,患者及家屬對本研究充分知情,并自愿簽署知情同意書。
1.2方法
1.2.1資料收集 收集患者年齡、性別、體質量指數、飲酒史、吸煙史,以及糖尿病史、高血壓史、高脂血癥史、冠心病史等資料,采用雙人雙錄法,保證數據的準確性。
1.2.2超聲檢測 所有研究對象于治療前采用便捷性超聲診斷儀(美國索諾聲公司SonositeTurbo)檢查,掃查前、中、后、下胸壁側等12個區域,超聲診斷儀上存儲圖像,并進行LUS評分:(1)正常通氣區域出現肺滑動征及A線或獨立的B線(<3根),標記為N;(2)中度肺組織失氣化,出現多條間隔清晰的B線,記為B1;(3)重度肺組織失氣化,出現密集融合的B線,記為B2;(4)肺實變,肺出現類似肝樣組織結構及氣管充氣征,記為C;(5)合并胸腔積液時,記為C/P。其中N、B1、B2依次記為0、1、2分,C或C/P記為3分,LUS總分為12個區域累加之和[6]。
1.2.3血清SP-A檢測及病情評估 治療前采集患者外周靜脈血5 mL,采用酶聯免疫吸附試驗檢測SP-A水平,試劑盒購于上海信裕生物科技有限公司。采用APACHEⅡ[7]、MODS評分[8]評估患者病情程度。
1.3觀察指標 (1)比較兩組基線資料、SP-A、APACHEⅡ評分、MODS評分。(2)比較兩組LUS評分。(3)分析LUS評分、SP-A水平與APACHEⅡ、MODS評分的相關性。(4)分析重癥細菌性肺炎預后的影響因素。(5)分析單獨LUS評分、SP-A檢測及二者聯合預測重癥細菌性肺炎預后的價值。
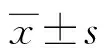
2 結 果
2.1兩組基線資料、血清SP-A與APACHEⅡ、MODS評分比較 兩組年齡、性別、體質量指數,有飲酒史、吸煙史、高血壓史、高脂血癥史、冠心病史患者比例比較,差異無統計學意義(P>0.05);死亡組有糖尿病史患者比例及APACHEⅡ、MODS評分高于生存組,SP-A水平低于生存組,差異有統計學意義(P<0.05)。見表1。

表1 兩組基線資料、血清SP-A與APACHEⅡ、MODS評分比較或n/n或n(%)]

組別n高血壓史高脂血癥史冠心病史SP-A(ng/mL)APACHEⅡ評分(分)MODS評分(分)死亡組164(25.00)5(31.25)2(12.50)15.07±3.4322.41±4.086.18±1.22生存組4412(27.27)9(20.45)8(18.18)18.24±3.3918.32±3.174.05±1.26t/χ20.0240.2800.0173.1934.0865.838P0.8780.5970.8960.002<0.001<0.001
2.2兩組LUS評分比較 死亡組LUS評分為(22.75±4.18)分,生存組LUS評分為(18.63±4.09)分,死亡組LUS評分明顯高于生存組,差異有統計學意義(t=3.431,P=0.001)。
2.3LUS評分、SP-A水平與APACHEⅡ、MODS評分的相關性分析 重癥細菌性肺炎患者的LUS評分與APACHEⅡ、MODS評分呈正相關(r=0.484、0.537,P<0.001),SP-A水平與APACHEⅡ、MODS評分呈負相關(r=-0.446、-0.596,P<0.001)。
2.4重癥細菌性肺炎預后的Cox回歸分析 以重癥細菌性肺炎患者預后情況為因變量:生存賦值1,死亡賦值2。納入兩組比較差異有統計學意義的指標作為自變量:無糖尿病史賦值0,有糖尿病史賦值1;APACHEⅡ評分、MODS評分、LUS評分、SP-A低于兩組均值賦值1,高于兩組均值賦值2(兩組APACHEⅡ評分、MODS評分、LUS評分、SP-A均值依次為19.41分、4.62分、19.73分、17.39 ng/mL)。Cox回歸分析結果顯示,將糖尿病、APACHEⅡ評分、MODS評分控制后,LUS評分、SP-A水平仍與預后有關,LUS評分高于兩組均值者死亡風險是低于兩組均值者的2.844倍,SP-A水平高于兩組均值者死亡風險是低于兩組均值者的0.814倍(P<0.05)。見表2。

表2 重癥細菌性肺炎預后的Cox回歸分析
2.5LUS評分、SP-A預測重癥細菌性肺炎預后的ROC曲線分析 以死亡組為陽性樣本,以存活組為陰性樣本,繪制各項指標預測患者死亡的ROC曲線,并采用SPSS22.0軟件構建LUS評分聯合SP-A的ROC曲線,結果顯示,LUS評分聯合SP-A預測死亡的曲線下面積(AUC)最大,見表3、圖1。

表3 LUS評分、SP-A單獨及聯合預測重癥細菌性肺炎預后的效能

圖1 LUS評分、SP-A預測重癥細菌性肺炎預后的ROC曲線
3 討 論
超聲是臨床最常使用的影像學檢查之一,具有安全、準確、方便等優點。肺是一個氣液共存的組織,表現為氣體上升,液體下降,行超聲檢查時,正常肺組織可顯示胸膜線、蝙蝠征、肺滑動征,肺組織會完全反射超聲波,產生A線或少量B線等偽像[9]。而當肺部存在炎性反應時,肺內氣體和液體比例發生變化,肺組織呈不同程度的失氣化時,超聲檢查會出現不同結果,如肺實變出現支氣管充氣征與類似肝樣組織結構,邊界模糊、低回聲區域;重度肺失氣化出現密集融合的B線;中度肺失氣化出現多條距離清楚的B線。因此,通過超聲檢查評估肺炎病情嚴重程度具有可行性[10]。
本研究結果顯示,與生存組比較,死亡組LUS評分較高,與王倩倩等[11]報道結果相似。本研究應用Cox回歸分析顯示,控制混雜因素后,LUS評分仍與預后有關,提示LUS評分可作為評估預后的一種方法。LUS評分是基于肺部12分區評估的,是目前較為全面觀察肺部通氣、病變等情況的評分法,數分鐘內即可完成檢查。重癥細菌性肺炎患者肺泡塌陷、肺容積減少、順應性降低等越明顯,LUS評分越高,病情越嚴重,因此,LUS評分還與APACHEⅡ、MODS評分相關。黃允省等[12]報道,LUS評分預測重癥肺炎患者死亡的AUC為0.819,cut-off值為22分,靈敏度為75.00%,特異度為77.27%,本研究ROC曲線分析獲得的具體數值與之不同,是樣本量不同造成的,但也提示LUS評分在預測重癥細菌性肺炎預后方面具有一定的參考價值。但LUS評分也存在一定局限性,如易受肥胖、腹部脂肪等影響,對距離胸膜較遠的肺部中心病變可能無法探查到,因此,不能單獨依靠LUS評分對肺炎患者病情、預后進行評估,需聯合其他手段。
SP-A是C型凝集素家族成員,是一種多聚體膠原糖蛋白,存在于肺泡表面活性物質中,在維持肺穩態中發揮重要作用[13-14]。本研究結果顯示,死亡組SP-A水平低于生存組,SP-A水平高于兩組均值者死亡風險是低于兩組均值者的0.814倍,提示SP-A水平升高對重癥細菌性肺炎患者預后具有保護作用。SP-A水平與APACHEⅡ評分、MODS評分呈負相關,也證實SP-A水平升高與病情緩解有關。老年重癥肺炎患者治療后SP-A水平較治療前明顯升高,并伴有病情改善,證實了SP-A在重癥肺炎中具有保護因子作用[15]。SP-A能減少組胺的合成與釋放,調控肺泡中中性粒細胞、巨噬細胞的增殖與活化,抑制肺部炎性反應,同時還能誘導免疫球蛋白分泌,增強機體免疫功能,促進機體對細菌的防御和清除能力[16-17]。另外,本研究結果還顯示,LUS評分聯合SP-A預測患者死亡的AUC大于單獨的LUS評分、SP-A,表明LUS評分、血清SP-A聯合預測患者預后的價值更高,能提高預測的準確性。因此,建議條件允許時,對重癥細菌性肺炎患者均進行LUS評分和血清SP-A檢測,從而為臨床提供更可靠的參考。
綜上所述,LUS評分、血清SP-A與重癥細菌性肺炎病情嚴重程度及預后有關,這兩項指標聯合檢測可作為評估病情和預測預后的一個有效方案,為重癥細菌性肺炎的臨床診療提供重要參考信息。

