靜脈藥物配置中心差錯分析及防范研究
鐘王麗 馬丹 劉敏 朱慧敏
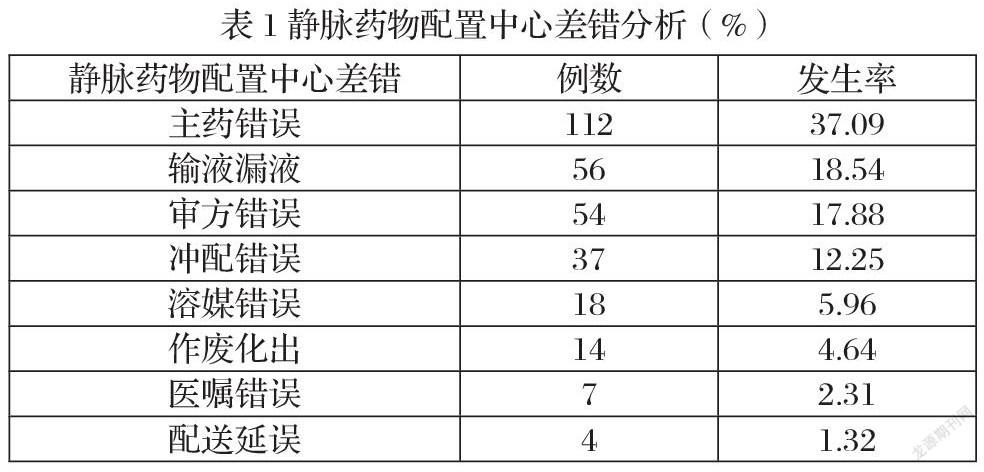
【摘要】目的:臨床分析靜脈藥物配置中心差錯分析及防范對策。方法:采用回顧性方法分析,選取本院自2021年11月-2022年1月的302例靜脈藥物配置中心差錯,分析其原因,并提出防范對策。結果:302例靜脈藥物配置中心差錯中具體表現:主藥錯誤占37.09%,輸液漏液占18.54%,審方錯誤占17.88%,沖配錯誤占12.25%,溶媒錯誤占5.96%,作廢化出占4.64%,醫囑錯誤占2.31%,結論:通過總結分析差錯,提出整改措施,降低各類差錯事故的發生。
【關鍵詞】靜脈藥物;配置中心;差錯;防范
【中圖分類號】R749.053 【文獻標識碼】A 【文章編號】2026-5328(2022)01--01
靜脈用藥調配中心是當前醫院確保輸液質量的重要部門,其主要職責是集中化管理輸液藥物,達到集中配置的新模式。然而,由于受到多種因素影響,靜脈用藥調配中心常常出現差錯,甚至導致醫療事故[1]。因此,應加強靜脈用藥調配中心的管理。本文現分析如下:
1、資料與方法
1.1一般資料? 本次所選302例靜脈藥物配置中心差錯來源于2021年11月-2022年1月的。
1.2方法? 建立各類差錯登記制度,并及時準確記錄,做好每一項差錯的登記,同時定期匯報總結。根據藥物配伍禁忌、《中國藥典》、《注射用藥物手冊》中的常見問題,歸納及分析配置差錯,做好數據的分析及錄入。
2、結果
302例靜脈藥物配置中心差錯具體分布如下表1所示:
3、討論
靜脈藥物調配中心(Pharmacy Intravenous Admixture Services,PIVAS)是將原來分散在病區治療室開放環境條件下進行配置靜脈用藥,由專職技術人員在密閉環境下,在操作臺上進行配置。可改變臨床靜脈輸液加藥混合配置傳統做法,在病區內操作質量容易受到影響,可確保患者用藥安全。更為重要的是可提高藥物臨床治療水平,從日常繁雜的輸液工作中解脫出來,提高臨床護理質量。
此次數據調查發現,靜脈藥物配置中心差錯具體表現在以下幾方面:(1)主藥錯誤、溶媒錯誤。由于責任心較低,出現用藥批次錯誤。還有部分醫護人員未認真執行查對制度、藥品歸位不當,極易出現大輸液貼錯等,包括規格錯誤、溶媒品種及增加配置核對風險等。當審方后未及時疊好標簽,或者貼標簽時,不小心粘貼,最終出現缺藥情況。還有藥品極其相近的藥品出現差錯,混淆藥品產地等。(2)輸液滲液錯誤。敷料不當或者粘貼敷料手法不正確導致無損傷針固定不良,患者活動導致針體外移,留針處局部不適等,患者抓松敷料導致針體部分外移。穿衣過緊,針眼的局部摩擦過大,導致針眼變大,均會出現輸液漏液。(3)醫囑審方差錯。醫生在開具藥物處方時,醫囑在輸入時常出現錯誤,如:將g換成ml。甚至部分藥品使用數量與記賬數量不符。藥物配制后的穩定性較低,加上藥師再次經驗審方時,忽略了申方失誤。還有部分在審方時由于沒有標記而誤配[2]。(4)沖配錯誤。沖配錯誤是靜脈用藥調配中心常出現的錯誤,可能由于醫護人員受到噪聲污染、大腦處于超負荷及工作繁忙的情況,導致護理人員在配藥上精力不集中。在實際操作中往往憑借著經驗,并未執行三查七對,進而出現同類藥品不同規格或者不同藥品相同規格排錯后,在配置時未認真核查,出現差錯。還表現為同種藥物集中配置,較多注射器放在操作臺上,配置時不小心扎破輸液袋,導致靜脈用藥不安全。還出現藥物加錯或者漏加情況。(5)作廢化出。臨床還存在處方作廢化出,已作廢的處方又重新用于臨床,導致治療不對癥。護理人員在查找退藥責任心較低,出現漏找,使得要退的藥重新用于臨床。(6)醫囑錯誤。由于工作人員不負責或者技術上出錯,導致患者病情加重,追究其原因多是由于醫生處方錯誤,或者護理人員在執行醫囑時發生錯誤,濫用藥物導致患者中毒。
鑒于以上出現的問題,應做好以下防范對策:(1)制定完善的質量控制體系。藥劑科、護理部需協同合作設立靜脈藥物配置中心質控小組,記錄分析科室日常工作,預測可能出現的差錯,提出干預措施。科室每周應全面檢查及總結靜脈用藥調配中心工作情況,對于工作中的薄弱環節給予針對性解決策略。制定各項操作流程及工作程序,如核對、擺藥、審方、等。加強普法知識的學習,提高中心工作人員的風險意識,量輸液差錯防范于未然。每日最大限度詳細記錄差錯內容及所發生的原因,并對其加以改進[3]。(2)輸液滲液錯誤的防范。選擇合適的敷料加以固定,敷料需粘貼牢固,且有較好的可防水及防菌性。待消毒液待干后再粘貼敷料,并采用無張力粘貼,確保敷料與皮膚能夠緊密結合在一起。切勿穿過緊的衣服,從而減少對針眼處的摩擦。(3)醫囑審方差錯的防范。醫囑中的用量與取藥數量不一致時,所打印的標簽劑量旁往往會出現設置標記,提醒藥師要核對。藥物的使用應嚴格遵循藥品使用說明,尤其是新藥,了解藥物相容性、穩定性及配伍方面的知識,增強藥師的審方能力。時常與臨床醫生溝通,對于不合理配伍的處方提出異議,或者建議臨床醫生修改醫囑[4]。(4)沖配錯誤的防范。將查對制度始終貫穿在每一個工作環節中,樹立每一次核對均為首次查對意識,且每一個環節都要有簽名,誰簽名誰負責,由下一個環節對上一個環節的錯誤應負全責。在復核時應對所有配藥品種、溶媒容積、數量及規則進行復查,查有無短缺、多配、漏配、錯配等,待核實完畢后,確認無誤后再簽名。(5)提高臨床醫師綜合素質。不斷學習臨床藥物知識,提高自身業務水平,有效鑒別藥物間的相容性及配伍禁忌,提出科學的給藥時間及溶劑。加強藥師與病區醫生、護理人員溝通積累實踐經驗,及時發現不合理處方,從而協助臨床醫生修改,促進臨床合理用藥。
綜上所述,應加強靜脈藥物中心差錯的防范,從而降低差錯的發生率。
參考文獻:
[1]李杏翠, 張凡, 焦蕾,等.靜脈藥物配置中心差錯分析及防范措施[J]. 臨床藥物治療雜志, 2021, 19(5):4-5.
[2]陳妙仙, 蘭鳳英, 俞丹.靜脈藥物配置中心護士常見差錯分析及防范措施[J]. 中國鄉村醫藥, 2020, 27(6):2-3.
[3]蔣璐璐, 曹雅蕓, 王怡然.減少靜脈藥物配置中心差錯的實踐分析[J]. 中華養生保健, 2020, 38(6):3-4
[4]譚定國. 靜脈用藥調配中心藥品調配常見差錯原因分析及防范措施[J]. 世界最新醫學信息文摘, 2020,4(4):2-3.

