天麻鉤藤飲結合針刺治療急性腦梗死臨床觀察
鐘世琦 鄭穎慧 葉愛琴
急性腦梗死指因腦部血液無法正常循環引起的腦組織壞死癥狀,致殘率高、預后差,隨著人口老齡化趨勢的加劇,受快節奏生活壓力、不良飲食習慣等因素的影響,腦梗死患者發病率增多,疾病會對患者的生活造成直接影響,嚴重可導致死亡或影響預后[1]。西醫治療急性腦梗死多以抗血小板藥物、腦神經細胞保護劑為主,盡管能夠對患者癥狀起到改善作用,但效果不甚理想。近年來,中醫在急性腦梗死治療中積累了一定的經驗,中醫學將急性腦梗死歸屬“中風”范疇,認為“血瘀內阻,血行不暢,氣機不通,故而百病叢生”,治療強調化痰通絡、活血化瘀。研究引入天麻鉤藤飲聯合針刺治療方案,為探究其有效性與安全性,收集2019年1月—2021年1月急性腦梗死病例68例進行研究,結果如下。
1 資料與方法
1.1 一般資料68例急性腦梗死患者作為此次研究對象,時間選取2019年1月—2021年1月,發放隨機信封,信封中從1~68隨機放置數字卡片,按照患者拿到信封數字單雙號進行分組,均為34例。觀察組:男女患者數分別為18例、16例;年齡平均(58.63±5.32)歲;病程3~38 h,平均為(18.42±3.32)h。對照組:男女患者數分別為19例、15例;年齡(58.58±5.42)歲;病程2~39 h,平均為(18.38±3.37)年。2組有可比性(P>0.05)。此研究獲得了醫學倫理委員會許可。
1.2 診斷標準西醫診斷參照《中國腦梗死中西醫結合診治指南(2017)》[2]:①患者伴隨言語障礙、偏癱、頭暈等癥狀;②發作前有短暫性腦缺血,且于數小時或數天癥狀達到高峰;③CT診斷可見低密度病變;④血管造影檢查存在動脈狹窄、閉塞。中醫診斷標準:①肝陽上亢證,主癥半身不遂、言語障礙、偏身感覺異常,次癥眩暈、頭痛,口舌歪斜;②舌苔膩、脈滑。
1.3 納入與排除標準納入標準:①入組患者及家屬被告知研究目的,對研究內容知情表示自愿參與;②患者溝通順暢,均為成年人;③發病在48 h內。排除標準:①嚴重肝腎損害者;②精神病史或神志不清者;③配合度差、拒絕溝通者;④癌癥患者;⑤合并全身感染性疾病者;⑥伴隨免疫系統缺陷或血液系統疾病者;⑦對研究治療方案藥物過敏或療法不耐受者;⑧存在腦出血及腦外傷史者。
1.4 方法
1.4.1 治療方法對照組:給予常規西醫治療。入院后均予以改善循環,維持顱內壓穩定,糾正水電解質紊亂,抗血小板,穩定斑塊,加強營養腦細胞相關治療,改善患者機體微循環,密切監測患者生命體征,予以吸氧治療,維持患者呼吸道通暢。阿司匹林(BayerVitalGmbH,國藥準字H20050059,規格:0.1 g)口服治療,100 mg/次,1次/d,阿托伐他汀(廣東百科制藥有限公司,國藥準字H20120021,規格:10 mg)治療,20 mg/次,1次/d。觀察組:在對照組基礎上加用天麻鉤藤飲結合針刺治療。①天麻鉤藤飲。組方包括:天麻、黃芩、生地黃、茯苓、白僵蠶、地龍各10 g,鉤藤、生石決明各30 g,桑寄生、制何首烏各15 g,水蛭5 g。上述中藥用水煎煮,煮沸后取400 ml湯汁分早晚2次服用,每天1劑。②針刺。頭部取穴風池、百會、下關及四白;上肢取穴曲池、外關及內關、肩髑;下肢取解溪、風市、陽陵泉、足三里。針刺前先進行局部消毒處理,陽陵泉用瀉法,三陰交用補法;合谷直刺,使局部有脹感。余穴按虛實補瀉法操作。每日1次,留針30 min。2組均治療10 d。
1.4.2 觀察指標檢測患者炎癥因子水平、NIHSS評分以及BI評分在治療前后改善幅度,隨訪治療效果,觀察治療期間有無不良反應發生,并做好相應的記錄。①指導患者清晨保持空腹狀態,接受外周靜脈血采集,以5 ml為宜,將離心儀處理速率設置為3000 r/min,對采集樣本進行處理,共處理10 min,對血清予以分離。血清hs-CRP水平檢測方法為免疫熒光法,IL-6采用ELISA法,相關試劑盒均購自上海研啟生物科技有限公司。②神經功能缺損評分參照NIHSS量表,分值范圍為0~42分,高分值代表更為嚴重的神經功能損傷程度[3]。③日常生活能力評分參照日常生活能力評定量表,BI評分包括10項內容,分值范圍為0~100分,高分值代表更好的日常生活活動能力。
1.4.3 療效判斷標準患者經過治療癥狀及體征消失、NIHSS評分改善≥90%表示顯效;治療后癥狀改善、體征趨于正常,NIHSS評分改善46%~90%表示有效;治療前后癥狀變化不顯著或加重表示無效,顯效與有效之和所占的百分比為總有效率[4]。
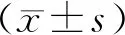
2 結果
2.1 炎癥因子水平2組患者各項炎癥因子水平治療前差異無統計學意義(P>0.05);治療后,與對照組相比,觀察組IL-6、hs-CRP降低更顯著,P<0.05,差異有統計學意義(P<0.05)。見表1。
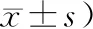
表1 2組患者炎癥因子水平比較 (例,
2.2 NIHSS評分 BI評分比較2組治療前后NIHSS評分及BI評分,差異有統計學意義(P<0.05);2組間比較,觀察組治療后改善程度大于對照組,差異有統計學意義(P<0.05)。見表2。

表2 2組患者NIHSS評分 BI評分比較 (分,
2.3 臨床療效總有效率經統計學檢驗觀察組與對照組差異有統計學意義(P<0.05),見表3。
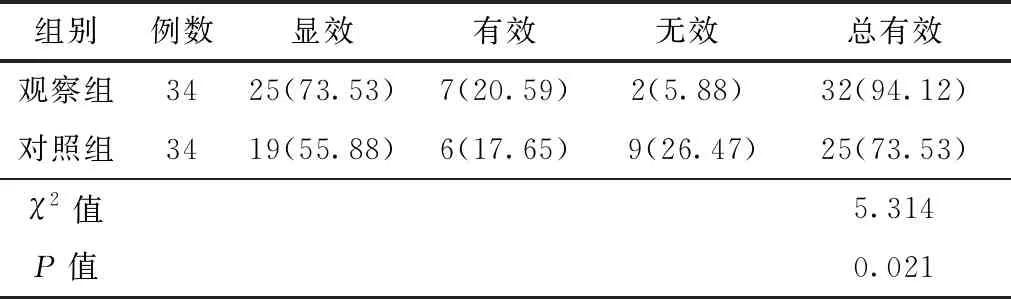
表3 2組患者臨床療效比較 (例,%)
2.4 不良反應2組患者治療期間均無嚴重不良反應發生。
3 討論
急性腦梗死病因機制復雜,是動脈粥樣硬化、心源性栓塞等多種因素共同作用的結果。長時間處于凝血及纖溶功能失衡狀態,會增加血栓形成風險,影響血流動力學穩定性,是急性腦梗死的高危因素。流行病學調查研究發現,急性腦梗死在所有急性腦血管疾病中占70%以上,早期患者意識多清醒,隨著疾病進展會出現不同程度四肢癱、昏迷以及應激性潰瘍等[5],威脅患者生命安全,因此給予及時、有效治療尤為重要。
西醫治療急性腦梗死主要以建立側支循環、改善缺血半暗帶供血為主,通過縮小梗死面積促進患者半暗區腦組織功能恢復。其在改善患者癥狀、降低神經功能缺損方面具有一定的效果。但西醫治療存在一定的毒性,復發率高,效果達不到預期。中醫學將急性腦梗死歸屬為“中風”“胸痹”范疇,病機復雜,為火、風、痰、血、氣、虛六端所致,呈進行性加重,多伴隨氣滯血瘀、氣虛,病機為瘀血阻滯、氣血逆亂,治療強調活血化瘀、通脈活絡。此次研究將中醫治療方案應用于觀察組患者,取得了較好的效果。中藥湯劑天麻鉤藤飲中君藥為天麻、鉤藤,前者功效為祛風通絡、平肝息風,有利于止痙、除濕,在增加冠狀動脈血流量、緩解平滑肌痙攣方面有著突出的效果,可保護心臟功能;鉤藤具有清熱平肝,熄風止痙的功效,現代藥理試驗證實該藥物能夠對血流動力學起到改善作用,能夠鎮靜、抗驚厥[6];臣藥黃芩可清熱瀉火;桑寄生可補益肝腎;生石決明是平肝明目、清熱潛陽良藥;制何首烏有利于養血生津;茯苓有寧心安神之效。多味藥物相互作用,共奏活血化痰、平肝熄風之效。作為中醫特色療法,針刺治療是中醫經絡理論的產物,其選擇相應穴位進行針灸能夠實現祛痰通絡、益腎健脾[7]。中醫學認為中風病是氣血陰陽失和引起的,根據其表現分為中經絡和中臟腑。中經絡主要表現為半邊肢體無力、口眼歪斜等;中臟腑主要表現為突然昏倒、意識喪失、手撒遺尿或兩手握固、牙關緊閉等。針刺屬中醫學范疇,其治療原則是通經活絡、行氣活血;中臟腑的治療原則是醒腦開竅、啟閉固脫。選擇患者頭部、上肢、下肢等對應穴位進行針刺能夠促進腦組織缺氧缺血癥狀的改善,保障腦組織血流供應,進而改善腦部氧代謝,促進神經功能改善。當患者腦組織缺血受損后,hs-CRP指標會呈現升高趨勢,通過對該指標的監測能夠幫助臨床了解患者腦組織損傷程度;IL-6則具有抗炎、致炎雙重作用,致炎作用會導致缺血再灌注損傷明顯加重。此試驗經過治療炎癥因子水平在觀察組改善更為突出,體現了該治療方案對患者炎癥因子水平的改善作用。在NIHSS評分及BI評分改善方面觀察組更為突出,療效優于對照組,體現了該治療方案的有效性。2組均無嚴重不良反應,說明采用該方案治療安全可靠。但基于研究時間及現有條件的限制,收集樣本量較少,有待進一步大規模研究,且觀察指標不夠全面,今后臨床研究應增加隨訪指標,從更多方面挖掘天麻鉤藤飲、針刺療法在急性腦梗死治療中的優勢及作用機制。
綜上所述,天麻鉤藤飲與針刺聯合應用于急性腦梗死治療,與西醫治療相比優勢更為突出,在改善炎癥因子水平及神經功能方面作用顯著,有利于提高日常生活能力,安全有效,可予以推廣。

