不同手術入路治療顴骨復合體骨折的對照研究
李常東 王思明
1棗莊市臺兒莊區人民醫院口腔科,棗莊 277400;2連云港市第二人民醫院口腔科,連云港 222006
顴骨是面中部突出的部分,易受到撞擊而發生骨折,其在面部骨折中的發生率僅次于鼻骨[1]。顴骨與額骨、顳骨、蝶骨、上頜骨相聯,因此臨床將顴骨及鄰近骨的骨折統稱為顴骨復合體骨折[2]。顴骨復合體骨折后若存在明顯移位則表現為顴面部塌陷面部外形改變、張口受限、復視、眶下區麻木、眼瞼閉合不全等癥狀,需進行手術治療[3]。除顴骨顴弓骨折外,顴骨與蝶骨、顴骨與上頜骨等解剖連接位置均可能斷裂,骨縫處發生粉碎性骨折,出現眶外側壁和眶下壁骨折、顴上頜縫骨折等[4],因此,顴骨復合體骨折的手術入路多樣。頭皮冠狀切口[5]、口內前庭溝切口[6]、眉弓小切口[7]、瞼下小切口[8]、眶周小切口[9]等均有報道。選擇離骨折部位近的局部小切口入路還是選擇距離骨折部位較遠的半冠狀切口入路,臨床存在不同意見[10-14]。本研究采用前瞻性研究方法根據顴骨復合體骨折的分型,探討復雜顴骨復合體骨折手術中局部小切口入路與半冠狀切口入路行切開復位內固定術的效果,為臨床提供數據參考。
資料與方法
1、一般資料
采用前瞻性研究方法,選擇2017年1月至2021年8月棗莊市臺兒莊區人民醫院口腔科收治的顴骨復合體骨折擬行切開復位內固定患者93例,分為經頭皮半冠狀切口組45例和局部小切口入路組48例。患者致傷原因以交通事故、跌落、運動撞擊為主。納入標準:(1)患者均有不同程度顴面部外形改變或張口受限、復視;(2)行頭面部CT檢查,Zingg顴骨復合體骨折分類[15]為B型(單發性顴骨骨折,發生顴骨復合體移位)、C型(多發性顴骨骨折,顴骨復合體粉碎性骨折);(3)單側顴骨復合體骨折;(4)研究對象知情同意并簽署知情同意書。排除未成年患者及陳舊性骨折患者。
本研究經棗莊市臺兒莊區人民醫院醫學倫理委員會批準(2017-12)。
2、手術方法
小切口組選擇眶下切口、眉弓切口,根據需要聯合口內前庭溝切口。眶下切口平行下瞼緣2~3 mm切開眼瞼皮膚,切口長度1.5 cm左右,分離皮下組織,暴露骨折線。眉弓切口于眉弓外弧形切開皮膚,切口長度1.5 cm左右,切開骨膜,暴露眶外側壁的顴額縫。用器械撬動使顴骨復合體復位,或經口內前庭溝切口伸入器械至后下方,頂起顴骨復合體復位。以小鈦板或微型螺釘多點內固定。沖洗,放置引流,分層縫合,加壓包扎。
半冠狀切口組經頭皮半冠狀切口,根據需要聯合口內前庭溝切口,自額中縫至患側耳屏前沿發際做切口,半冠狀切口切開頭皮直至帽狀腱膜下層,向下翻瓣。在眉弓上緣切開骨膜,顳部自顴弓根上方2 cm處斜向前上方切開顳筋膜淺層,向下繼續翻瓣。切開骨膜,充分暴露顴弓、顴骨、眶外緣骨折部位,松動復位骨折,在顴額縫、顴顳縫、顴牙槽嵴使用微型鈦板內固定。逐層縫合切口,放置引流,頭皮切口采用負壓引流。
術后均常規應用抗生素預防感染。CT復查顴骨復合體骨折情況。
3、觀察指標
記錄兩組手術時間、術中出血量。于術后3個月再次行頜面部CT三維重建,觀察骨折復位以及愈合情況。參照董正謀等[12]的方法評估復位愈合效果。良好:外形對稱,皮質骨連續,固定物無移位,張口度正常;較好:外形基本對稱,皮質骨連續良好,固定物無移位,張口度正常;差:外形對稱欠佳,皮質骨有凹陷或隆起,固定物移位,可伴一定程度的張口受限。各組復位成功率=(良好例數+較好例數)/總例數×100%。記錄術區禿發、頭皮感覺障礙等不良反應發生情況。
4、統計學分析
采用SPSS18.0統計軟件,計量資料先檢測數據方差齊性及是否符合正態分布,方差齊、符合正態分布則以(±s)表示,兩組間的數據比較行獨立樣本t檢驗,計數資料采用例(%)表示,行χ2檢驗,以P<0.05為差異有統計學意義。
結 果
1、一般資料比較
兩組年齡、性別、Zingg分類比較,差異均無統計學意義(均P>0.05),見表1。
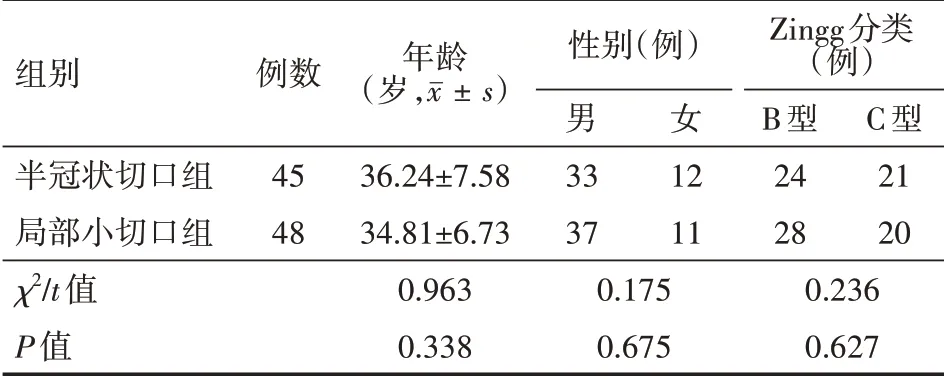
表1 兩組顴骨復合體骨折患者一般資料比較
2、圍術期指標比較
半冠狀切口組手術時長和術中出血量均高于局部小切口組,差異均有統計學意義(均P<0.05),見表2。
表2 兩組顴骨復合體骨折患者出血量及手術時長比較(±s)
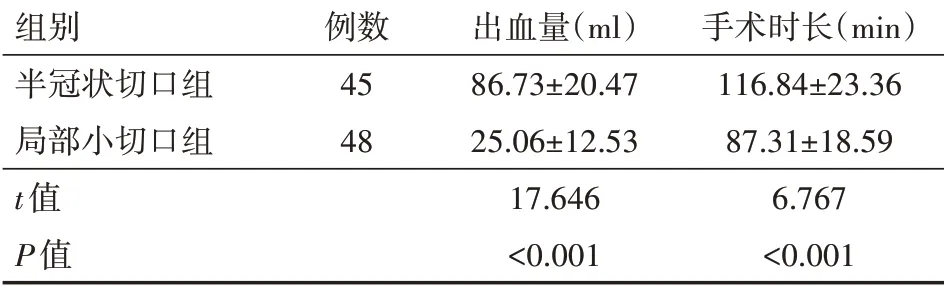
表2 兩組顴骨復合體骨折患者出血量及手術時長比較(±s)
注:局部小切口組選擇眶下切口、眉弓切口,根據需要聯合口內前庭溝切口;半冠狀切口組經頭皮半冠狀切口,根據需要聯合口內前庭溝切口
組別半冠狀切口組局部小切口組t值P值例數45 48出血量(ml)86.73±20.47 25.06±12.53 17.646<0.001手術時長(min)116.84±23.36 87.31±18.59 6.767<0.001
3、復位成功率比較
半冠狀切口組復位成功率為97.78%(44/45),高于局部小切口組83.33%(40/48),差異有統計學意義(χ2=5.544,P=0.189);兩組B型復位成功率比較,差異無統計學意義(χ2=1.783,P=0.182);半冠狀切口組C型復位成功率為95.24%(20/21),高于局部小切口組70.00%(14/20),差異有統計學意義(χ2=4.609,P=0.032)。見表3。
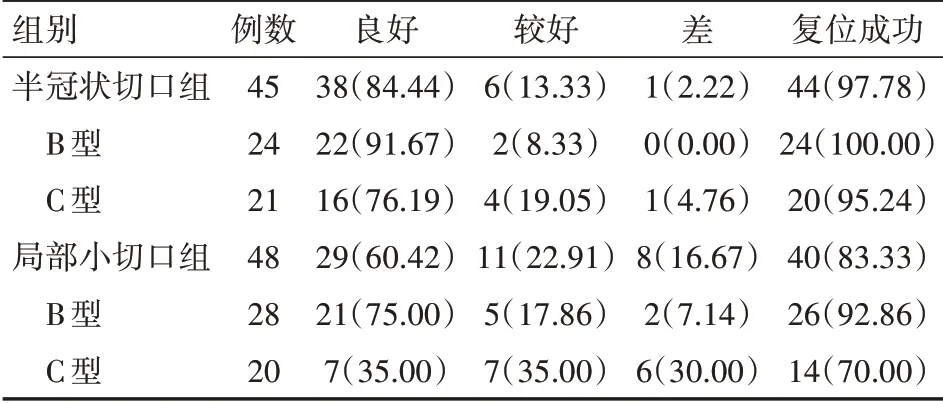
表3 兩組顴骨復合體骨折患者復位成功率比較[例(%)]
4、并發癥發生率比較
半冠狀切口組不良反應發生率為24.44%(11/45),高于局部小切口組6.25%(3/48),差異有統計學意義(χ2=6.012,P=0.014),見表4。

表4 兩組顴骨復合體骨折患者并發癥發生率比較[例(%)]
討 論
顴骨復合體骨折的治療原則是恢復顴面部的對稱,解決口、眼等功能障礙[16-18],手術入路不僅要考慮面部解剖、生理特點,也要考慮面部美觀的要求[19-20],因此,對顴骨復位體骨折入路的選擇尤為重要。
冠狀切口是20世紀80年代首先用于顱面畸形的手術,此后,冠狀或半冠狀切口成為面部中上區骨折的首選入路[21-22]。半冠狀入路能充分暴露顴額縫、眶外側壁及眶下壁、顴骨、顴弓、上頜竇前壁,手術視野清晰,能在直視下完成解剖復位,骨折復位準確,內固定可靠[23]。有學者認為,半冠狀耳屏延伸入路雖然切口長,但大部分切口都隱藏于發際線內,實際可見的切口比局部小切口短[24]。此外,顴骨上附麗有眼輪匝肌、咬肌、顳肌、顴肌多組肌肉,各肌群牽拉顴骨影響了顴骨的穩定性,不利于顴骨復合體骨折的骨性愈合,需通過三維復位獲得顴骨的穩定性[25-27],冠狀切口暴露充分,不必行顴蝶區及眶下區的固定即能完成面部的三點固定。但是半冠狀切口損傷較大、出血較多,本研究中半冠狀入路組的出血量明顯高于局部小切口組,同時,因解剖復雜,半冠狀入路手術時間也長于局部小切口入路。
局部小切口入路可直達術區,入路路徑短,切口小,組織損傷較小,避開了冠狀入路血供豐富的頭皮區域[28-29]。不僅縮短了手術時間,降低出血量,術后面部感覺異常、切口局部禿發、顳部軟組織凹陷等并發癥的發生率也低于半冠狀入路。這主要是由于小切口入路剝離的組織少,切口范圍小對面神經及骨折區域組織的活動度影響小,因此術后軟組織恢復快,凹陷、感覺異常等并發癥發生率小。但是,局部小切口入路不能直視顴骨復合體骨折的整體情況,只能盲探有些部位,影響了骨折的徹底松解,不利于有效復位。鐵鈴[30]將64例單側顴骨復合體骨折患者根據手術入路分為半冠狀切口入路組、冠狀切口合并前庭溝切口入路組、局部小切口入路組及瞼緣下切口合并前庭溝切口入路組共4組,應用Mimics軟件對術后頜面部三維CT數值進行數據分析。計算出4組不同手術方式的骨位移量,發現冠狀切口合并前庭溝切口手術入路組術后骨位移量最小,局部小切口術后骨位移量最大。本研究患者中,局部小切口組的復位成功率低于半冠狀入路組。筆者發現Zingg分類B型患者兩組間差異無統計學意義(P>0.05),C型患者小切口復位成功率低于半冠狀組,差異有統計學意義(P<0.05)。由于C型骨折為顴骨粉碎性骨折,該類復雜性骨折小切口復位時視野受限,周圍軟組織的牽拉使松解復位很難達到解剖復位,因此更適合術野暴露多,能直視下復位的半冠狀入路。應根據不同的骨折類型,選擇更適宜的切口入路。
對于顴骨復合體骨折,手術入路的選擇需同時兼顧功能與外形。對于Zingg分類B型患者可選擇局部小切口入路以降低出血量,減少顳部凹陷、切口局部禿發等并發癥。C型患者可選擇半冠狀入路實現精確復位、可靠固定。

