術(shù)前血清中性粒細(xì)胞-淋巴細(xì)胞比值對動(dòng)脈瘤性蛛網(wǎng)膜下隙出血術(shù)后行氣管切開的預(yù)測價(jià)值
葉景, 李業(yè)海, 林建浩, 黃佛寶, 何桂錄, 劉澤斯, 張良
動(dòng)脈瘤性蛛網(wǎng)膜下隙出血(aneurysmal subarachnoid hemorrhage, aSAH)是常見的腦血管疾病,約占自發(fā)性蛛網(wǎng)膜下隙出血的85%[1]。該病起病急,病情重,可嚴(yán)重?fù)p傷中樞神經(jīng)系統(tǒng)并對多器官產(chǎn)生病理生理影響,死亡率約為50%[1]。對于aSAH患者,尤其是重癥患者,氣道管理尤其重要,是影響患者治療效果及疾病轉(zhuǎn)歸的關(guān)鍵因素。氣管切開術(shù)可以降低氣道阻力,改善氣道順應(yīng)性,減少呼吸道并發(fā)癥,可作為預(yù)計(jì)需要長期機(jī)械通氣(>2周)患者的氣道管理策略。因此,早期確定是否需要行氣管切開術(shù)并及時(shí)進(jìn)行干預(yù),可能可以改善這部分患者的預(yù)后[2-3],但這也是臨床治療過程中面臨的主要困難。
血清中性粒細(xì)胞-淋巴細(xì)胞比值(neutrophil-to-lymphocyte ratio, NLR)是一種炎癥標(biāo)志物,已被證實(shí)可用于預(yù)測aSAH的并發(fā)癥和預(yù)后[4-8]。但目前NLR是否能預(yù)測及甄別aSAH患者行氣管切開的必要仍不明確。本研究擬通過分析入院時(shí)患者的血清NLR水平與術(shù)后行氣管切開術(shù)的相關(guān)性,探討血清NLR預(yù)測aSAH術(shù)后行氣管切開的應(yīng)用價(jià)值。
1 對象與方法
1.1 對象 回顧性收集2013年1月— 2021年1月
筆者醫(yī)院行腦動(dòng)脈瘤手術(shù)的385例患者,其中男性150例,女性235例,年齡(53.7±11.3)歲。納入標(biāo)準(zhǔn):(1)年齡>18歲。(2)術(shù)前血管造影檢查提示aSAH,肺部CT檢查排除肺部感染。(3)入院前未在外院接受治療。(4)入院后接受開顱夾閉或介入栓塞手術(shù)。(5)對回顧性研究知曉并簽署知情同意書。排除標(biāo)準(zhǔn):(1)醫(yī)療記錄信息不完整。(2)既往或者術(shù)前行氣管切開。(3)長期服用類固醇、抗凝藥或免疫抑制劑。(4)合并其他重大疾病,如系統(tǒng)性紅斑狼瘡等免疫性疾病及惡性腫瘤。
1.2 方法 收集患者的年齡、性別、并發(fā)癥等一般性資料,格拉斯哥昏迷評分(Glasgow coma scale, GCS)、Hunt-Hess分級、世界神經(jīng)外科聯(lián)盟分級量表(world federation of neurological societies scale, WFNS)、mFisher評分等病情評估量表,術(shù)前血清檢測指標(biāo),動(dòng)脈瘤大小與位置,手術(shù)時(shí)長與手術(shù)方式,手術(shù)后是否行氣管切開等資料。根據(jù)術(shù)后是否行氣管切開將患者分為氣切組與未氣切組。患者的診斷和治療過程均根據(jù)aSAH的管理指南[9]實(shí)施。患者入院時(shí)病情評分由經(jīng)驗(yàn)豐富的高年資神經(jīng)外科醫(yī)生完成,包括:GCS評分、Hunt-Hess分級、WFNS分級及mFisher評分。GCS評分根據(jù)患者睜眼反應(yīng)、語言反應(yīng)及肢體運(yùn)動(dòng)進(jìn)行評估。Hunt-Hess分級根據(jù)患者的癥狀、意識、神經(jīng)功能障礙、并發(fā)癥情況進(jìn)行評估。WFNS分級根據(jù)GCS評分情況、神經(jīng)功能障礙、偏癱及失語情況進(jìn)行評估。mFisher評分根據(jù)CT檢查反應(yīng)的蛛網(wǎng)膜下隙出血的出血量、積血薄厚、彌散或局部、有無腦室內(nèi)積血進(jìn)行評估。動(dòng)脈瘤的大小與方位由經(jīng)驗(yàn)豐富的影像科醫(yī)生做出評估,開顱夾閉手術(shù)及介入栓塞治療由兩位經(jīng)驗(yàn)豐富的神經(jīng)外科醫(yī)生執(zhí)行。氣管切開指征:(1)具有明顯的呼吸困難,監(jiān)測動(dòng)脈血氧分壓≤60 mmHg(1 mmHg=133.3 Pa)及血氧飽和度≤90%,予以吸氧處理后無明顯改善。(2)神志深昏迷且預(yù)計(jì)短時(shí)間內(nèi)無法恢復(fù)清醒,伴有痰多或頻繁嘔吐,存在誤吸風(fēng)險(xiǎn)。(3)呼吸道不暢或梗阻,咳嗽反射減弱,伴有肺部感染。根據(jù)患者的病情和臨床指征,由神經(jīng)外科醫(yī)師與重癥醫(yī)學(xué)科、耳鼻咽喉科醫(yī)師共同商議,對預(yù)計(jì)需要2周以上的人工氣道及呼吸支持的患者進(jìn)行氣管切開。所有患者在入院后進(jìn)行包括血常規(guī)在內(nèi)的術(shù)前常規(guī)檢查。根據(jù)血常規(guī)結(jié)果計(jì)算炎癥指標(biāo)如下:NLR,淋巴細(xì)胞-單核細(xì)胞比值(lymphocyte-monocyte ratio, LMR),血小板-淋巴細(xì)胞比值(platelet-lymphocyte ratio, PLR)。由于C反應(yīng)蛋白(C-reactive protein, CRP)及降鈣素原(procalcitonin, PCT)等炎癥指標(biāo)并非所有患者常規(guī)術(shù)前檢查指標(biāo),不納入統(tǒng)計(jì)。
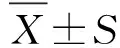
2 結(jié) 果
2.1 一般資料比較 氣切組36例,男性17例,女性19例,年齡(59.2±9.68)歲;未氣切組349例,男性133例,女性216例,年齡(53.2±11.3)歲。氣切組NLR水平較未氣切組高[16.04 (11.39~19.97)vs6.95 (4.11~11.19),P<0.001]。此外,氣切組的年齡、Hunt-Hess分級、WFNS分級、mFisher分級、合并高血壓病、合并糖尿病、入院收縮壓、術(shù)前白細(xì)胞水平、術(shù)前中性粒細(xì)胞水平、術(shù)前PLR、動(dòng)脈瘤大小、后循環(huán)動(dòng)脈瘤、遲發(fā)性腦缺血、遲發(fā)性腦血管痙攣發(fā)生率明顯高于未氣切組(P<0.05),GCS評分、術(shù)前淋巴細(xì)胞水平、術(shù)前血小板水平、術(shù)前LMR明顯低于未氣切組(P<0.05,表1)。
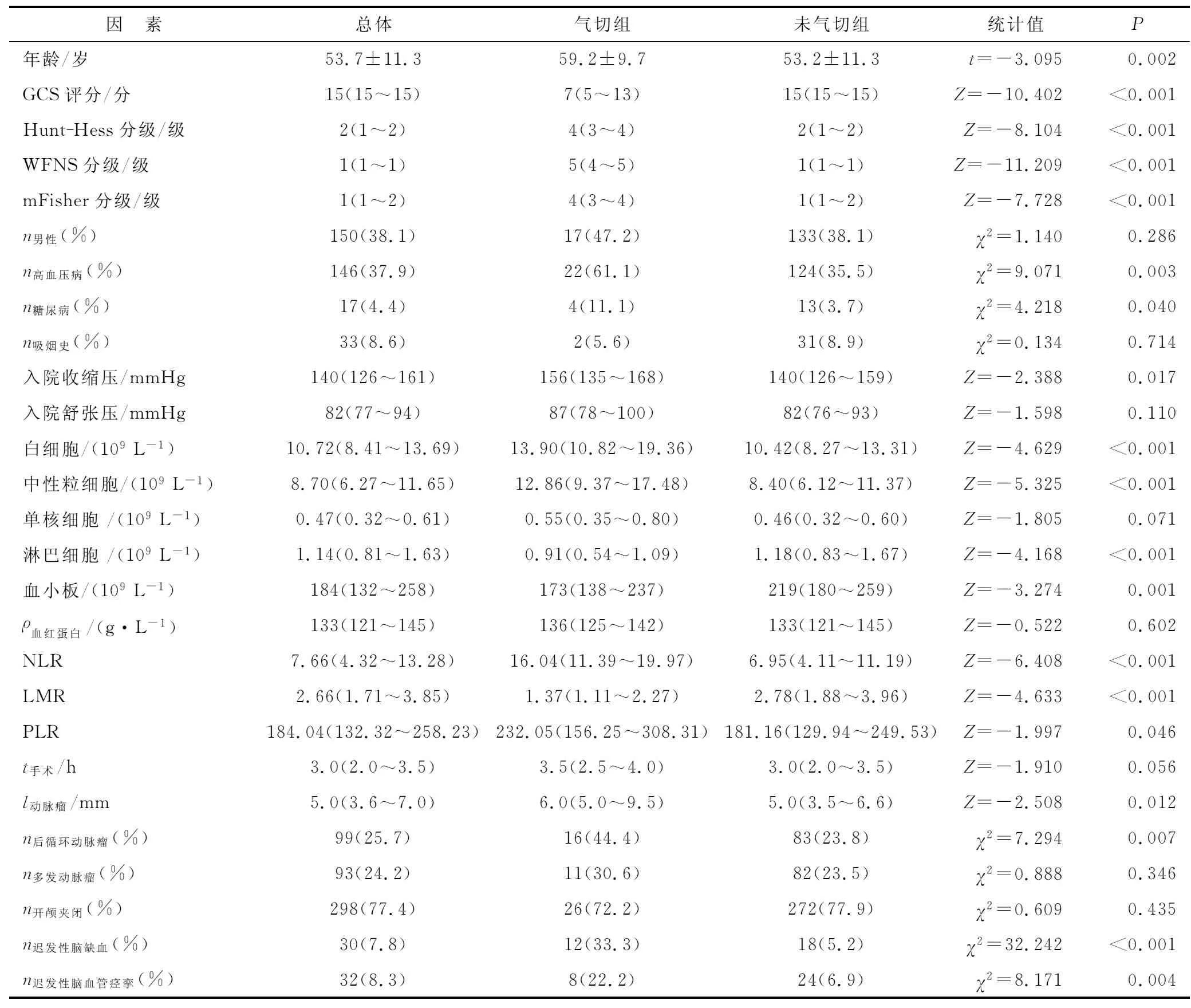
表1 氣切組和未氣切組的一般性資料比較Tab.1 Comparison of general characteristics between postoperative tracheostomy group and non-postoperative tracheostomy group
2.2 單因素與多因素logistic回歸分析評估NLR與氣切組患者的相關(guān)性 單因素logistic回歸分析發(fā)現(xiàn),年齡、GCS評分、Hunt-Hess分級、WFNS分級、mFisher評分、高血壓病、糖尿病、入院收縮壓、白細(xì)胞水平、中性粒細(xì)胞水平、淋巴細(xì)胞水平、單核細(xì)胞水平、血小板水平、NLR、PLR、手術(shù)時(shí)長、動(dòng)脈瘤大小、后循環(huán)動(dòng)脈瘤與氣切組患者獨(dú)立相關(guān)。多因素logistic回歸分析(forward)發(fā)現(xiàn),年齡(OR=1.05, 95% CI:1.00~1.10)、WFNS分級(OR=3.47, 95% CI:2.41~4.98)、NLR(OR=1.09,95% CI:1.02~1.16)、后循環(huán)動(dòng)脈瘤(OR=3.07, 95% CI:1.08~8.74)是氣切組患者的獨(dú)立預(yù)測因素(表2)。
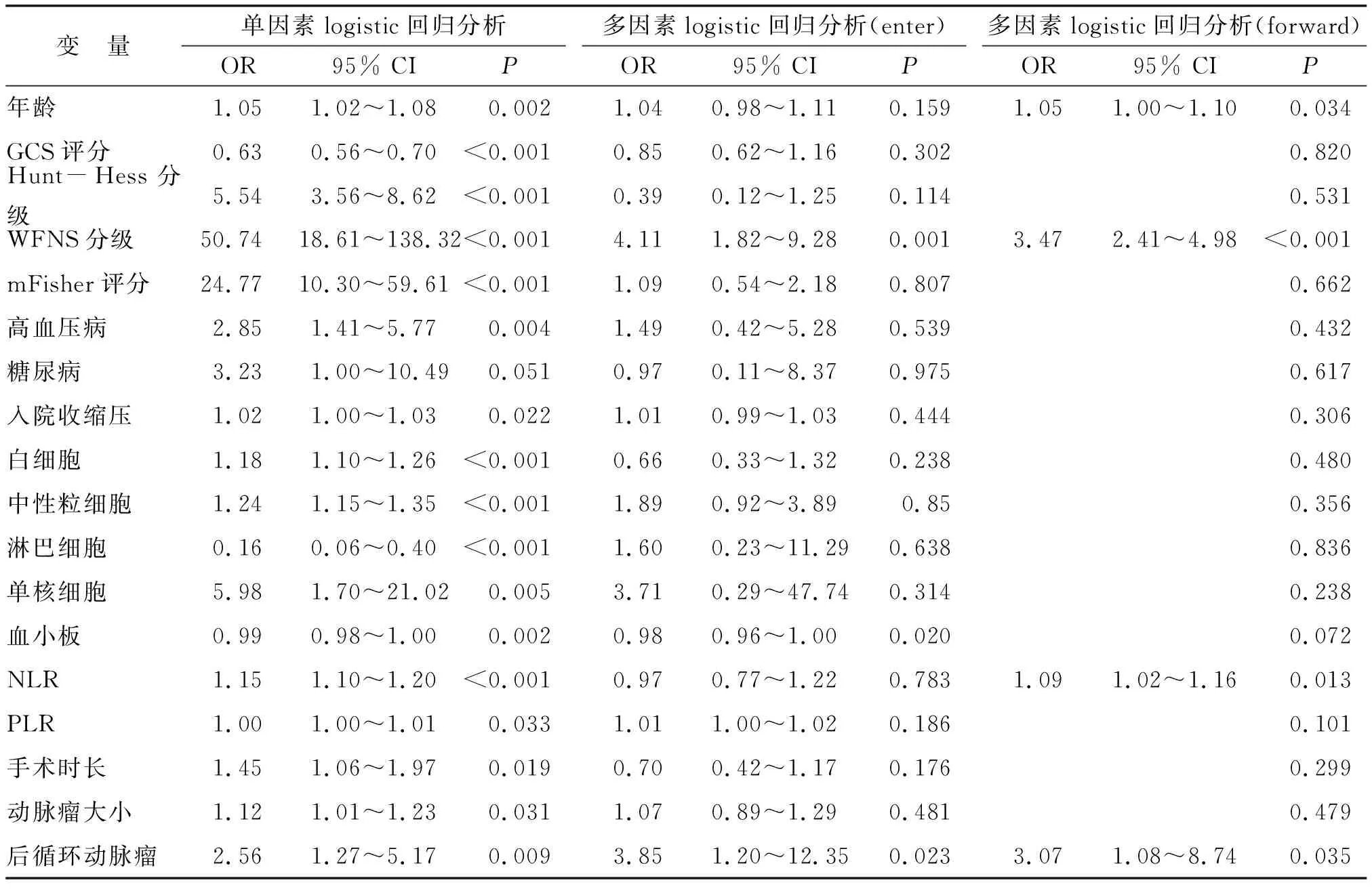
表2 與氣切組患者可能相關(guān)的因素的單因素與多因素logistic回歸分析Tab.2 Univariate and multivariate logistic analysis of factors possibly associated with patients in postoperative tracheostomy group
2.3 ROC曲線和Delong檢驗(yàn)分析NLR對氣切組患者的預(yù)測性能 采用ROC曲線分析發(fā)現(xiàn)(圖1),NLR預(yù)測氣切組患者的曲線下面積為0.824(95% CI:0.782~0.861),最佳界值為11.03,敏感性為83.33%,特異性為74.79%,約登指數(shù)為0.581。年齡、WFNS分級及后循環(huán)動(dòng)脈瘤預(yù)測氣切組患者的曲線下面積分別為0.665(95% CI:0.616~0.712)、0.922(95% CI:0.890~0.947)、0.603(95% CI:0.553~0.653),敏感性分別為50.00%、86.11%及44.44%,特異性分別為77.65%、89.11%及76.22%,約登指數(shù)分別為0.277、0.752 及 0.207。Delong檢驗(yàn)分析發(fā)現(xiàn),NLR的預(yù)測性能較WFNS分級差(Z=3.182,P=0.002),但優(yōu)于年齡(Z=2.905,P=0.004)和后循環(huán)動(dòng)脈瘤(Z=4.016,P<0.001)。
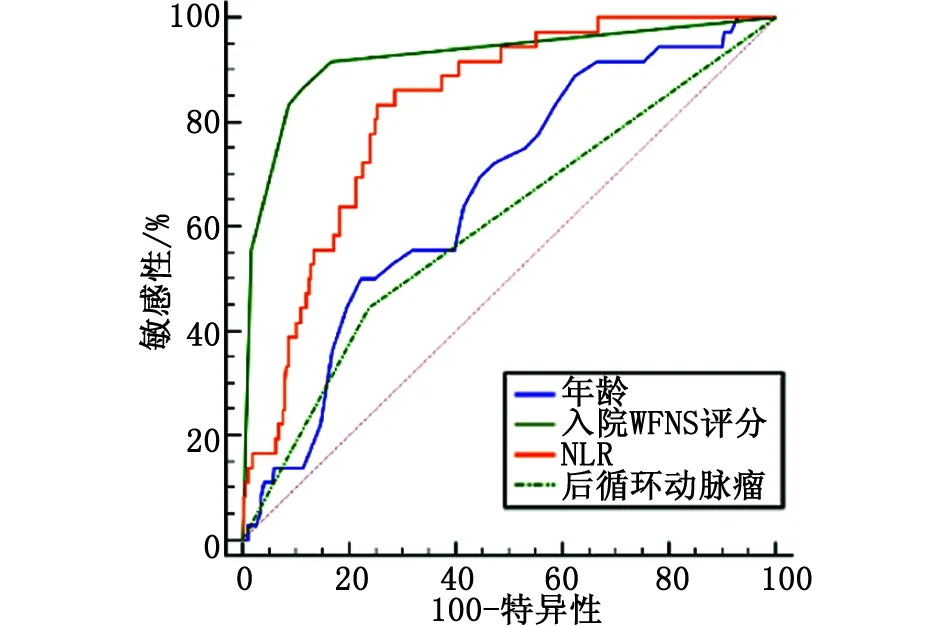
NLR:中性粒細(xì)胞-淋巴細(xì)胞比值。圖1 年齡、WFNS評分、NLR與后循環(huán)動(dòng)脈瘤預(yù)測氣切組患者的ROC曲線Fig.1 Receiver operating characteristic curves of age, WFNS score, NLR, and posterior circulation aneurysm for predicting patients in postoperative tracheostomy group
入院Hunt-Hess分級、入院mFisher評分、術(shù)前白細(xì)胞水平預(yù)測氣切組患者的曲線下面積分別為0.881(95% CI:0.845~0.912)、0.855(95% CI:0.815~0.888)、0.734(95% CI:0.687~0.778),敏感性分別為83.33%、80.56%及44.44%,特異性分別為85.39%、85.67%及91.12%,約登指數(shù)分別為0.687、0.662、0.356。Delong檢驗(yàn)分析發(fā)現(xiàn),NLR的預(yù)測性能與入院Hunt-Hess分級、入院mFisher評分相當(dāng)(Z=1.619,P=0.106;Z=0.893,P=0.372),優(yōu)于術(shù)前白細(xì)胞水平(Z=2.128,P=0.033)(圖2)。
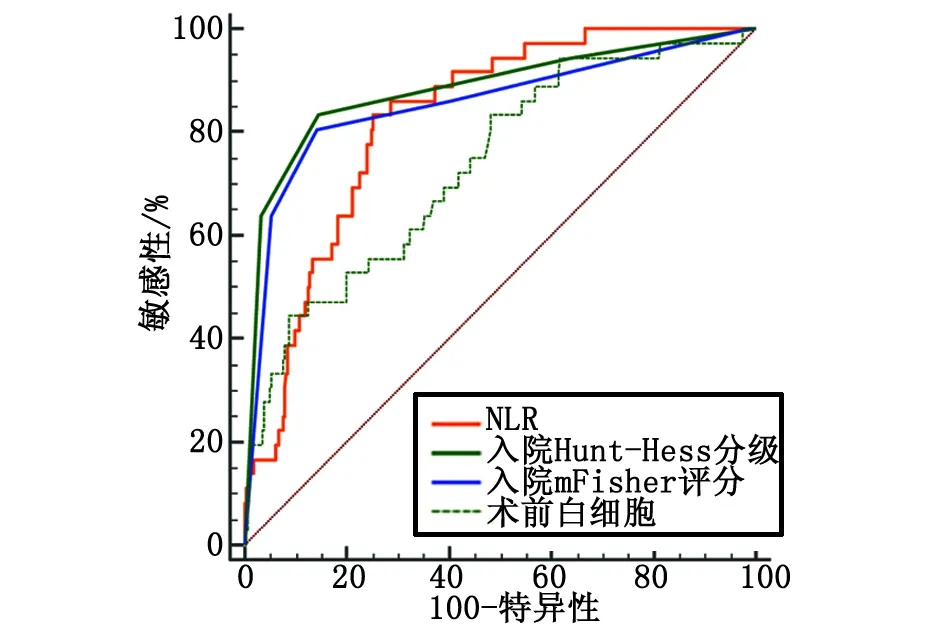
NLR:中性粒細(xì)胞-淋巴細(xì)胞比值。圖2 NLR、入院Hunt-Hess分級、入院mFisher評分、術(shù)前白細(xì)胞預(yù)測氣切組患者的ROC曲線Fig.2 Receiver operating characteristic curves of NLR, admission Hunt-Hess grade, admission mFisher score, and preoperative leukocyte level for predicting patients in postoperative tracheostomy group
3 討 論
許多aSAH的患者常伴有不同程度的意識障礙,需要機(jī)械通氣以輔助呼吸。然而,部分長期機(jī)械通氣的患者存在拔管和脫機(jī)困難,需要切開氣管以達(dá)到早期脫機(jī)。與氣管插管相比,及時(shí)的氣管切開可改善呼吸力學(xué),如降低氣道壓、提高順應(yīng)性。另外,有研究表明,早期氣管切開可以縮短住院時(shí)間,改善卒中患者的預(yù)后[2-3]。但目前針對aSAH患者,如何早期判斷與甄別是否需要行氣管切開仍未明確。因此,尋求能預(yù)測aSAH患者需要行氣管切開的指標(biāo)具有重要的臨床意義。NLR已被證實(shí)可用于術(shù)后肺炎的預(yù)測,受到了廣泛的關(guān)注[4]。
本研究發(fā)現(xiàn),與未氣切組比較,氣切組的aSAH患者入院時(shí)的NLR水平明顯更高(P<0.001)。進(jìn)一步行單因素回歸分析發(fā)現(xiàn),包括NLR在內(nèi)的諸多因素如GCS評分、Hunt-Hess分級、高血壓病、糖尿病、入院收縮壓、手術(shù)時(shí)長等是aSAH患者術(shù)后行氣管切開的相關(guān)因素。多因素logistic回歸分析顯示,NLR(OR=1.09,95% CI:1.02~1.16,P=0.013)、年齡、WFNS分級及動(dòng)脈瘤位置是氣切組患者的獨(dú)立預(yù)測因素。GCS評分、Hunt-Hess分級等其他因素被證實(shí)不是術(shù)后氣管切開的獨(dú)立預(yù)測因素。高齡、高WFNS分級可反映患者病情的嚴(yán)重程度及預(yù)后[10-13]。既往研究表明,后循環(huán)aSAH的患者氣管切開發(fā)生率要高于前循環(huán)[14],本研究結(jié)果與此一致。進(jìn)一步通過ROC曲線分析發(fā)現(xiàn),NLR預(yù)測氣切組患者的性能良好(AUC>0.8)。與年齡、術(shù)前WBC、入院Hunt-Hess分級、入院mFisher評分、WFNS分級及動(dòng)脈瘤位置比較,NLR的預(yù)測性能雖不如WFNS分級(P<0.05),但與入院Hunt-Hess 分級、入院mFisher評分相當(dāng)(P>0.05),且優(yōu)于患者年齡、術(shù)前WBC和動(dòng)脈瘤位置(P<0.05)。AL-MUFTI等[15]發(fā)現(xiàn),NLR可以作為aSAH患者發(fā)生遲發(fā)性腦缺血的預(yù)測因素,高NLR的aSAH患者可能處在更加強(qiáng)烈的炎癥和免疫失調(diào)狀態(tài),這可能導(dǎo)致遲發(fā)性腦血管痙攣或遲發(fā)性腦缺血等臨床上不易察覺的并發(fā)癥,而這些并發(fā)癥可加重患者的意識障礙,增加氣管切開概率,這是未來進(jìn)一步研究的重點(diǎn)。
綜上所述,本研究發(fā)現(xiàn),NLR可作為aSAH患者術(shù)后行氣管切開的獨(dú)立預(yù)測因素,與年齡、動(dòng)脈瘤位置比較,顯示出較好的預(yù)測性能。本研究也存在諸多不足之處。首先,本研究是單中心資料,病例收集的代表性存在一定的局限性。其次,樣本量的相對不足可能造成一定的偏倚,介入治療病例較少。再者,NLR作為非特異性的炎癥標(biāo)志物,干擾因素較多,特異性有所欠缺。因此,未來仍需要大樣本、多中心的前瞻性的研究來驗(yàn)證NLR預(yù)測aSAH患者術(shù)后行氣管切開的價(jià)值。

