血液透析尿毒癥患者出現導管相關性感染的病原菌特點與相關影響因素分析
裴 飛
(霍林郭勒市人民醫院腎病科,內蒙古 通遼 029200)
尿毒癥是腎功能喪失后,機體內部生化過程紊亂而產生的一系列復雜的綜合征。現階段,臨床上治療尿毒癥主要采用血液透析的方式,其主要是利用血液透析機進行凈化血液,使體內的廢物與多余的水分排出,進而發揮改善腎功能的作用,緩解患者的臨床癥狀,控制病情進展,但在治療過程中部分患者易發生心律失常、導管相關性感染等并發癥[1]。由于在進行血液透析治療時,常需要留置導管,而臨時導管出口與血管相近,容易致使病菌入血,造成導管相關性感染,而導管相關性感染會造成機體內環境紊亂,是尿毒癥患者死亡的主要原因之一[2]。基于此,本研究旨在探討血液透析尿毒癥患者出現導管相關性感染的病原菌特點與影響其發生的相關危險因素,為臨床血液透析尿毒癥患者出現導管相關性感染的防治提供相關依據,現報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2019年9月至2021年9月霍林郭勒市人民醫院收治的130例行血液透析尿毒癥患者的臨床資料。診斷標準:參照《尿毒癥透析和腎移植治療指南》[3]中的相關診斷標準。納入標準:符合上述診斷標準且經腎功能檢查確診者;近3個月未出現嚴重并發癥者;臨床病例資料完整者等。排除標準:存在免疫系統疾病者;存在嚴重心、肺等功能異常者;合并其他部位感染者;合并血液性疾病者等。按其是否發生導管相關性感染分為感染組(40例)與非感染組(90例),其中導管相關性感染診斷標準依據《中國血液透析用血管通路專家共識》[4]:①隧道感染。感染部位:沿導管口置入方向繼續感染>2 cm,沿導管口擠壓后有膿性分泌物,且局部伴有腫脹、疼痛,可能有血流感染,分泌物經細菌培養呈陽性;②出口部位感染。感染部位:出口處2 cm,伴有皮膚腫脹、疼痛等癥狀,有膿性分泌物,可能有血流感染,分泌物經細菌培養呈陽性;③導管相關菌血癥。透析期間患者表現發熱、畏寒等癥狀,部分患者可能會因免疫力低下出現低熱、低血壓等表現,導管內血經細菌培養呈陽性,培養菌落數超過100 cfu/mL,導管內與外周血感染的細菌為同一種,導管血培養細菌數為外周血培養細菌數的5倍。本研究經院內醫學倫理委員會批準。
1.2 研究方法
1.2.1 檢測方法 ①病原菌:檢測感染組患者感染部位分泌物中的病原菌。采集感染組患者的感染部位分泌物作為樣本,使用梅里埃ATB自動細菌鑒定儀進行病原菌培養與鑒定,記錄感染部位的病原菌情況(類型、株數)。②生化檢測:透析前抽取所有患者中心靜脈或外周靜脈血約4 mL,分成兩份,將其中一份置于離心裝置中(3 000 r/min,10 min)離心后,取血清,采用酶聯免疫吸附實驗法檢測血清肝素結合蛋白(HBP)水平;另一份采用全自動血細胞分析儀檢測白細胞計數(WBC)水平。
1.2.2 單因素分析 統計所有患者的臨床資料,主要包括年齡、性別、體質量指數(BMI)、高血壓、糖尿病、貧血、低蛋白血癥、留置導管時間、透析時間、住院時間、血清HBP及全血WBC水平等,并以此為根據對其進行單因素分析。
1.2.3 多因素Logistic回歸分析 將血液透析尿毒癥患者出現導管相關性感染為因變量,將單因素分析中差異有統計學意義的指標作為自變量,采用多因素非條件Logistic回歸分析,篩選影響血液透析尿毒癥患者出現導管相關性感染的危險因素。
1.3 統計學方法 采用SPSS 21.0統計軟件進行數據分析,計數資料以[ 例(%)]表示,采用χ2檢驗;計量資料以(±s)表示,采用t檢驗;危險因素篩選采用多因素非條件Logistic回歸分析。以P<0.05為差異有統計學意義。
2 結果
2.1 病原菌分布情況 病原菌培養結果顯示,40例感染組患者感染部位分泌物中共分離出40株病原菌,其中革蘭氏陽性菌25株(62.50%),以凝固酶陰性葡萄球菌為主;革蘭氏陰性菌15株(37.50%),以大腸埃希菌為主,見表1。
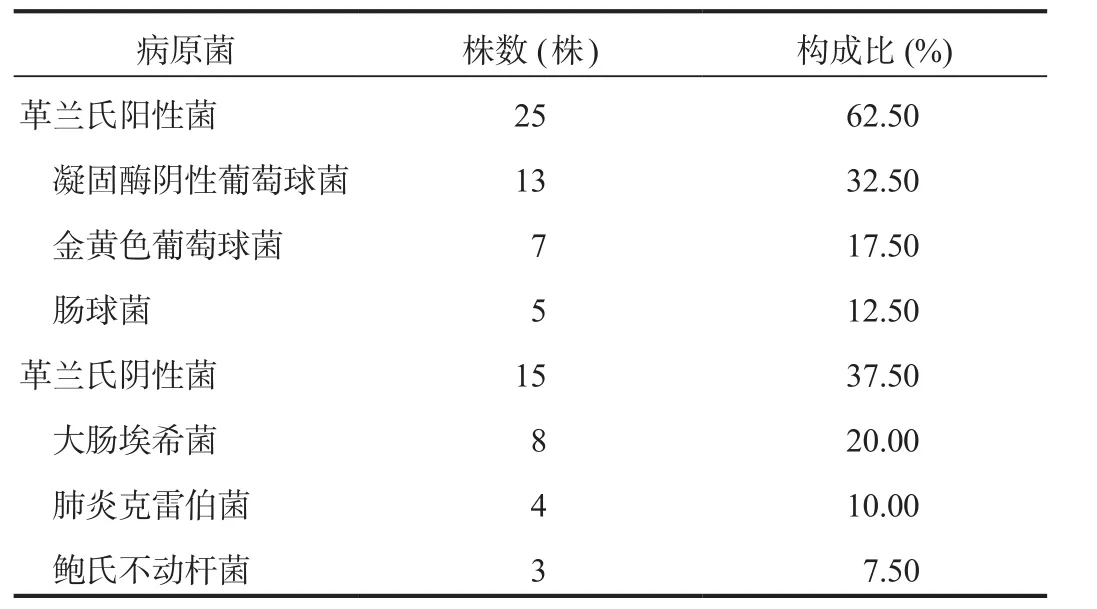
表1 感染組患者病原菌分布情況
2.2 單因素分析 血液透析尿毒癥患者中,感染組年齡≥ 60歲、糖尿病、貧血、低蛋白血癥、留置導管時間 ≥ 4 d、透析時間≥ 1年、住院時間≥ 4 d的患者占比及血清HBP、全血WBC水平均顯著高于非感染組,差異均有統計學意義(均P<0.05),見表2。

表2 影響血液透析尿毒癥患者出現導管相關性感染的單因素分析
2.3 多因素Logistic回歸分析 以血液透析尿毒癥患者出現導管相關性感染為因變量,以單因素分析中差異有統計學意義的指標為自變量,納入多因素Logistic回歸模型分析,結果顯示,年齡≥ 60歲、糖尿病、貧血、低蛋白血癥、留置導管時間≥ 4 d、透析時間≥ 1年、住院時間≥ 4 d、血清HBP、全血WBC水平較高均為血液透析尿毒癥患者出現導管相關性感染的危險因素,差異均有統計學意義(OR= 2.354、2.573、2.206、2.077、3.074、2.380、2.514、1.988、1.906,均P<0.05),見表 3。
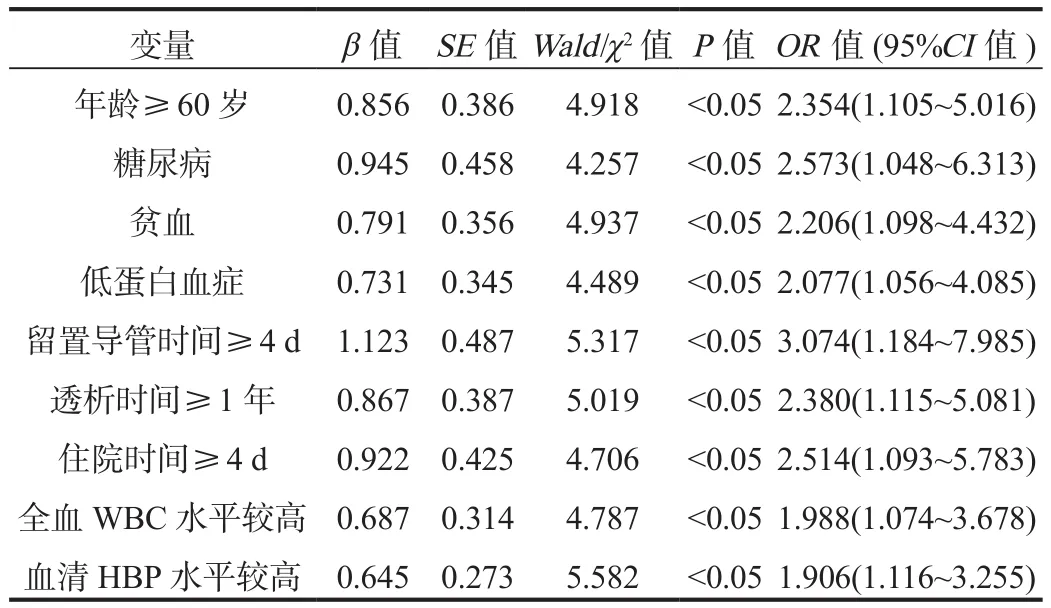
表3 影響血液透析尿毒癥患者出現導管相關性感染的多因素Logistic回歸分析
3 討論
尿毒癥是指在慢性腎臟病的基礎上患者腎功能逐漸出現漸進性、不可逆性的減退性改變,并隨著病情進展發展至終末期的一系列臨床表現[5]。血液透析是臨床治療尿毒癥常用方法,但因其屬于創傷性操作,可導致患者出現導管相關性感染,進而不利于生存質量的提高[6]。
本研究結果顯示,血液透析尿毒癥患者出現導管相關性感染的病原菌主要為革蘭氏陽性菌,占比為62.50%,與化秋菊等[7]研究結果相符。且經多因素Logistic回歸分析結果顯示,年齡≥ 60歲、糖尿病、貧血、低蛋白血癥、留置導管時間≥ 4 d、透析時間≥ 1年、住院時間≥ 4 d、血清HBP、全血WBC水平較高均為血液透析尿毒癥患者出現導管相關性感染的危險因素,與方帆等[8]研究結果相符。分析其原因可能在于,隨著年齡的增長,機體的屏障功能、免疫功能、自我修復功能出現退行性改變,進而增加血液透析尿毒癥患者出現導管相關性感染的風險[9]。因此,醫護人員臨床需嚴格遵守無菌原則,避免采用股靜脈通路透析,控制患者血糖水平,加強患者對留置管的自我管理,盡可能避免導管相關性感染的發生。因糖尿病患者體內的血糖水平較高,存在內分泌代謝紊亂的情況,影響機體內環境,降低機體的免疫功能,更易引起血液透析尿毒癥患者出現導管相關性感染[10]。因此,臨床對患者可予以降糖藥物和相應的護理措施,以降低導管相關性感染發生率。貧血可導致機體的免疫力降低,當患者在受到病原菌侵入時,易發生導管相關性感染。因此,臨床可通過予以患者補鐵劑藥物,改善貧血狀態,以減少血液透析尿毒癥患者出現導管相關性感染。低蛋白血癥患者主要處于蛋白質低水平狀態,可引發代謝紊亂,減少免疫蛋白合成,降低免疫功能,從而增加血液透析尿毒癥患者出現導管相關性感染的風險[11]。因此,臨床可通過制定營養支持方案,補充機體蛋白質,進而改善患者低蛋白血癥,有利于減少導管相關性感染發生。尿毒癥患者進行血液透析治療時,其機體的外循環血流量較大,若留置導管時間、透析時間延長,可能會因生物膜不相容性、治療對機體發生氧化應激反應的刺激,出現炎癥反應,進而提高導管相關性感染分發生率[12]。因此,臨床可通過制定相應的護理措施,減輕治療產生的應激刺激,利于降低導管相關性感染發生率。血清HBP、全血WBC作為臨床常用的生化指標,其可反映機體的炎癥狀態,故其表達水平呈現異常升高趨勢時,可提示血液透析尿毒癥患者機體存在炎性損傷,易導致其導管相關性感染發生[13]。因此,臨床可通過予以患者抗炎藥物,減輕炎癥損傷,進而避免導管相關性感染的發生。
綜上,血液透析尿毒癥患者出現導管相關性感染的病原菌主要為革蘭陽性菌,且年齡≥ 60歲、糖尿病、貧血、低蛋白血癥、留置導管時間≥ 4 d、透析時間≥ 1年、住院時間≥ 4 d、血清HBP、全血WBC水平較高均為血液透析尿毒癥患者出現導管相關性感染的危險因素,因此,臨床可針對上述癥狀患者采取相應措施防治血液透析尿毒癥患者出現導管相關性感染,以改善預后。但因本研究所選的樣本量少,需進行大樣本量、多中心的深入研究。

