胃癌患者實驗室指標與胃癌病理分級的相關性
周真真 曾俊濤 馮紅軍 關李穩 王小紅 龐婉玉 鄭文敏
(三亞中心醫院 海南省第三人民醫院,海南 三亞 572000)
早期胃癌患者臨床癥狀隱匿不典型,常常導致漏診,在臨床上常以手術治療為主,但大部分遠期預后不佳〔1,2〕。胃癌預后與TNM分期和分化的嚴重程度明顯相關,胃癌根據腫瘤浸潤深度、淋巴結轉移情況及遠處轉移情況進行分期,是影響胃癌患者手術方式和預后的重要因素〔3〕。目前,胃鏡下黏膜組織病理是確診胃癌和判斷TNM分期標準,但屬于有創檢查,且患者依從性差,部分確診時已處于胃癌晚期〔1〕。胃癌患者實驗室檢查對其早期診斷、干預和預后評估具有重要的意義,如凝血指標〔D-二聚體(D-D)、纖維蛋白原降解產物(FDP)〕、營養指標〔白蛋白(ALB)、血紅蛋白(Hb)〕、胃蛋白酶原(PG)Ⅰ、PGⅡ、胃蛋白酶原比值(PGⅠ/PGⅡ,PGR)、促胃液素(G)-17、血清腫瘤標志物〔癌胚抗原(CEA)、甲胎蛋白(AFP)、糖鏈抗原(CA)125、CA199、CA153〕與胃癌的發生發展有關〔1,2,4~7〕,而是否與胃癌病理分級的相關性研究甚少。因此,本研究擬選擇凝血功能、營養指標、PG、血清腫瘤標志物等指標和胃癌TNM分期,分析各指標與胃癌分級的相關性,以指導胃癌的早期診斷和治療。
1 資料與方法
1.1一般資料 選擇海南省第三人民醫院2018年6月至2019年12月住院的胃癌患者80例,男45例,女35例,平均年齡(56.2±7.8)歲,根據胃癌TNM分期可分為Ⅰ期16例,Ⅱ期28例,Ⅲ期30例,Ⅳ期6例。兩組年齡、性別、體重指數(BMI)、血壓、血糖、膽固醇、吸煙飲酒史差異無統計學意義(P>0.05)。納入標準:出現惡心、嘔吐、納差、反酸、胃灼痛、嘔血、黑便等消化道癥狀,經胃鏡或術后病理檢測證實為胃癌患者,所有患者未進行放化療。排除標準:其他惡性腫瘤、心肝腎嚴重衰竭、免疫缺陷患者、凝血功能障礙、精神疾病患者。
1.2胃癌病理分期及實驗室指標收集 TNM分期標準:根據國際抗癌聯盟(UICC)和美國癌癥聯合協會(AJCC)擬定的第8版TNM分期〔8〕,T分期:T0為未發現原發癌;T1為癌局限于黏膜(T1a)或黏膜下層(T1b);T2為癌浸潤到黏膜下層,但局限于固有肌層;T3為癌浸潤超過固有肌層,但局限在漿膜下組織,但未侵犯腹膜及鄰近組織;T4為癌浸潤到達漿膜或超出(T4a),侵犯到鄰近臟器(T4b)。N0:無區域淋巴結轉移;N1:1~2 淋巴結轉移;N2:3~6淋巴結轉移;N3a:7~15 淋巴結轉移;N3b:≥16 淋巴結轉移;M0:無遠處轉移;M1:遠處轉移;Ⅰ期:T1N0MO(ⅠA)、T1N1MO、T2N0M0(ⅠB);Ⅱ期:T1-N2M0、T2N1M0、T3NOMO(ⅡA)、T1N3aM0、T2N2-M0、T3N1M0、T4aN0M0(ⅡB);Ⅲ期:T4aN2M0、T2-N2M0、T4aN1M0、T2N3aM0、T4bN0M0(ⅢA)、T1-N3bM0、T2N3bM0、T3N3aM0、T4bN2M0、T4bN1M0、T4aN3aM0(ⅢB)、T3N3bM0、T4aN3bM0、T4bN3aM0、T4bN3bM0(ⅢC);Ⅳ期:M1轉移患者;根據癌的分化程度可分為輕度組和中重度組,Ⅰ、Ⅱ期為輕度組;Ⅲ~Ⅳ期為重度組。
1.3臨床實驗室指標收集 抽取空腹靜脈血,采用全自動生化儀進行檢測,采用酶聯免疫吸附試驗(ELISA)及化學發光免疫法檢測D-D、FDP、ALB、Hb、PGⅠ、PGⅡ、PGR、G-17、CEA、AFP、CA125、CA199、CA153;幽門螺桿菌(Hp)陽性采用C14尿素呼氣試驗檢測檢測,確定Hp感染陽性率;用膠體金法定Hp抗體(Hp-IgG),Hp-IgG≥30 U/ml為Hp-IgG(+)〔7,9〕。
1.4統計學方法 采用SPSS21.0軟件進行χ2檢驗、t檢驗、方差分析、非參數檢驗、Pearson相關性分析、多因素Logistic回歸分析。
2 結 果
2.1實驗室指標與胃癌病理TNM分期的相關性 D-D、FDP、CEA、CA199、CA125與胃癌分期有統計學意義(P<0.05),隨著病理分期升高,D-D、CEA、CA199、CA125水平顯著升高,FDP水平顯著下降(P<0.05),見表1。采用Pearson相關性分析,D-D、CEA、CA199、CA125與胃癌TNM分期呈正相關(r=0.451,0.412,0.482,0.372;均P<0.05),與PGⅠ、FDP呈負相關(r=-0.351,-0.388,P<0.05)。
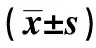
表1 實驗室指標與胃癌TNM分期的關系
2.2實驗室指標與胃癌病理嚴重程度的相關性 兩組D-D、FDP、PGⅠ、CEA、CA199、CA125差異有統計學意義(P<0.05),見表2。
2.3胃癌分級多因素分析 D-D、CEA、CA199是胃癌分級的獨立危險因素(P<0.05)。見表3。
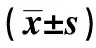
表2 實驗室指標與胃癌嚴重程度的相關性

表3 胃癌分級多因素分析
3 討 論
胃癌是一種常見的消化道腫瘤,其發病率和病死率較高,其中Hp感染、遺傳因素和環境因素是導致胃癌發生發展的相關因素〔1,10~12〕。 在機體內,凝血功能和抗凝血功能是處于動態平衡狀態的,惡性腫瘤患者由于處于高凝狀態,易形成血栓,是造成惡性腫瘤患者死亡率高的重要原因之一〔4,13〕,腫瘤細胞可通過分泌大量的促凝血物質引起機體高凝狀態。D-D是反映機體凝血與纖溶狀態的有效指標,當其明顯升高時,可誘發繼發性纖溶反應。FDP能夠抑制纖維蛋白形成和血小板的聚集,FDP水平下降是體現腫瘤侵襲、遷移的重要指標。在胃癌患者中,D-D水平升高和FDP水平下降,說明機體高凝狀態易促進腫瘤的發生發展、遷移變化〔4,14〕。本研究結果表明凝血功能的變化在胃癌病理分期和嚴重度中發揮重要作用。
營養狀態與胃癌的疾病發生和預后具有相關性,研究表明Hb、ALB水平的下降與胃癌預后不良明顯相關〔4,15〕,BMI與腫瘤浸潤、遷移和發生發展有關,且低BMI患者Hb、ALB水平下降。但本研究尚未發現Hb、ALB水平與胃癌TNM分期的相關性有關,可能與樣本量較少,不具有統計學意義,今后需擴大樣本進一步證實研究。
PG是胃蛋白酶的前體,主要是由胃部泌酸腺的主細胞和黏液頸細胞合成,可分為PGⅠ和PGⅡ,PGR主要由PGⅠ和PGⅡ兩者的比值決定,G-17主要由G細胞分泌,已有相關研究已證實胃癌患者中PGⅠ降低,PGⅡ升高,PGR降低,而G-17分泌升高,與胃癌病變的發生、發展有關〔2,6〕。Hp通過分泌毒素長期定植在胃黏膜組織中,引發病理學改變,其感染及相關IgG抗體陽性對早期胃癌篩查具有指導意義〔2,7〕。盡管研究表明這些指標與正常健康者相比,與胃癌的病變有關,但本研究并未發現其與胃癌TNM病理分級的相關性,但重度胃癌病理改變者PGⅠ水平明顯高于輕度改變者〔7,16〕。
CEA是在胎兒時期出現含多糖的復合物,與腫瘤患者預后相關;CEA125是高分子類糖類蛋白復合物,已成為臨床用于腫瘤判斷常見標志物;CA199是胃腸道腫瘤重要抗原標志物,在評估胃腸道腫瘤上具有明顯特異性;據報道,CEA、CA125和CA199聯合使用比單獨使用CEA具有更高的敏感性〔12〕,對于胃癌診斷及分級研究中具有重要價值〔1,9〕。

