銀屑病甲損害與超聲下遠端指間關節改變的相關性分析
林維茹 王秀環 李建可 張兆光 楊 青 劉國艷
1山東第一醫科大學附屬皮膚病醫院(山東省皮膚病醫院),山東省皮膚病性病防治研究所,濟南,250022;2濰坊醫學院,濰坊,261000;3濰坊醫學院附屬醫院,濰坊,261000
關節病型銀屑病(psoriatic arthritis, PsA)是一種主要侵犯皮膚以及肌肉骨骼系統的慢性炎癥性疾病,外周關節及中軸關節都有可能受累,PsA在我國銀屑病患者中的患病率為6%~13%[1,2]。該病多起病隱匿,關節損害可早于或晚于皮膚損害,嚴重可導致關節畸形。早發現早治療是預防PsA發生畸殘的主要策略之一,目前有研究證實甲損害是PsA發病的危險因素[3]。末端指間關節(distal interphalangeal joint,DIP)作為與甲單元最為密切的關節結構,其受累是PsA的常見表現[4]。附著點炎被認為是PsA早期炎癥過程的觸發中心[5]。附著點部位的炎癥反應,通過炎性因子的釋放和擴散,引起相鄰關節滑膜病變,進而引起關節骨質改變。本研究選擇中重度尋常型PsO患者和PsA患者,通過肌骨超聲評估指甲和深部結構、遠端指間關節病變情況,探索銀屑病患者甲損害與超聲下遠端指間關節改變的關系。
1 資料與方法
1.1 臨床資料 收集2021年6月至2021年10月就診于山東省皮膚病醫院的中重度尋常型銀屑病患者和關節病型銀屑病患者。納入標準:①PsA組符合caspar診斷標準[6];②PsO組符合中重度銀屑病(psoriasis, PsO)診斷標準[7],為尋常型銀屑病患者,無明顯關節疼痛、腫脹;兩組患者知情同意下均接受甲板、甲床、甲母質及遠端指間關節的超聲檢查。排除標準:①有類風濕性關節炎、痛風等導致其他手部骨關節炎的病史;②近期有指甲外傷或長期從事體力勞動者;③合并甲癬者;④3個月內接受過系統治療者。
收集患者基本信息包括年齡、性別、有無家族史等,銀屑病嚴重程度用PASI評分[8]及體表受累面積(BSA)評分表示,甲損害的嚴重程度用mNAPSI評分[9]表示。記錄患者甲損害類型包括甲母質相關甲損害:甲凹點、白甲、甲半月紅斑和甲碎裂,甲床相關甲損害:油滴甲、裂片狀出血、甲剝離和甲下角化過度。
1.2 超聲檢查 同期由兩位超聲科醫師共同完成,超聲檢查設備采用GE LOGIQ S8超聲顯像儀。檢查醫師不知曉患者資料,對患者的DIP關節進行橫向和縱向觀察。
在指甲的中1/3處測量患者的甲板厚度:腹側甲板和背側甲板之間的垂直距離、甲床厚度:腹側甲板至遠節指骨骨皮質之間的距離,同時測量遠端甲母質厚度:腹側甲板與遠節指骨骨皮質在遠端甲母質處的距離(圖1a)。在DIP關節間隙、指伸肌腱附著點部位及甲床部位使用多普勒(power Doppler, PD)超聲掃描評估局部血流情況。對甲床及甲母質部位的血流信號進行評估分級:1級<25%的區域中見融合信號,2級25%~50%的區域中的融合信號,3級>50%的區域的融合信號[10](圖1b)。根據OMERACT超聲組共識[11]定義肌骨超聲下的病理改變。骨侵蝕:在兩個垂直平面上觀察到關節內骨面不連續。骨贅形成:骨表面強回聲團塊。關節積液:關節腔內的無回聲區,可移位和壓縮,不顯示多普勒信號。滑膜炎:關節腔內的異常低回聲區,不可移位及壓縮,可顯示多普勒信號。附著點炎:肌腱增粗/肌腱附著處可見異常低回聲/附著點處多普勒信號增多/附著點處骨質改變(圖2、3)。
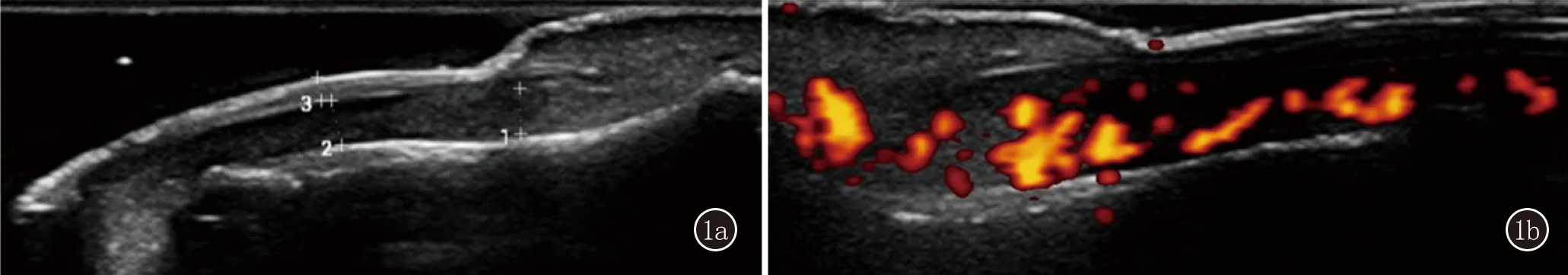
圖1 1a:超聲表現 1甲母質厚度,2甲床厚度,3甲板厚度;1b:多普勒信號評估甲床及甲母質部位血流信號等級
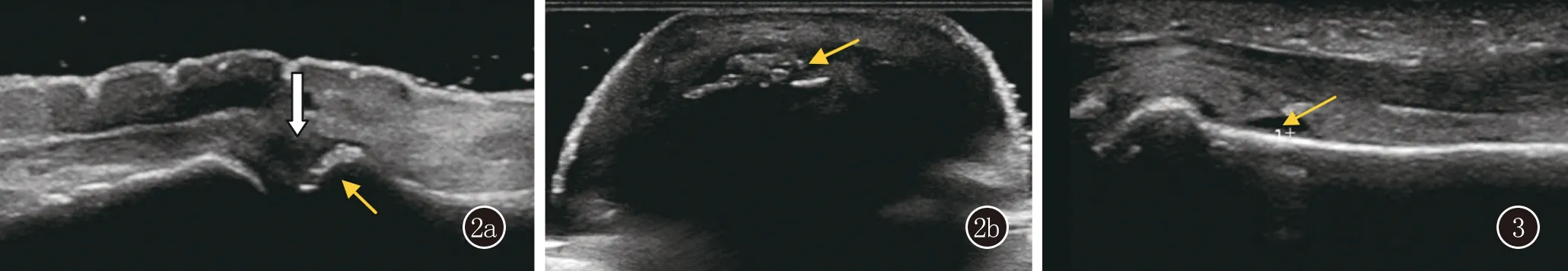
圖2 指伸肌腱附著點增粗,回聲減低(粗箭頭),骨侵蝕、骨贅形成(細箭頭) 圖3 關節積液
1.3 統計學方法 采用SPSS 25.0統計學軟件進行分析,計量資料使用(均數±標準差)或中位數和四分位數間距表示,兩組之間的比較使用獨立樣本t檢驗或Mann-Whitney U檢驗;計數資料使用頻數和百分比表示,組間比較使用卡方檢驗。兩組間等級資料的比較采用秩和檢驗,相關性分析采用二元logistic回歸。P<0.05表示有統計學意義。
2 結果
2.1 一般資料 共納入中重度PsO組患者38例,PsA組患者35例。與中重度PsO組相比,PsA組女性患者比例更高(P=0.008),兩組間年齡有統計學差異(P<0.001),余基線水平無明顯差異。PsA組患者更易發生甲損害(P=0.028)且甲損害發生時總mNAPSI評分高于中重度PsO組(P=0.042)。超聲檢查發現,PsA組中更易發現指伸肌腱附著點炎及骨贅(P<0.001)。見表1。
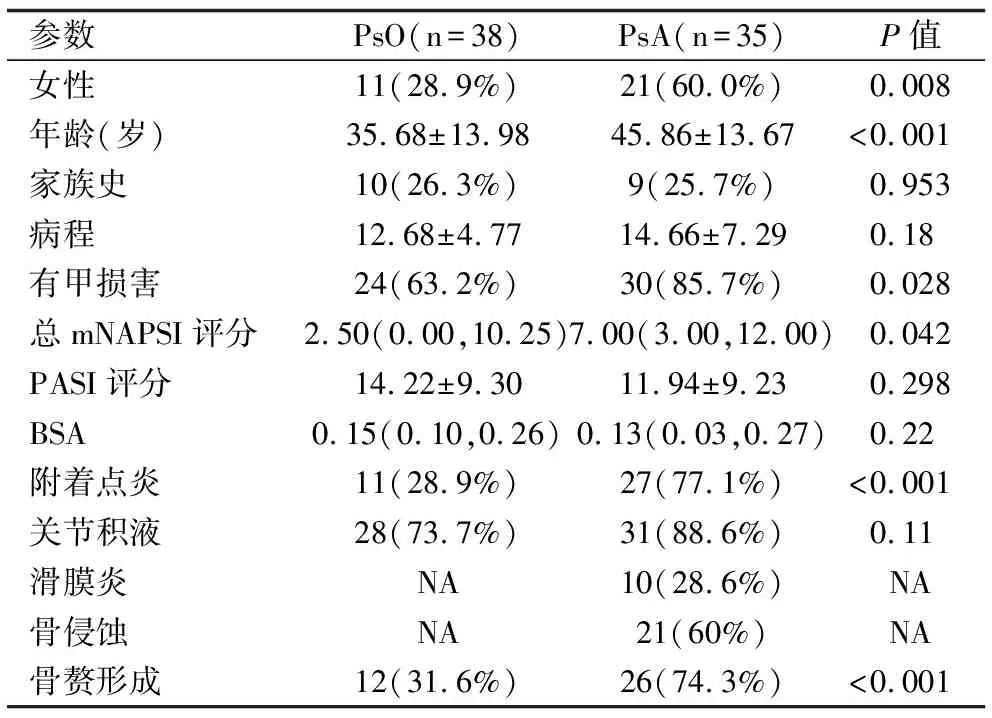
表1 中重度PsO患者和PsA患者基本臨床資料比較
2.2 兩組甲板、甲床、甲母質的比較 比較中重度PsO組和PsA組的甲板厚度、甲床厚度、遠端甲母質厚度,發現兩組甲板厚度之間有統計學差異(0.68±0.15 vs 0.75±0.17,P<0.001),甲床厚度、甲母質厚度之間無統計學差異(表2)。兩組間甲床血流信號強度和甲母質血流信號強度無明顯差異(P=0.956,P=0.743)。

表2 兩組甲超聲測量結果的比較
2.3 同一手指水平甲損害與肌骨超聲下的改變比較 對380根中重度PsO患者的手指和350根PsA患者的手指進行分析,在中重度PsO患者的手指中,甲損害組指伸肌腱附著點炎(11.4% vs 2.6%,P<0.001)、關節積液的檢出率(35.6% vs 12.6%,P<0.001)均高于無甲損害組, 骨贅的檢出率相近(P=0.12)。PsA患者的手指中,甲損害組指伸肌腱附著點炎(41.2% vs 13.9%,P<0.001)、關節積液(33.3% vs 20.8%,P=0.008)、滑膜炎(8.5% vs 2.3%,P=0.011)、骨侵蝕(25.4% vs 8.1%,P<0.001)、骨贅形成(36.2% vs 18.5%,P<0.001)的發生率高于無甲損害組。表3詳盡地描述了所有患者730根手指,在同一手指水平甲損害有無與DIP關節病變關系的比較結果。

表3 所有患者同一手指甲損害與DIP關節末端病變的比較
2.4 指伸肌腱附著點炎與甲損害類型的比較 對所有PsO和PsA患者730根手指的甲損害情況進行分類并統計每個指甲的mNAPSI評分(表4)。有指伸肌腱附著點炎組甲剝離、白甲、甲凹點的發生率高于無指伸肌腱附著點炎組, 前者mNAPSI評分較高,均P<0.001。
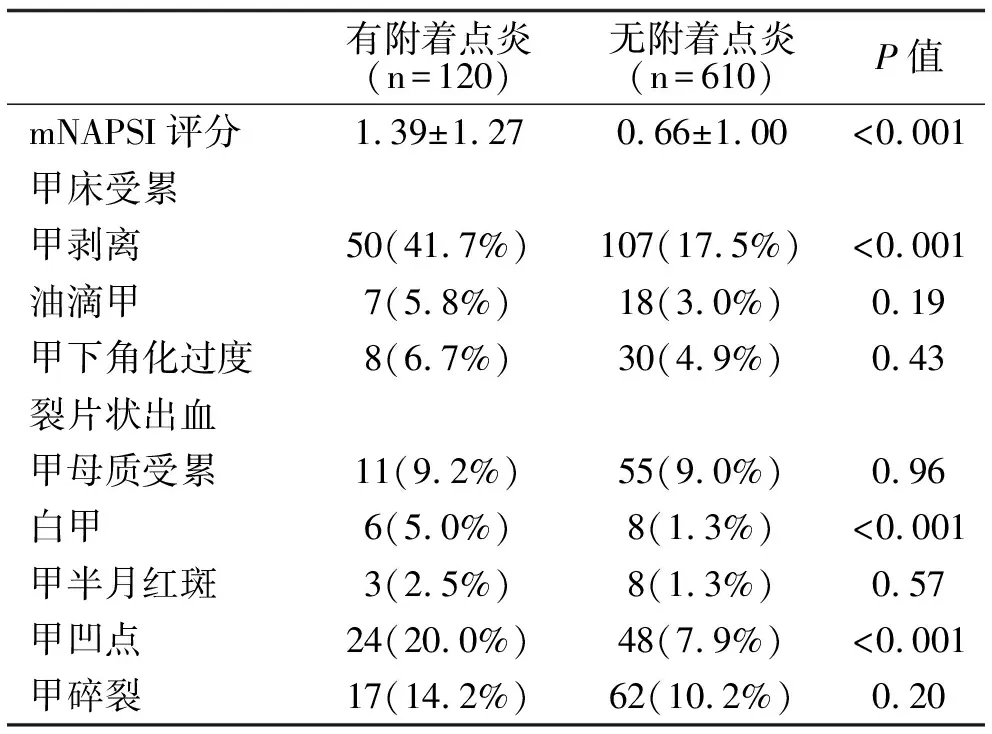
表4 所有患者同一手指指伸肌腱附著點炎與甲損害情況的比較
將這4個變量納入二元Logistic回歸模型(表5), 分析發現mNAPSI評分(P=0.002;OR1.39;95%CI1.13~1.70)、甲剝離(P=0.007;OR2.01;95%CI1.21~3.34)、甲凹點(P=0.017;OR2.02;95%CI1.13~3.60),與指伸肌腱附著點炎顯著相關。
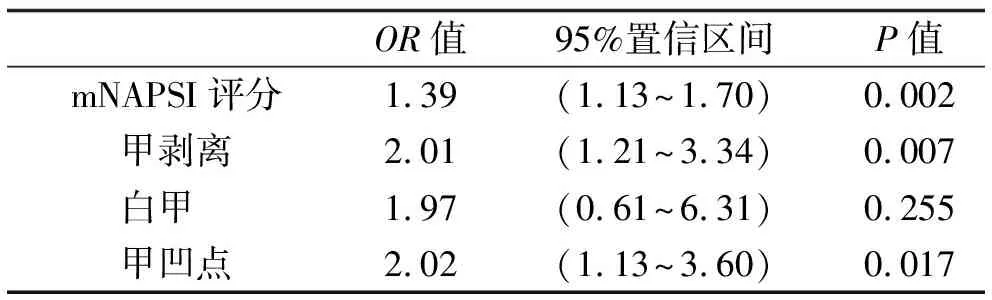
表5 二元logistic回歸模型結果
3 討論
據報道,PsA在全世界普通人群中的患病率從0.1%~1%不等[12,13],男、女發病率的研究結果不一[12,14,15]。目前診斷PsA存在挑戰性,主要是因為沒有特定的癥狀,而且缺乏診斷生物標記物,當前沒有完全有效的血清自身抗體或其他有助于篩查和早期診斷的生物標志物。研究顯示甲損害是PsA發病的風險因素[16]。甲板、近端甲皺襞、甲母質、甲床、甲下皮組成甲單元,與臨近的肌腱、韌帶等結締組織相連,將甲板整合到肌肉骨骼系統中,各結構連接緊密[17]。附著點炎指韌帶、肌腱、筋膜等附著于骨質部位發生的炎癥反應。附著點炎可以通過炎性介質的釋放繼而觸發關節滑膜的病理改變,這些部位炎癥的擴散引起破骨細胞細胞因子(特別是RANKL)激活,破骨細胞分化、成熟,導致骨侵蝕,為了維持該微環境中的骨平衡,骨侵蝕的過程往往伴隨著骨形成[18]。這一系列的病理變化最終發展為PsA。手、足遠端指間關節受累在PsA中尤為普遍,手遠端指間關節炎、末端指骨骨侵蝕是PsA的常見表現之一[19,20]。依據解剖關系,指伸肌腱是與甲單元關系最緊密的結構,其纖維延伸至甲根部及甲母質,與指伸肌腱距離最近的為DIP關節腔,炎癥可在該部位擴散,據此我們推測銀屑病甲損害與指伸肌腱附著點炎有關,進而與DIP關節腔內病變有關。目前這方面的研究較少,大多數研究沒有明確指出病變指甲與DIP關節是否在同一手指上,或者這是一種更普遍的關系。Lai[21]等借助X線在同一手指上進行了分析,發現在所有的甲損害類型中,甲碎裂和甲剝離在表現為DIP關節炎的手指指甲中更為常見(P<0.001;P=0.003)。近年來肌骨超聲在骨關節疾病診斷中的應用逐漸增多,較X線檢查操作靈活,重復性好,分辨率高,具有更廣闊的臨床應用前景及推廣價值,我們的研究借助肌骨超聲進行。
本研究發現,PsA好發于女性患者,與Zenke等[22]的研究相同。PsA組患者的發病年齡較中重度PsO組大,平均年齡為45.86歲,這與疾病本身特征有關,也可能與診斷延遲有關。較中重度PsO組患者,PsA組患者超聲下更常發現骨贅,我們推測可能與PsA組患者年齡偏大,存在退行性變有關。研究中發現PsA組患者的指甲受累明顯多于PsO組(P=0.028),這與既往研究結果一致(P=0.015)[22]。有研究報告PsA患者的指甲受累發生率超過85%,PsO患者的指甲受累發生率15%~50%[23-26]。我們的研究中,PsA患者指甲受累的發生率為85.7%,中重度PsO患者為63.2%。納入的中重度PsO患者與PsA患者之間PASI評分及BSA無統計學差異,在一定程度上反應了Ps A患者的銀屑病嚴重程度較高,這可能與我們的納入標準限定和樣本量較小有關,后續需要加大樣本量,隨機納入尋常型銀屑病患者進行分析進一步證實該推斷是否成立。我們發現PSA組患者mNAPSI評分高于中重度PSO組,而以往Krajewska-Wodarczyk等[27]在比較了38例PsO患者和31例PsA患者的mNAPSI評分后未發現顯著差異,同樣需要未來研究結果的證實。
既往研究發現與健康對照組相比,PsO組和PsA組患者的甲板、甲床和甲母質厚度都有所增加,同時觀察到甲床和甲母質的PD信號增加[27-29]。然而,Aydin等[30]報道與健康對照組比較,PsO和PsA患者甲床PD信號降低。我們進行了銀屑病亞型之間的分析,發現中重度PsO組患者和PsA組患者在甲床厚度、甲母質厚度、甲床及甲母質PD信號強度上無明顯差異,PsA組患者甲板厚度高于PsO組(P<0.001)。研究結果差異較大可能與超聲設備靈敏度、多普勒設置、操作者經驗等有關。
Ash等[31]發現PsO患者中,有臨床指甲受累者出現全身性亞臨床附著點炎的比例較高。王秀環等[32]做了甲損害與指伸肌腱附著點炎的相關性分析,得出相對危險度OR為3.5(95%CI1.4~8.9)。我們借助肌骨超聲評估了兩組患者DIP關節,分別根據有無臨床甲損害進行亞組分析,結果顯示兩組患者的手指中甲損害組指伸肌腱附著點炎的發生率均高于無甲損害組(P<0.05)。既然中重度PsO患者和PsA患者在同一手指水平上,指伸肌腱附著點炎的發生均與甲損害有關,我們將所有患者的手指進行總和分析得出相同結論(P<0.001)。進一步探討指伸肌腱附著點炎與甲損害類型及mNAPSI評分的關系,經 Logistic回歸分析發現mNAPSI評分、甲剝離、甲凹點,與指伸肌腱附著點炎顯著相關(OR1.39, 95%CI1.13~1.70;OR2.01,95%CI1.21~3.34;OR2.02, 95%CI1.13~3.60)。既往Love等發現,甲剝離是小關節受累危險因素(OR3.42,95%CI1.41~8.92)[33]。Zenke等[22]發現甲凹點與DIP附著點炎有關。與我們的研究相比這些研究對甲損害與附著點炎關系的探討未明確指甲改變與指伸肌腱附著點炎是否在同一手指上。
本研究表明甲損害與相鄰DIP關節病變有關,支持了該部位的解剖理論。指伸肌腱附著點炎的發生與mNAPSI評分、甲剝離、甲凹點顯著相關。提醒臨床醫師關注甲損害嚴重程度及特點,早期干預,預防附著點炎乃至進一步關節損害的發生。本研究的局限性在于雖然得出了甲凹點與指伸肌腱附著點炎相關性最強,但未對甲凹點的數量進行記錄,未來的研究中可以對甲凹點數量進行分層分析。納入的35例PsA患者中,遠端指(趾)間關節炎型3例(8.6%),非對稱性寡關節炎型20例(57.1%),多關節炎型3例(8.6%),殘毀型關節炎型7例(20%),脊柱關節病型2例(5.7%)。因樣本量較小,未對各分型與甲損害的關系進行探討。今后需要加大樣本量進行前瞻性研究以證實本研究結果。

