微創空心螺釘與解剖鋼板內固定治療Sander Ⅱ、Ⅲ型跟骨骨折的效果
黃堅霖 李行 張坤輝
跟骨骨折是骨科較為常見的骨折類型,具有較高的致殘率,容易引發跟骨感染,導致患者跟骨疼痛,引起一系列足部功能障礙的發生,嚴重降低患者日常生活質量[1]。臨床上主要通過手術方式治療跟骨骨折[2]。微創空心螺釘和解剖鋼板內固定治療術均是臨床治療跟骨骨折的常用術式,兩者治療跟骨骨折的治療效果基本一致,但有學者認為兩者對患者術后的影響并不相同[3-4]。本文對廣東省水電醫院Sander Ⅱ、Ⅲ型跟骨骨折患者進行研究,分別采用上述兩種術式治療Sander Ⅱ、Ⅲ型跟骨骨折,分析其效果及對患者預后的影響,進一步為臨床治療Sander Ⅱ、Ⅲ型跟骨骨折提供理論依據,現報道如下。
1 資料與方法
1.1 一般資料
選取2016年6月-2021年5月本院收治的80例跟骨骨折患者作為研究對象。納入標準:(1)經X線、CT等檢查和診斷符合跟骨骨折的診斷標準[5];(2)Sander分型為Ⅱ、Ⅲ型;(3)受傷至手術時間不超過 7 d;(4)單側跟骨骨折。排除標準:(1)妊娠、哺乳期女性;(2)有手術禁忌證;(3)有足部手術史;(4)精神異常無法配合研究;(5)神經系統、心血管系統疾病;(6)同時參與其他研究。按隨機數字表法將其分為微創組和解剖組,各40例。微創組中男28例,女12例;年齡28~74歲,平均(51.2±4.3)歲;病程 1~4 d,平均病程(2.8±0.5)d;骨折Sander分型:Ⅱ型18例,Ⅲ型22例;致傷原因:交通事故傷19例,高空墜落傷15例,摔傷6例。解剖組中男26例,女14例;年齡26~78歲,平均(52.3±4.6)歲;病程 1~5 d,平均(2.9±0.8)d;骨折Sander分型:Ⅱ型17例,Ⅲ型23例;致傷原因:交通事故傷18例,高空墜落傷13例,摔傷9例。兩組上述資料(性別、年齡、病程、骨折Sander分型及致傷原因)對比差異無統計學意義(P>0.05),有可比性。患者自愿參加本次研究并簽署知情同意書,本研究經本院醫學倫理委員會批準。
1.2 方法
所有患者入院后給予X線、CT等影像學檢查確診跟骨骨折情況。消除患者患足腫脹,給予患者止痛和預防血栓藥物等。
解剖組給予切開復位解剖鋼板內固定治療,患者取側臥位,患足朝上,大腿根部止血帶止血,跟骨外側作L形切口,全層切至骨面,充分暴露骨折部位和跟距關節面,剝離器復位骨折和關節面。C型臂X線機透視下復位滿意后,使用克氏針臨時固定,選擇合適的解剖鋼板進行固定,切口放置引流條,逐層縫合傷口,加壓包扎。
微創組給予微創空心螺釘治療,患者取側臥位,患足朝上,大腿根部止血帶止血,內踝尖與跟骨連線中點打入3.5 mm斯氏針,通過斯氏針牽引和跟骨兩側擠壓復位。通過跟骨結節上方跟腱止點的內外側,同時平行于患者跟骨縱軸使用兩枚4.5 mm空心螺釘向外側偏向20°打入,C型臂X線機透視下觀察骨折線和導針進針部位,進針時助手需要做好跟骨的軸向牽引工作。軸向導針置入完畢后,使用1~2枚4.5 mm空心螺釘導針臨時固定粉碎的骨折塊,C型臂X線機查看復位滿意后,通過前面植入的導針給予3~4枚4.5 mm空心螺釘固定。
術后對所有患者進行2周左右的石膏固定,兩組均為同一組醫師進行手術。
1.3 觀察指標及評價標準
(1)圍手術期指標:觀察兩組手術時間、出血量、住院時間、骨折愈合時間及完全負重時間。(2)解剖學指標:術前和術后3個月,觀察兩組解剖學指標,包括B?hler角、Gissane角及跟骨寬度。(3)疼痛情況和足部功能:觀察兩組術前和術后3個月疼痛情況和足部功能,采用視覺模擬評分法(visual analogue scale,VAS)評估患者疼痛情況,滿分10分,分值越高,疼痛越劇烈[6];采用美國足踝外科協會(American Orthopaedic Foot and Ankle Society,AOFAS)評分評估患者足部功能,包括疼痛、功能和對線三個方面,滿分100分,分值越高,足部功能越好[7]。(4)并發癥:隨訪患者3個月,觀察兩組并發癥情況,包括螺釘脫出、傷口不愈、皮膚感染及創傷性關節炎。
1.4 統計學處理
本研究數據采用SPSS 18.0統計學軟件進行分析和處理,計量資料以(±s)表示,采用t檢驗,計數資料以率(%)表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組圍手術期指標比較
兩組骨折愈合時間比較差異無統計學意義(P>0.05);微創組手術時間、住院時間短于解剖組,出血量少于解剖組,完全負重時間早于解剖組,差異均有統計學意義(P<0.05),見表1。
表1 兩組圍手術期指標比較(±s)

表1 兩組圍手術期指標比較(±s)
組別 手術時間(min) 出血量(ml) 住院時間(d) 骨折愈合時間(個月) 完全負重時間(個月)微創組(n=40) 35.26±4.62 29.48±3.43 7.36±1.28 3.53±0.26 4.52±0.37解剖組(n=40) 58.71±5.94 81.72±6.51 13.74±2.53 3.58±0.29 5.41±0.42 t值 19.709 44.901 14.231 0.812 10.056 P 值 <0.05 <0.05 <0.05 >0.05 <0.05
2.2 兩組解剖學指標比較
術后3個月,兩組患者的B?hler角、Gissane角及跟骨寬度比較差異均無統計學意義(P>0.05),見表2。
表2 兩組解剖學指標比較(±s)

表2 兩組解剖學指標比較(±s)
組別 B?hler角(°)Gissane角(°) 跟骨寬度(mm)術前 術后3個月 術前 術后3個月 術前 術后3個月微創組(n=40) 9.62±1.47 26.73±2.68 92.41±10.34 130.32±12.63 46.27±2.69 42.18±3.26解剖組(n=40) 9.81±1.52 26.78±2.75 92.52±10.38 129.84±12.55 46.33±2.74 42.24±3.35 t值 0.568 0.082 0.047 0.171 0.099 0.081 P 值 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
2.3 兩組疼痛情況和足部功能比較
術前兩組VAS、AOFAS評分比較差異均無統計學意義(P>0.05);術后3個月微創組VAS評分低于解剖組,AOFAS評分高于解剖組,差異有統計學意義(P<0.05),見表 3。
表3 兩組疼痛情況和足部功能比較[分,(±s)]
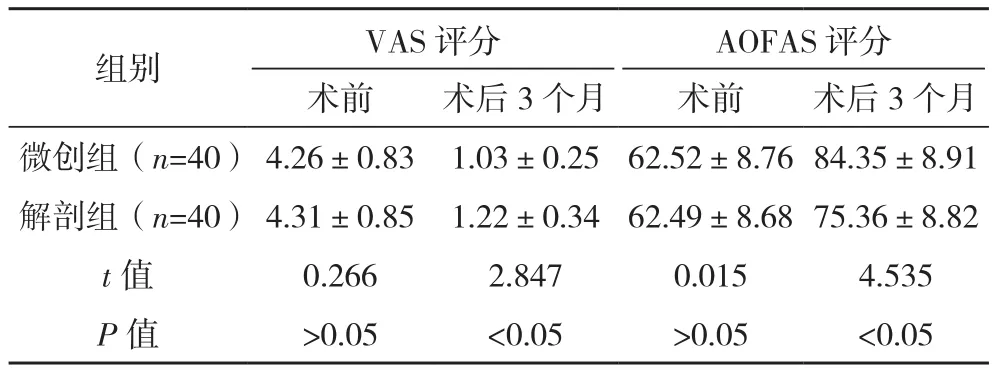
表3 兩組疼痛情況和足部功能比較[分,(±s)]
術前 術后3個月 術前 術后3個月微創組(n=40) 4.26±0.83 1.03±0.25 62.52±8.76 84.35±8.91解剖組(n=40) 4.31±0.85 1.22±0.34 62.49±8.68 75.36±8.82 t值 0.266 2.847 0.015 4.535 P值 >0.05 <0.05 >0.05 <0.05組別 VAS評分AOFAS評分
2.4 兩組并發癥比較
微創組并發癥發生率僅為7.5%,明顯低于解剖組的25.0%,差異有統計學意義(P<0.05),見表4。

表4 兩組并發癥比較
3 討論
跟骨是人體內解剖結構較為復雜和特殊的骨塊,其不僅參與了足部外側和內側縱弓后臂的組成,也是機體中最大的跗骨,影響距下關節結構的穩定性。跟骨容易受到軸向暴力的影響發生骨折,嚴重時甚至出現粉碎性或壓迫性骨折,造成距下關節面不穩[8-9]。若患者得不到及時治療或治療方式不當,則會引起足功能障礙,嚴重者甚至殘疾[10]。因此如何選擇治療方式、提高治療效果一直是臨床研究的重點。
手術是治療跟骨骨折的最常用方式。解剖鋼板內固定是臨床上治療跟骨骨折的傳統術式,通過切開皮膚,復位骨折,并置入合適的鋼板進行固定,從而達到治療骨折的目的[11]。但隨著解剖鋼板內固定在臨床上的廣泛應用,部分學者認為其切口較大,術中剝離的軟組織較多,患者術后并發癥較多,疼痛明顯,一定程度影響了患者的康復[12]。近年來隨著顯微技術的不斷發展,顯微手術替代了大部分開放性手術,成為臨床治療疾病的重要方式。微創空心螺釘是一種微創內固定手術,通過斯氏針和對跟骨兩側擠壓進行骨折復位,再使用空心螺釘進行固定,操作簡單便捷,受到臨床醫生的青睞。在沈國棟等[13]的研究中采用全關節鏡輔助下復位空心螺釘內固定治療Sanders Ⅱ、Ⅲ型跟骨骨折患者作為觀察組,另以跗骨竇入路跟骨解剖板內固定治療作為對照組,結果發現觀察組患者術后12個月B?hler角和Gissane角改善情況均優于對照組,且觀察組足功能評分優于對照組,結果認為全關節鏡輔助下復位空心螺釘內固定治療Sanders Ⅱ、Ⅲ型跟骨骨折相對于鋼板內固定治療更有利于患者足功能的恢復。本文為進一步探究微創空心螺釘和解剖鋼板內固定治療跟骨骨折的效果,選取本院Sander Ⅱ、Ⅲ型跟骨骨折患者進行研究,分別采用上述兩種手術治療,結果顯示,微創組手術時間、住院時間短于解剖組,出血量少于解剖組,完全負重時間早于解剖組(P<0.05)。這是由于微創空心螺釘手術操作便捷,無須剝離過多軟組織,有效縮短了手術時間,減少出血量。因創傷更小,術后恢復更快,住院時間更短,完全負重時間更短[14]。在觀察兩組患者解剖學指標時發現,術后3個月,兩組B?hler角、Gissane角及跟骨寬度比較差異均無統計學意義(P>0.05),結果表明兩種手術治療跟骨骨折效果相似,均能較好地恢復跟骨解剖學指標。在觀察兩組患者疼痛情況和足部功能時發現,術后3個月微創組VAS評分低于解剖組,AOFAS評分高于解剖組,差異有統計學意義(P<0.05),提示微創空心螺釘治療后患者疼痛感更低,足部功能更好。這是由于微創空心螺釘無須切開皮膚,剝離的軟組織更少,降低了手術創傷,術后患者疼痛更輕。且微創手術對軟組織和骨折部位血供破壞少,有利于維持內環境的穩定,復位骨折,促進患者術后早期進行功能鍛煉,足功能恢復更佳[15]。本文研究結果與沈國棟等[13]研究結果一致。在最后觀察兩組患者并發癥時發現,微創組并發癥發生率僅為7.5%,明顯低于解剖組的25.0%,差異有統計學意義(P<0.05)。這是由于傳統的切開解剖鋼板內固定的L形切口較大,容易發生局部切口感染,且剝離軟組織更多,損傷更大,患者容易出現傷口不愈、創傷性關節炎。
綜上所述,空心螺釘微創和解剖鋼板內固定治療Sander Ⅱ、Ⅲ型跟骨骨折均有較好效果,但空心螺釘微創治療操作更便捷,手術時間更短,出血量更少,明顯縮短患者住院時間和負重時間,緩解疼痛,術后并發癥更少,值得臨床應用及推廣。

