鏡下微骨折聯合關節腔注射富血小板血漿治療髕股關節炎
嚴偉,羅潤佳,于弘,宋修剛,鄒德寶,張亞霖,李磊,姜紅江
(山東省文登整骨醫院骨關節科,山東 威海 264400)
膝關節骨關節炎(knee osteoarthritis,KOA)是世界范圍內常見的關節疾病,髕股關節炎(patellofemoral osteoarthritis,PFOA)是其中多見的一種膝關節退行性病變[1]。近年來,髕股關節炎被越來越多的認為是導致膝關節疼痛,甚至殘疾的原因[2]。流行病學研究表明,在基于人群的隊列和基于癥狀的隊列中孤立性髕股關節炎患病率分別高達25%和39%[3],其中PFOA在55歲以上有癥狀的膝關節炎患者中女性占24%,男性占11%[4]。髕股關節炎主要表現為膝前疼痛,上下樓梯、蹲起或跑步等運動時疼痛加重,休息后緩解;病理表現為關節軟骨變性、軟骨剝脫、軟骨磨損、軟骨下骨硬化等[5]。目前針對髕股關節炎很多患者嘗試保守治療[6],主要是口服非甾體類抗炎鎮痛藥物、關節腔注射玻璃酸鈉等,但由于關節軟骨損傷后自我修復能力差,效果不太滿意,最終通常尋求手術治療[6]。軟骨成形術、微骨折、側方松解、自體軟骨植入和脛骨結節轉移等,各種術式都存在優缺點,療效不一,到終末期的治療金標準是關節置換,包括髕股關節置換術及全膝關節置換術,但是需考慮患者年齡、關節假體使用年限、費用等問題。
微骨折技術是臨床上治療膝關節軟骨缺損的常用手段,通過在軟骨缺損區向軟骨下骨鉆孔,促使骨髓內未分化的間充質干細胞覆蓋至軟骨缺損區,不斷增殖、分化生成新的纖維軟骨[7]。微骨折技術具有創傷小、費用低、康復快等優點,易被大眾接受,在長期隨訪中發現,該手術可獲得良好的臨床療效[8]。隨著近年來分子生物技術的發展,科研工作者和臨床醫生對富血小板血漿(platelet rich plasma,PRP)的研究越來越多。PRP是由血液分離產生,富含濃縮血小板和生長因子的生物增強劑[9]。其中的高濃度生長因子,如轉化生長因子-β、血管內皮生長因子等以及多肽可促進組織再生、傷口愈合[10]。研究證據表明PRP可抑制關節內的炎癥反應,保護修復關節軟骨,延緩KOA的進展,從而減輕臨床癥狀,發揮治療作用[11-12]。劉文渤等[13]通過比較PRP與交聯玻璃酸鈉對髕骨軟化癥的療效發現PRP在緩解疼痛及改善關節功能更優越,且穩定性更佳。由于PRP取材簡便,活性因子含量高,安全性可靠,療效可持續時間長,因此本研究采用PRP作為輔助治療手段,旨在觀察關節鏡下微骨折聯合關節腔注射富血小板血漿治療髕股關節炎的臨床療效,為臨床廣泛應用提供可靠依據。
1 資料與方法
1.1 一般資料 選擇山東省文登整骨醫院2017年2月至2020年2月86例(98膝)髕股關節炎患者(所有受試者均簽署書面知情同意書),其中男性15例(16膝),女性71例(82膝);年齡40~70歲,平均年齡(58.53±7.46)歲。從癥狀初次發作到進行本次治療時間1~19個月,患者均在本院行雙膝負重位正側位DR,雙側髕骨軌跡位DR,患肢MRI檢查,了解下肢力線和軟骨退變情況,門診隨訪治療后的患者。
按照《實用骨科學》[14]中髕股關節炎的診斷標準:(1)髕骨壓痛陽性;(2)髕骨周圍指壓痛陽性;(3)抗阻力伸膝痛陽性;(4)單足半蹲位試驗陽性;(5)髕骨關節面不平整,摩擦音陽性;(6)DR示關節面骨質硬化、脫鈣、囊性變,關節面邊緣骨增生。
納入標準:(1)符合以上診斷標準者;(2)年齡40~70歲;(3)MRI檢查示髕股關節(髕骨或/和股骨滑車)軟骨磨損或損傷;(4)膝關節髕骨軌跡正常;(5)血常規及血凝正常,血小板計數(150~450)×109/L;(6)患膝近兩年內未進行手術或其他有創操作;(7)患者有較好的依從性。
排除標準:(1)類風濕性關節炎等引起膝關節功能障礙的疾病;(2)合并嚴重心腦血管疾病或身體基本狀況較差者;(3)有大量膝關節積液患者;(4)需行關節置換手術的患者;(5)膝關節局部紅腫,有感染可能患者;(6)1周內經過抗凝治療的患者;(7)患者依從性較差,不能隨訪者。
1.2 富血小板血漿制備方法 在生物安全柜中,采用無菌技術制備肝素化的針管,患者皮膚局部消毒后,取外周靜脈血30 mL。靜脈血采用二次離心法:首次以1 200 r/min離心10 min,移液槍吸取全部上清液至交界面下3 mm;平衡后再次離心,以3 400 r/min離心10 min,吸取約3/4上清液丟棄,剩余搖勻,即成功制備PRP,約5 mL。PRP需在2 h內完成注射,注射前在其中加入1 mL氯化鈣以激活血小板。
1.3 治療方案 患者入院后完善相關輔助檢查,包括雙膝站立正位DR片,髕骨運動軌跡DR片,膝關節MRI檢查,血常規+凝血檢查,感染系列等。
1.3.1 手術方法 患者取仰臥位,硬膜外麻醉成功后,于大腿根部綁扎止血帶。采用膝關節前外和前內關節鏡標準入路,按順序全面檢查膝關節各種結構及病變。用刨刀清理軟骨缺損區,去除周圍破損或變性的軟骨組織,一并清理缺損區底部鈣化的軟骨。根據關節外側支撐帶情況可適當給予關節鏡下外側支持帶松解術,減輕外側髕股關節壓力。使用尖錐向缺損區軟骨下骨板上垂直打孔,孔距3 mm,深度3~4 mm,4~5孔/cm2。打孔時適當調整輸液閥大小以降低灌注液體壓力,有脂滴從孔中溢出即可。清理骨碎屑,大量生理鹽水沖洗,術后不放置引流,有利于孔內滲出富含骨髓細胞的血凝塊在病變部位附著。再次探查膝關節結構,撤出關節鏡,縫合切口,消毒后包扎。
1.3.2 術后康復 術后冰袋間斷冷敷患膝24~48 h,以減輕疼痛及炎癥反應,同時有利于消腫。早期開始踝泵鍛煉以及股四頭肌肌肉鍛煉,促進下肢血液循環、增強肌肉收縮,以防止靜脈血栓形成和肌肉萎縮。術后常規膝關節CPM功能練習,患者出院后繼續行膝關節功能鍛煉,術后6周內部分負重(拄拐或助行器)。
1.3.3 注射富血小板血漿 術后1周行關節腔內富血小板血漿注射,先對患者進行宣教,簽署知情同意書,采血及PRP制備方法同前,進行PRP注射,取內外側膝眼(坐位)或者髕上囊(仰臥位)入路,無菌技術常規消毒皮膚,若有明顯關節積液者先將積液抽出,再注射PRP。注射結束后無菌棉簽按壓注射部位直至注射點無明顯滲出為止。可根據情況適當行冰敷治療從而減輕腫脹,48 h內禁止患者劇烈活動,可適度活動膝關節,促進PRP浸潤關節腔。每周注射2次,5次為1個療程。
1.4 測評方法 對治療前及治療后3、6、12個月對疼痛視覺模擬評分(visual analogue scale,VAS)、Kujala髕股關節功能評分、Lysholm膝關節功能評分進行比較,評估療效。
VAS[15]是患者對膝前疼痛程度的主觀評價,0分表示無痛,10分表示劇烈疼痛。Kujala評分[16]對髕股關節進行評估,包括是否跛行、是否能承受體重、上下樓的癥狀、步行距離等13項指標。Lysholm評分[17]是一種評估髕股關節紊亂的標準,包括絞鎖、跛行、疼痛、不穩定、支持、腫脹、上樓困難、下蹲受限8項指標。
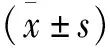
2 結 果
86例(98膝)患者均完成關節鏡下微骨折及5次PRP膝關節腔注射,2例(3膝)患者于隨訪6、7、9個月時因疼痛癥狀無改善行全膝關節置換術,3例(4膝)患者中途脫落。81例(91膝)患者完成隨訪,隨訪時間為12~19個月,平均(14.20±2.14)個月。
治療后12個月與治療前相比,VAS評分顯著降低(P<0.01),Kujala評分、Lysholm評分顯著增高(P<0.01),疼痛減輕,關節功能受限程度降低(見表1)。治療后患者臨床癥狀明顯減輕,關節功能得到一定程度的恢復。患者治療后均未出現并發癥,滿意度調查可。
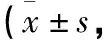
表1 治療前及治療后3、6、12個月VAS評分、Kujala評分、Lysholm評分比較分)
典型病例一為45歲女性患者,因右膝疼痛活動不利3個月入院,診斷為右側髕股關節炎并軟骨剝脫,行右膝關節鏡下微骨折術聯合關節腔注射富血小板血漿,術后疼痛減輕,關節屈曲度改善。手術前后影像學資料見圖1~3。
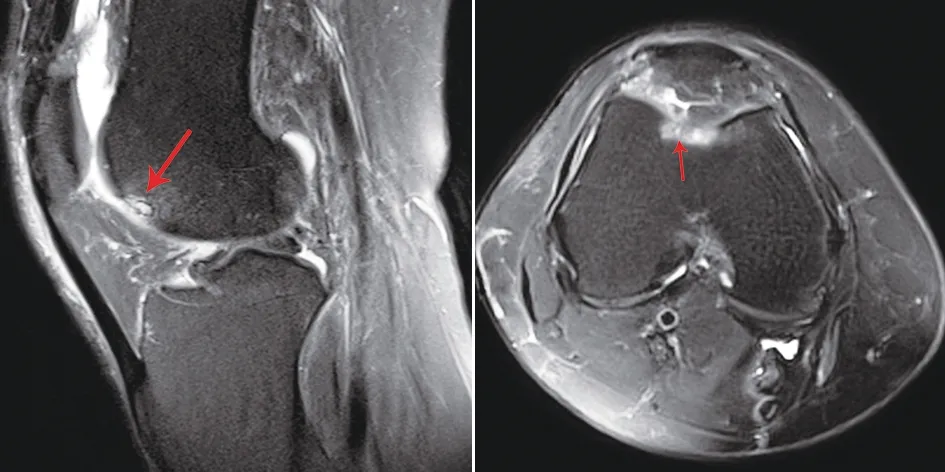
圖1 術前MRI示股骨滑車溝軟骨缺損,軟骨下骨水腫
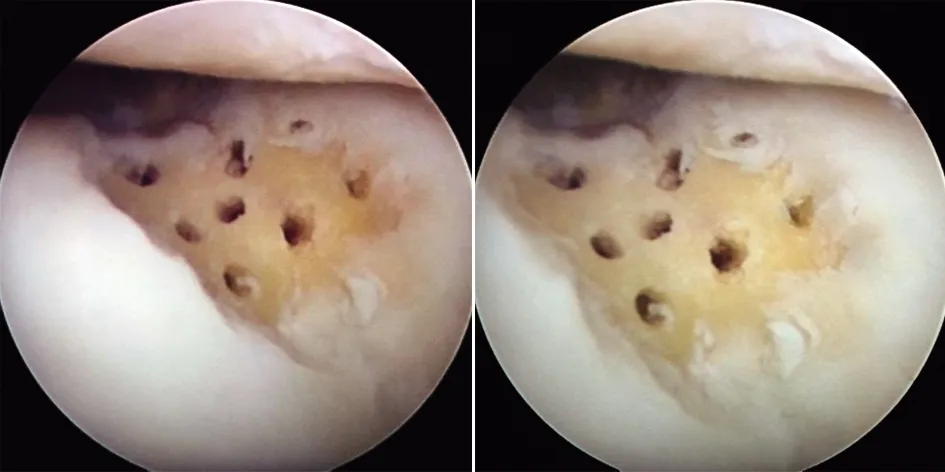
圖2 術中用尖錐于軟骨缺損區鉆孔
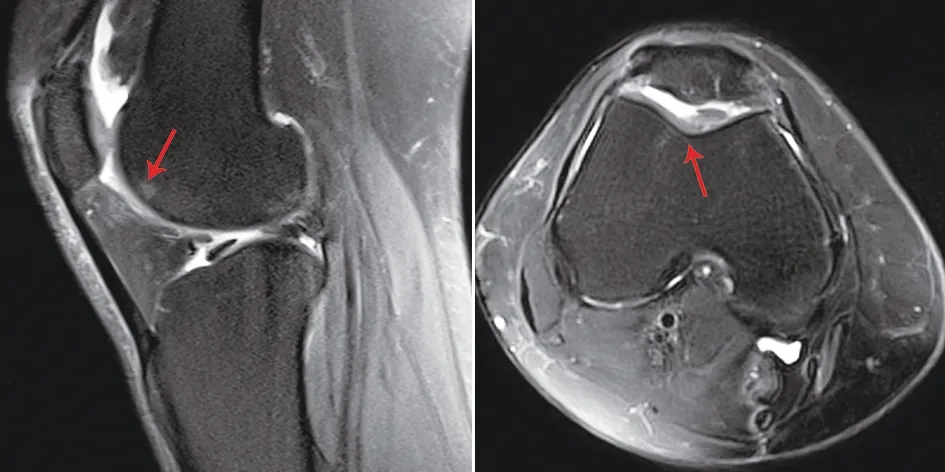
圖3 術后9個月MRI示股骨滑車溝軟骨缺損基本愈合,關節面平整,殘余少量軟骨下骨水腫
典型病例二為53歲女性患者,因左膝疼痛活動不利6個月入院,診斷為左側髕股關節炎,行左膝關節鏡下微骨折術聯合關節腔注射富血小板血漿,術后疼痛減輕,關節屈曲度改善。手術前后影像學資料見圖4~6。
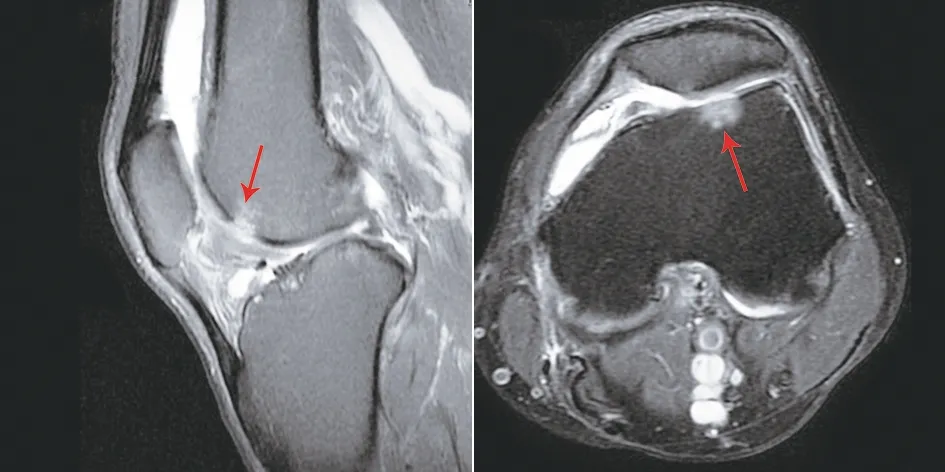
圖4 術前MRI示股骨滑車溝軟骨缺損,軟骨下骨水腫
3 討 論
膝骨關節炎是中老年較常見的慢性進行性骨關節病,流行病學研究表明,在40歲以上的膝骨關節炎的患者中,有10%局限于髕股關節[18]。在髕股關節炎中常見的表現是局灶性關節軟骨損傷,許多患者嘗試保守治療,如物理治療、關節腔注射透明質酸鈉、減重和運動療法、中醫藥治療等[19],但效果欠佳,不得不尋求外科治療手段,嚴重影響人們的生活質量。目前研究認為[20],關節軟骨損傷的早期發現和治療對于保護關節功能、緩解疼痛和預防早期骨關節炎具有重要意義。因此,近年來尋找高效方法治療早期PFOA成為研究熱點。
Steadman在20世紀80年代提出關節鏡下微骨折技術(骨髓刺激技術之一),是治療早期PFOA的重要方法,骨髓刺激技術是誘導軟骨下骨出血,形成纖維蛋白凝塊充當橋梁,進而將未分化的間充質干細胞遷移至軟骨缺損區,從而逐漸生成覆蓋缺損區的纖維軟骨組織[21]。付昌馬等[22]應用微骨折術聯合玻璃酸鈉修復膝關節軟骨損傷,該方法操作簡便,取得了滿意的效果。微骨折手術操作簡便、損傷小、術后恢復快,現更受臨床醫生青睞。
關節軟骨細胞的凋亡是造成軟骨損傷的重要病理特征[23],由于關節軟骨內無血管、淋巴管的走形,營養供給差,通常無法再生,因此修復軟骨組織成為骨科治療的難點。研究發現關鍵性細胞因子,如白細胞介素、胰島素樣生長因子、轉化因子β等在關節軟骨凋亡中起重要調節作用[24]。而富血小板血漿內含有的高濃度血小板,可以釋放大量關鍵性細胞因子,故有學者應用PRP來治療軟骨損傷。PRP釋放的生長因子(growth factors,GFs)可促進軟骨細胞增殖,以及細胞外基質的生物合成,增加蛋白多糖和Ⅱ型膠原沉積[25]。Khatab等[26]用動物模型研究發現,注射PRP后,可通過調節巨噬細胞亞型使膝關節滑膜中含更多的抗炎細胞并且減少軟骨損傷,因此,PRP在直接緩解疼痛的同時,可減輕滑膜炎癥,具有軟骨保護作用。Cobianchi等[27]通過定量MRI評估PRP注射修復關節軟骨治療髕股關節炎的療效,發現相較于保守治療,注射PRP后軟骨T2弛豫圖有顯著改變,證實了PRP對關節軟骨膠原基質的積極影響。
關節鏡下微骨折術聯合關節腔注射富血小板血漿治療髕股關節炎相較于二者單純應用,能取得更好的臨床療效。高文香等[28]通過比較單純的關節鏡下微骨折術和微骨折術聯合PRP與纖維蛋白凝膠覆蓋微骨折創面治療骨關節炎,發現聯合治療的療效優于單純微骨折,明顯緩解患者臨床癥狀改善膝關節功能。尤彬等[29]比較單純關節鏡下清理術射頻去神經化和PRP聯合鏡下清理術射頻去神經化治療膝骨關節炎,發現單純鏡下治療短時間內可緩解癥狀,6個月后易復發,聯合治療的療效持續時間更長且證實了PRP的安全性。汪庚申等[30]采用自體濃縮骨髓液促進植骨塊與骨床的融合,有效彌補了脛骨平臺的骨缺損,促進骨的修復和術區愈合,達到良好的療效和較高的患者滿意度。PRP同骨髓基質干細胞相似,具有大量活性因子,可促進軟骨基質再生,修復缺損的軟骨組織。微骨折技術聯合PRP可增強修復軟骨組織的效率,研究表明[20],PRP內大量GFs可強化微骨折術后的軟骨修復質量,且已顯示出對中期臨床結果的有利影響。
本文從臨床層面對關節鏡下微骨折聯合關節腔注射富血小板血漿治療髕股關節炎的療效及機理進行了初步探討,治療后患者臨床癥狀明顯減輕,關節功能得到一定程度的恢復,患者治療后均未出現并發癥,患者滿意度調查可。但微骨折技術更適合髕股關節局灶性軟骨全層損傷的治療,雖然在髕股關節炎中常見的表現是局灶性關節軟骨損傷,但也存在有些患者退變的面積過大,微骨折術后可能效果不佳,本研究中2例患者(3膝)于術后隨訪6、7、9個月時因疼痛癥狀無改善行全膝關節置換術,結合病史影像學檢查,也考慮是由于患者髕股關節軟骨退變損傷面積過大,加之軟骨下骨硬化,盡管術后聯合PRP進行輔助促進軟骨修復,但仍未達到有效的治療效果,故在適應證選擇方面,應盡可能選擇髕股關節病變局限的患者。總體來看,微骨折術聯合PRP提高了受損纖維軟骨的修復率,改善了患者膝關節功能,緩解了部分患者關節疼痛癥狀。但是兩種方法聯合使用對疼痛、恢復膝關節穩定性以及膝關節功能的影響在臨床尚未達成共識,因此,需要進一步探索分子生物水平的作用機制,為臨床療效提供證據。總之,對于軟骨損傷造成的髕股關節炎,微骨折術聯合PRP在修復軟骨及緩解癥狀方面表現出特有的優勢及良好的療效。隨著對PRP作用機制多層面的深入研究,其臨床應用療效越來越被肯定,前景也會越來越廣闊。

