乳源瑤族人群慢性阻塞性肺疾病無創正壓通氣臨床研究
胡建粵 曹海輝 李娟
512700 廣東乳源瑤族自治縣人民醫院,廣東韶關
乳源瑤族自治縣是韶關市唯一的少數民族自治縣,受居住環境的影響,慢性阻塞性肺疾病(COPD)的發病率較高。無創正壓通氣(NIPPV)可為COPD 患者提供一定的壓力支持,可以有效提高COPD 的治療效果[1]。基于此,本研究擬對乳源瑤族人群COPD 患者實施NIPPV 治療,觀察該治療方式對抑制病情發展,改善患者生活質量,減輕患者經濟負擔方面的優勢,現報告如下。
資料與方法
選取2020年8月-2022年7月在乳源瑤族自治縣人民醫院住院治療的90 例瑤族COPD 合并呼吸衰竭患者為研究對象。采用隨機排列法分為兩組,各45例。兩組患者基本資料比較,差異無統計學意義(P>0.05),具有可比性,見表1。本研究經倫理委員會批準。
表1 兩組患者一般資料比較(±s)

表1 兩組患者一般資料比較(±s)
注:APACHE-Ⅱ為急性生理學和慢性健康狀況評價Ⅱ
組別 n 性別年齡(歲) COPD病程(年) APACHE-Ⅱ(分)男(例) 女(例)對照組 45 25 20 65.85±5.71 7.13±1.55 18.25±3.05治療組 45 27 18 65.72±6.03 7.16±1.62 18.21±3.10 χ2/t 0.182 0.105 0.090 0.062 P 0.670 0.917 0.929 0.951
納入標準:①均符合《慢性阻塞性肺疾病基層診療指南(2018年)》診斷標準;②合并Ⅱ型呼吸衰竭癥狀,即在靜息狀態下吸空氣時動脈血氧分壓(PaO2)<60 mmHg、動脈血二氧化碳分壓(PaCO2)>50 mmHg;③具有NIPPV治療指征;④均對本研究知情同意。
排除標準:①合并免疫系統疾病;②存在精神障礙,難以正常溝通交流;③惡性腫瘤患者;④合并其他可引發呼吸衰竭的疾病;⑤臨床資料不完整。
方法:所有患者均給予常規對癥治療,積極控制患者肺部感染,給予患者止咳、平喘及祛痰等藥物治療,視情況應用支氣管舒張劑和糖皮質激素治療,維持機體酸堿度及電解質平衡,針對性給予營養支持治療。在此基礎上,對照組患者給予持續低流量吸氧治療,氧流量維持在1~2 L/min,吸氧濃度維持在25%~30%。給予治療組NIPPV 治療,選用蘇州凱迪泰醫學科技有限公司生產的無創呼吸機(型號:Flexo25-H)治療,采用經口鼻面罩通氣的方式,設定S/T 模式,調整呼吸頻率為12~16 次/min,吸氣壓初始值設定為6~8 cmH2O,之后視病情逐漸上調至12~18 cmH2O,維持血氧飽和度>92%,呼氣壓初始值設定為2~4 cmH2O,之后同樣視病情上調至6~8 cmH2O,氧濃度設定為30%~40%,保持潮氣量為6~8 mL/kg,持續給予呼吸機輔助通氣,治療2 次/d,4~6 h/次。兩組患者均持續治療1周。
觀察指標與療效判定標準:①比較兩組心率、呼吸頻率和血氣分析指標。分別于治療前和治療1周后測定患者心率、呼吸頻率、PaO2、PaCO2和動脈血pH值,后三項指標均采用雅培Abbott手持式血氣分析儀i-STAT 進行測定,比較兩組間的差異。②比較兩組治療有效率。a.惡化:患者需要進行氣管插管,出現意識障礙,呼吸頻率>30~40 次/min 或<6~8 次/min,呼吸節律異常,自主呼吸微弱或者消失;b.無改變:患者呼吸困難癥狀無明顯改變,經血氣分析發現,pH 值<7.35 或 者PaCO2減 少<10 mmHg;c.有 效:患者呼吸困難等癥狀有所好轉,經血氣分析發現,動脈血氧飽和度始終>85%、PaCO2水平明顯降低,呼吸性酸中毒癥狀得到有效改善[2]。③比較兩組生活質量。分別于患者治療前和治療1 周后參考圣喬治醫院呼吸調查問卷(SGRQ)評分評價患者的生活質量。
統計學方法:采用SPSS 23.0 統計學分析系統展開數據處理;計量資料用(±s)表示,采用t檢驗;計數資料用[n(%)]表示,采用χ2檢驗;以P<0.05 為差異有統計學意義。
結 果
兩組患者心率、呼吸頻率和血氣分析指標比較:兩組治療前心率、呼吸頻率和血氣分析指標比較,差異無統計學意義(P>0.05);治療組治療后心率、呼吸頻率和PaCO2水平均低于對照組,PaO2和pH 值水平均高于對照組,差異具有統計學意義(P<0.05),見表2。
表2 兩組患者心率、呼吸頻率和血氣分析指標比較(±s)
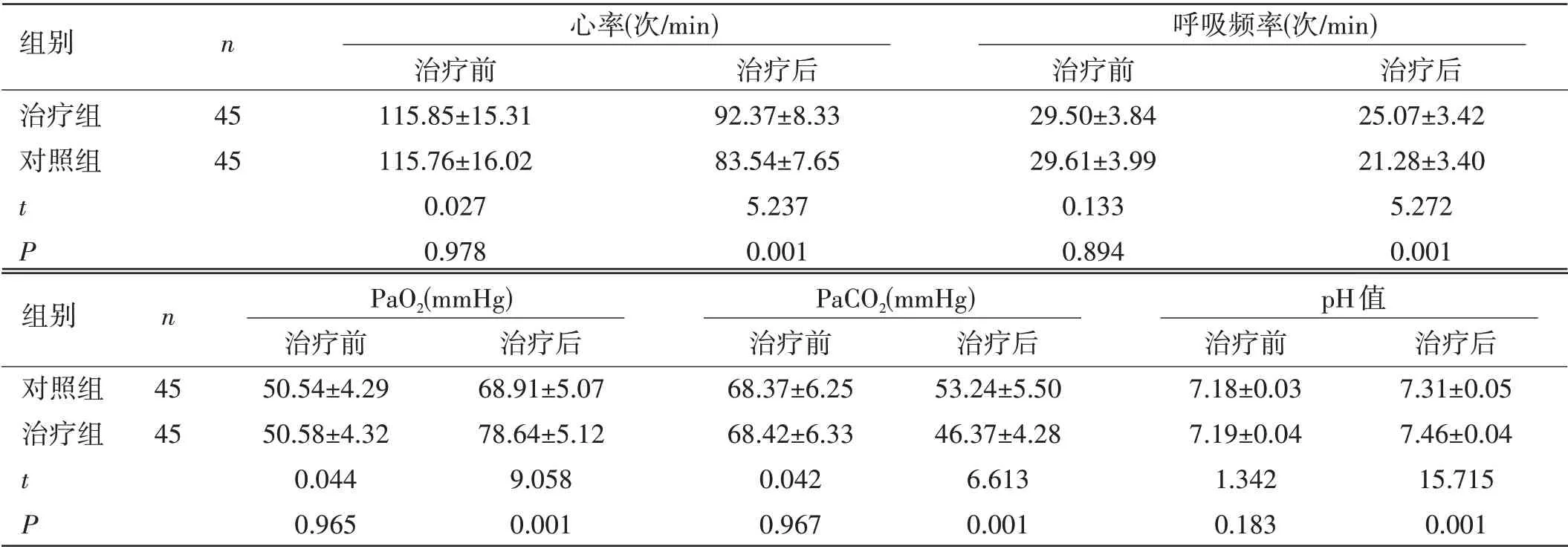
表2 兩組患者心率、呼吸頻率和血氣分析指標比較(±s)
組別 n PaO2(mmHg) PaCO2(mmHg) pH值治療前 治療后 治療前 治療后 治療前 治療后對照組 45 50.54±4.29 68.91±5.07 68.37±6.25 53.24±5.50 7.18±0.03 7.31±0.05治療組 45 50.58±4.32 78.64±5.12 68.42±6.33 46.37±4.28 7.19±0.04 7.46±0.04 t 0.044 9.058 0.042 6.613 1.342 15.715 P 0.965 0.001 0.967 0.001 0.183 0.001組別 n 心率(次/min) 呼吸頻率(次/min)治療前 治療后 治療前 治療后治療組 45 115.85±15.31 92.37±8.33 29.50±3.84 25.07±3.42對照組 45 115.76±16.02 83.54±7.65 29.61±3.99 21.28±3.40 t 0.027 5.237 0.133 5.272 P 0.978 0.001 0.894 0.001
兩組患者治療效果比較:治療組治療有效率高于對照組,差異有統計學意義(P<0.05),見表3。

表3 兩組患者治療效果比較[n(%)]
兩組患者生活質量比較:兩組治療前呼吸癥狀、活動受限和疾病影響三方面評分比較,差異無統計學意義(P>0.05);治療組治療后呼吸癥狀、活動受限和疾病影響三方面評分均低于對照組,差異有統計學意義(P<0.05),見表4。
表4 兩組患者生活質量比較(±s,分)

表4 兩組患者生活質量比較(±s,分)
?
討 論
NIPPV 治療是臨床用于治療COPD 合并Ⅱ型呼吸衰竭患者最常見的治療方式,其在糾正患者缺氧狀態,改善患者通氣功能方面具有顯著功效[3]。經本研究發現,治療組采用NIPPV 治療后心率、呼吸頻率和PaCO2水平均低于對照組,PaO2和pH 值水平均高于對照組。該研究結果與李寧等[4]的研究結果大致相同,由此可見,NIPPV治療更有利于改善患者血氣分析指標,提高患者的通氣功能。本研究結果證實,治療組治療有效率高于對照組,足以證實,NIPPV可以提高COPD 合并Ⅱ型呼吸衰竭患者的治療效果。NIPPV 在治療COPD 合并Ⅱ型呼吸衰竭患者時直接通過鼻面罩將患者的氣道與呼吸機相連,為患者提供吸氣時壓力和呼氣時壓力兩種不同的壓力水平。前者通過克服氣道阻力,增加患者每分通氣量與肺泡通氣量,減輕呼吸機做功和耗氧;而后者則有助于擴張患者的小氣道,縮短患者的吸氣時間,促進CO2的排出,從而有效改善患者的病情,提高其生活質量。對此,本研究結果證實,治療組治療后呼吸癥狀、活動受限和疾病影響評分均低于對照組,而經趙飛[5]研究證實觀察組經無創正壓機械通氣治療后SGRQ 評分低于對照組,與本研究結果一致,進一步證實,NIPPV治療可以有效促進COPD 患者的病情轉歸,提高患者的生活質量。
綜上所述,NIPPV 治療COPD 患者可以有效降低患者心率水平和呼吸頻率,改善患者血氣分析指標,阻止患者病情的惡化,在保障治療效果的同時促進患者生活質量的提高,臨床治療優勢突出,值得推廣應用。

