院前急救治療對重型顱腦外傷患者神經功能損傷的影響
金鵬 蔣小燕
100031北京急救中心急救科,北京
近年來,交通與基礎建設發展越來越完善,高樓的興起及交通工具的頻繁使用,使一系列暴力事件頻發,造成了顱腦外傷患者發生率增高。重癥顱腦外傷多為外部高能量沖擊所致,患者會因顱腦損傷出現強烈的疼痛感,并伴有昏迷、呼吸受阻等癥狀,加之患者吞咽反射可能會消失,也就會引發痰液對呼吸道的堵塞,威脅生命安全。患者病情危重或是后續的細菌感染等,均可直接造成死亡,致殘率和病死率高,迅速采取搶救治療可降低病死率[1-2]。研究證實,及時、有效的院前搶救是確保患者獲得良好預后的重要前提條件[3]。本研究旨在探討院前急救對重型顱腦外傷患者神經功能損傷的影響,報告如下。
資料與方法
回顧性分析2020年1-12月北京急救中心救治的106 例重癥顱腦外傷患者的臨床資料,根據入院前處理方法的不同分為兩組。觀察組55 例,男29 例,女26 例;年齡22~78 歲,平均(42.56±10.87)歲;受傷至入院時間20 min~5 h,平均(2.03±0.35)h。對照組51 例,男27 例,女24 例;年齡18~79 歲,平均(42.88±10.85)歲;受傷至入院時間18 min~4 h,平均(1.97±0.33)h。兩組臨床資料比較差異無統計學意義(P>0.05),具有可比性。本研究已通過醫學倫理委員會審批。
納入標準:①所有患者格拉斯哥昏迷量表(GCS)為3~8 分;②傷后昏迷>6 h,或在傷后24 h 內意識惡化而再次昏迷>6 h;③病例確診結合體征表現與臨床相關檢查符合《現代神經外科學》[4]中關于重癥顱腦外傷的診斷標準;④年齡≥18 歲;⑤患者及家屬均知曉同意。
排除標準:①合并嚴重凝血功能障礙;②哺乳期婦女或孕婦;③有嚴重神經系統疾病或不能配合者。
方法:對照組直接送入醫院進行治療。觀察組進行專業的院前急救治療后送入醫院治療,院前急救措施如下。①在最短時間內最大限度對患者損傷情況作出評估,主要包括血氧、血壓、GCS 及瞳孔的評估;現場急救分為“頭、腰、腳”位急救法,頭位主要完成呼吸系統及氣道管理方面工作,如吸痰、吸氧、面罩加壓吸氧、配合氣道插管或氣管切開接呼吸機輔助通氣等,復述醫生口頭醫囑,密切觀察生命體征變化并告知醫生;腰位主要完成循環系統,即動力與通路方面工作,如測量生命體征、胸外心臟按壓、上多功能心電監護儀、協助除顫、建立靜脈通道、抽血化驗及靜脈用藥等;腳位主要完成簡單急救處理,如包扎止血固定、導管、記錄及搶救環境管理等;對于腦損傷處理最重要、最基礎的是預防腦疝,采用甘露醇,但當收縮壓<90 mmHg時慎用或不用甘露醇,持續通氣以降低腦疝發生率,但不應長時間使用;對于骨折患者應及時進行解剖鎖定保證后期治療的復位,鋼板規格和型號的選擇應根據不同類型骨折提供“個性化”治療方案;轉運時保持呼吸道通暢、吸痰、簡易呼吸器輔助或維持呼吸、維持有效的血循環及脫水降顱壓等,保證心腦腎等重要器官血供,及時與接診科室及各輔助科室聯系以做好接診準備,確保急救綠色通道暢通。②院內急救:入院后,按照氣道-出血-休克-心臟-呼吸-腹部-脊柱-頭部-骨盆-四肢-動脈-神經順序對患者進行查體,根據患者個體和病情急危重情況進行首要處理,其中包括維持呼吸循環功能、及時抗休克治療、對癥處理并發癥,如腦疝等,排除腹腔臟器損傷可能,快速補液恢復血壓;在生命體征平穩情況下急診行頭顱CT 檢查,檢查后送ICU 監護或手術室進行手術治療,其中對于急性硬膜外、硬膜下血腫腦受壓情況明顯者,應迅速放出部分血性液體減壓,再送手術室常規開顱手術;對生命體征穩定、瞳孔等大的顱腦損傷患者無論意識清醒或是昏迷,均常規急診行頭顱CT檢查。
觀察指標:①兩組搶救時間比較,記錄搶救時間即受傷到手術時間。②兩組患者搶救成功率比較:a.無效:患者無各項生命體征,符合腦死亡診斷標準[5];b.成功:脫離生命危險,臨床癥狀有一定改善。③兩組治療前后神經功能相關評分比較:采用神經行為量表(NBNA)于治療前48 h 和治療后評估患者肌肉張力、反射、行為狀態、動作發展和應激反應,各方面評分總分均為40 分,分數>35 分說明神經系統狀況較好;GCS、格拉斯哥預后評分(GOS)評估腦功能恢復情況,分值越高越好。
統計學方法:數據均用SPSS 21.0 統計學軟件予以處理。計數資料以[n(%)]表示,比較采用χ2檢驗;計量資料以(±s)表示,比較采用t檢驗。P<0.05為差異有統計學意義。
結果
兩組患者搶救時間比較:觀察組、對照組搶救時間分別為(2.77±0.23)h、(3.58±0.31)h,觀察組搶救時間短于對照組,差異具有統計學意義(t=15.352,P<0.001)。
兩組患者搶救成功率比較:觀察組搶救成功率高于對照組,差異具有統計學意義(P<0.05),見表1。

表1 兩組患者搶救成功率比較[n(%)]
兩組患者治療前后神經功能相關評分比較:治療前,兩組NBNA、GCS、GOS 評分比較,差異無統計學意義(P>0.05);治療后,兩組NBNA、GCS、GOS評分均優于治療前,差異具有統計學意義(P<0.05),且觀察組NBNA、GCS、GOS 評分優于對照組,差異具有統計學意義(P<0.05)。
討論
重型顱腦損傷多因車禍、墜落等外部因素影響,可對患者大腦造成損傷,出現昏迷、痙攣等情況,并使腦部血液供應出現問題,進而誘發腦梗死,甚至形成腦疝,導致死亡。對于重癥顱腦損傷的臨床救治工作而言,應以緊急搶救、糾正休克為原則,并對創傷進行良好處理,同時做好抗感染工作,進而手術干預。采用常規搶救,不能在最短時間內保證最高搶救成功率,而且搶救不及時,會使患者顱內壓升高,造成不可逆的大腦損傷,患者可能會因此癱瘓或者死亡。有研究結果顯示,傷后30 min 內給予醫療急救,可挽救18%~25%患者的生命并能提高預后[6]。越早展開急救,并輔以必要護理,可使患者的病情得以及時有效的控制,有利于轉危為安,降低死亡風險。院前急救治療可在院外展開急救,在發病時,醫護人員就可借助于通訊器材對患者的病情進行了解,并以運輸工具將醫護人員送至現場,實施現場搶救,并進行途中監護。院前急救有極大的隨機性和流動性,接到急救電話后,醫護人員立即出動,充分體現時間就是生命的理念,使患者預后得以最大程度的改善。
表2 兩組患者治療前后神經功能相關評分比較(±s,分)
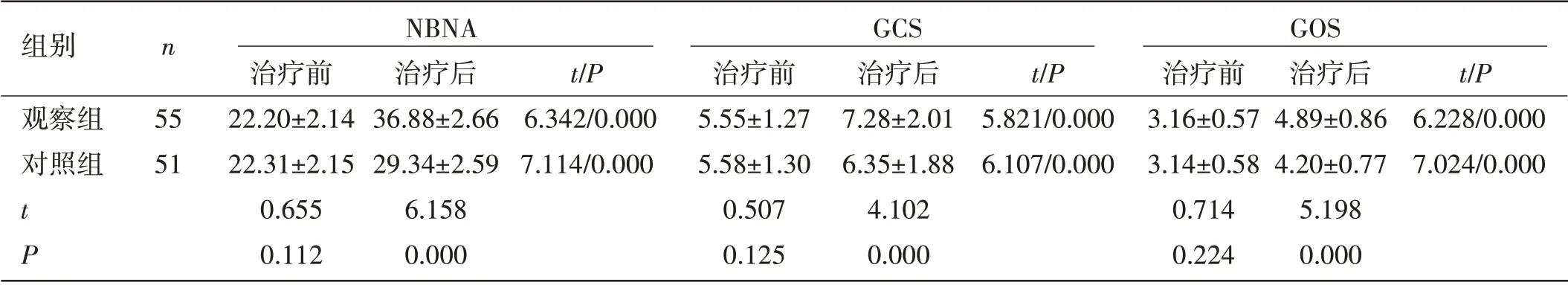
表2 兩組患者治療前后神經功能相關評分比較(±s,分)
組別nNBNAGCSGOS治療前治療后t/P治療前治療后t/P治療前治療后t/P觀察組5522.20±2.14 36.88±2.66 6.342/0.0005.55±1.27 7.28±2.01 5.821/0.000 3.16±0.57 4.89±0.86 6.228/0.000對照組5122.31±2.15 29.34±2.59 7.114/0.0005.58±1.30 6.35±1.88 6.107/0.000 3.14±0.58 4.20±0.77 7.024/0.000 t 0.6556.1580.5074.1020.7145.198 P 0.1120.0000.1250.0000.2240.000
本研究結果顯示,院內搶救和院前搶救結合,縮短了患者發病到手術治療的搶救時間,搶救成功率顯著提高。本院具有一套完整的院內搶救流程,對于醫務人員的分配和選擇進行嚴格的控制,對醫務人員進行規范培訓、合理分工及共同協作。定位搶救貫穿搶整個過程,搶救過程中應用“頭、腰、腳”位職責定位處理、隨時配合并聯絡患者家屬,專業、快速對癥處理,極大縮短搶救時間[7]。本研究院內搶救過程中對呼吸、血壓及體位尤為重視,利用神經外科專業領域知識進行專業處理,從多方面了解患者的神經行為和癥狀功能,及時對腦損傷進行預處理,給予包扎止血,避免呼吸道阻塞,并建立靜脈通路,在入院前對患者的病情進行有效控制,規避病情惡化。保持綠色就診通道通暢,和院內急救人員、相關部門密切聯系并做好準備,縮短等待時間,可在入院后立即進行下一步針對性處理,優化急救效果。本研究中,兩組患者治療后各神經功能評分提高,提示神經功能損傷得到改善,但觀察組改善程度優于對照組,提示院前急救對患者的癥狀改善更有利。
綜上所述,在重型顱腦外傷患者危急搶救期間運用院前急救方式處理,可縮短搶救時間,提高搶救成功率,是搶救急診患者更優質的護理方案。

