針藥聯合序貫療法治療卵巢儲備功能減退的臨床療效觀察
江珍,葉春杰,王慧芳
(鷹潭市中醫院,江西 鷹潭 335400)
卵巢儲備功能減退是指40 歲以下女性卵巢內的卵母細胞質量或數量下降,生殖激素分泌不足,導致月經稀發、閉經、生育能力下降,若不及時進行有效治療,1~6年可發展為卵巢早衰[1]。目前,臨床治療卵巢儲備功能減退以激素替代治療為主,雖可一定程度改善臨床癥狀及提高生育力,但激素替代療法存在一定的安全性與有效性問題[2]。祖國醫學將卵巢儲備功能減退歸于“不孕、月經病”范圍,《素問·上古天真論》指出腎-天癸-沖任胞宮軸調控著月經的來潮,生育的盛衰,腎藏精,精生血,精血乃月經及孕育的物質基礎,故腎虛是本病的根本病機。根據月經周期不同進行治療,將中藥與針灸結合,調節任督二脈,調整腎之陰陽,控制卵巢衰老的過程,最大程度恢復卵巢功能。卵巢儲備功能減退是卵巢早衰的最早期階段,早期積極干預治療,是中醫的未病先防、既病淺治理念。本文以卵巢儲備功能減退患者為例,采用針藥聯合序貫療法,期望為該病提供可靠有效的治療方法,報告如下。
1 資料與方法
1.1 一般資料
收集2018年7月—2021年8月婦產科診治的卵巢儲備功能減退患者90 例,采用信封隨機化分組法均分為A組、B組、C組,每組30 例。A組年齡(35.54±3.32) 歲,B組年齡(35.55±3.27) 歲,C組年齡(35.55±3.31) 歲。組間一般資料比較,差異無統計學意義(P>0.05)。本研究得到醫院倫理委員會批準。
1.2 納入及排除標準
納入標準:均經臨床體征、婦科檢查、陰道彩超等檢查后確診;符合《婦產科學》[3]中對于卵巢儲備功能減退的診斷標準(雌激素水平降低,促性腺激素水平上升,存在明顯更年期綜合征表現等);研究配合程度高;患者對于此次研究意圖、過程均知情。排除標準:存在子宮及附件器質性病變;患有其他內分泌疾病;存在精神疾病史者;患者不配合研究過程。
1.3 方法
A組行針刺穴位序貫治療:經后期,囑患者排空膀胱,取仰臥位,用碘伏精棉球消毒太溪、三陰交、血海、足三里穴位,采用0.30 mm×40.00 mm毫針直刺上述穴位,待有酸麻脹感后留針30 min,隔日治療1次,采用補法。若月經周期在35 d以上,則延長經后期的治療時間。經間期,取關元、氣海、三陰交穴,針刺方法同上,每天治療1次,采用平補平瀉法。經前期,取三陰交、委中、腎俞、脾俞穴,隔日治療1次,其中,三陰交采用捻轉瀉法,其他穴位采用平補平瀉法。治療3個月經周期。B組采用中藥口服序貫治療:經后期,采用補腎滋陰養血療法,以滋陰奠基湯加減治療。中藥組成:熟地、山藥、太子參各12 g,醋鱉甲(先煎)、醋龜甲(先煎)、茯苓、丹皮、懷牛膝、制何首烏各10 g,山萸肉9 g,陳皮與煨木香各6 g。水煎服,一日一劑,分2次服用。經間期,采用補腎活血促排卵,排卵湯加減治療。中藥組成:丹參、赤白芍、澤蘭、山楂、續斷、五靈脂(包煎)各10 g,川芎、制香附、紅花、荊芥各6 g。水煎服,一日一劑,分2次服用。經前期,采用補腎助陽兼理氣,右歸飲加減治療。中藥組成:續斷、菟絲子、紫石英(先煎)各12 g,五靈脂(包煎)、丹參、赤白芍、山藥、地黃、丹皮、茯苓各10 g,綠萼梅5 g。水煎服,一日一劑,分2次服用。治療3個月經周期。C組采用針藥聯合序貫療法治療:于患者經后期、經間期、經前期,將相應月經周期的中藥口服與針刺治療結合,治療方法及時間同上。
1.4 觀察指標
比較三組臨床治療總有效率,不良反應發生率,雌二醇(E2)、卵泡刺激素(FSH)、促黃體生成素(LH)、抗苗勒管激素(AMH)水平及月經變化情況。
1.4.1 比較三組臨床治療總有效率
依據《中醫病癥診斷與療效標準》[4]劃分為顯效、有效與無效3 個等級。顯效:患者臨床癥狀消失,血清性激素恢復正常。有效:患者臨床癥狀減輕,血清性激素顯著改善。無效:患者治療后未達到上述標準。總有效率=(顯效+有效)例數/總例數×100%。
1.4.2 比較三組E2,FSH,LH,AMH
通過全自動免疫分析儀器進行血清學測定。
1.4.3 比較三組月經變化情況
主要觀察患者的規律月經、閉經、6個月內月經次數≥3次、6個月內月經次數<3次且≥1次情況。
1.4.4 比較三組不良反應情況
記錄腰骶酸痛、頭暈眼花、性欲減退情況。
1.5 統計學方法
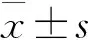
2 結 果
2.1 三組臨床治療總有效率比較
A組與B組的臨床總有效率比較,差異無統計學意義(P>0.05)。C組臨床總有效率高于A組與B組,差異有統計學意義(P<0.05)(見表1)。

表1 三組臨床總有效率比較 單位:例(%)
2.2 三組E2,FSH,LH,AMH指標比較
A組與B組的E2,FSH,LH,AMH水平指標比較,差異均無統計學意義(P>0.05)。C組E2,AMH水平均高于A組與B組,FS,LH水平低于A組與B組,差異有統計學意義(P<0.05)(見表2)。
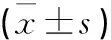
表2 三組E2,FSH,LH,AMH指標比較
2.3 三組月經變化情況比較
C組月經變化指標優于A組與B組,差異有統計學意義(P<0.05)(見表3)。

表3 三組月經變化情況比較 單位:例(%)
2.4 三組不良反應發生情況比較
C組不良反應發生率低于A組與B組,差異有統計學意義(P<0.05)(見表4)。

表4 三組不良反應比較 單位:例(%)
3 討 論
卵巢儲備功能減退為婦科常見病、多發病,病因復雜,如遺傳、盆腔手術、放化療等。西醫常規治療有激素調節法、輔助生殖技術,可改善月經癥狀及助孕,但是,該治療方法并不能延緩卵巢功能的減退。有研究顯示[5],西醫治療卵巢儲備功能減退易在治療過程中出現多種不良反應,同時還會增加腫瘤等風險率,因此,患者對于該治療方式的接受程度并不高。中醫認為腎虛是本病之本,以腎陰虛多見。根據月經周期陰陽轉變規律,將月經周期分為經后期(即陰長陽消階段)、經間期(即重陰轉陽階段)、經前期(即陽長陰消階段)。本研究將中藥與針刺聯合治療,辨證用藥,辨證取穴,以恢復卵巢排卵功能,提高受孕率,有效延緩卵巢早衰的發生[6]。本研究A組與B組的臨床總有效率和E2,FSH,LH,AMH水平與月經變化指標比較,差異均無統計學意義(P>0.05)。C組臨床總有效率和E2,AMH水平均高于A組與B組,FSH和LH水平低于A組與B組(P<0.05)。提示針藥聯合序貫療法具有更顯著的臨床應用效果,而單一針刺穴位與中藥口服治療的療效相當,原因在于聯合治療的方式可以充分發揮出中醫內治法與外治法的優勢,可將療效在最大程度上得以顯示。本研究顯示,針藥序貫療法根據月經周期不同特點進行規范化針對性治療,并基于辨證選穴、藥物治療,更能夠適應疾病性質與機體的功能狀態,提高機體對于治療藥物的敏感程度,進而提高卵巢功能,因此,其療效更為顯著。針刺穴位序貫可以激活腦內多巴胺系統,對腦-垂體-卵巢功能進行有效的調節,垂體分泌的LH及FSH降低,而卵巢分泌E2升高,卵泡發育環境得到進一步改善。針刺基于經絡理論,大多選取任督二脈及腎經穴位進行治療,益腎養血,調整任督沖脈,恢復生殖軸的功能。中藥辨證論治,整體以補腎益精血理氣為主。經后期,采用補腎滋陰養血療法,以滋陰奠基湯加減治療;經間期,采用補腎活血促排卵,排卵湯加減治療;經前期,采用補腎助陽兼理氣,右歸飲加減治療,恢復月經周期中陰陽的順利轉化,卵巢內分泌功能趨向正常。針刺穴位可直接刺激患者發生應激反應,并得到更為顯著的臨床效果[7-8]。本研究中C組月經變化指標優于A組與B組(P<0.05),提示針藥聯合序貫療法具有顯著的激素改善效果。針藥聯合結合中醫藥及經絡理論,從臨床實踐出發,多方位、多途徑進行整體治療,提高患者基礎狀態下血清E2,AMH水平,降低FSH及LH水平,改善卵巢的內分泌環境,恢復生殖軸的正常運行。經后期口服中藥滋養腎陰助陰長,針刺穴位健脾養血調沖,填充血海促進子宮內膜增長。經間期口服補腎活血促排卵中藥,配合針刺穴位理氣活血,使得陰陽順利轉化以排卵。經前期補腎助陽兼理氣中藥口服,針刺穴位補腎陽理氣血,促使月經正常來潮。針藥聯合序貫療法調節任督二脈,調整腎之陰陽,配合理氣活血,恢復月經的陰陽消長周期規律[9-10]。C組不良反應發生率低于A組與B組(P<0.05),提示針藥聯合序貫療法的不良反應發生率較低,患者接受度較高,易形成良性循環。
綜上所述,針藥聯合序貫療法對卵巢儲備功能減退患者有明顯治療作用,可有效改善機體生殖內分泌水平,控制卵巢早衰進程,為提高卵巢儲備功能及臨床療效提供更好的解決方案。

