血清炎癥因子對膠質瘤患者術后顱內感染的預測價值
許銀才,陳圖南,李學剛
1鄭州煤炭工業(yè)(集團)有限責任公司總醫(yī)院神經(jīng)外科,鄭州 452371
2陸軍軍醫(yī)大學第一附屬醫(yī)院神經(jīng)外科,重慶 400000
膠質瘤是指源自神經(jīng)上皮的腫瘤,是臨床常見的原發(fā)性顱內腫瘤之一,患者的臨床癥狀多為頭痛、惡心、嘔吐、癲癇等[1]。膠質瘤常采用手術治療,膠質瘤切除術是神經(jīng)外科手術,但患者術后易出現(xiàn)嚴重的顱內感染,加重患者的神經(jīng)損傷,不利于患者的術后康復,若不及時治療,可造成不可逆的神經(jīng)功能損傷,甚至導致患者殘疾、死亡等,因此,及時發(fā)現(xiàn)、診斷并治療膠質瘤均有十分重要的意義[2]。臨床診斷顱內感染的傳統(tǒng)方式包括體征、血液生化、腦脊液檢驗等,但由于抗菌藥物的廣泛應用,導致細胞學因子水平發(fā)生改變,因此,顱內感染不典型改變難以鑒別診斷[3]。有研究顯示,血清學相關炎癥因子在顱內感染過程中發(fā)揮重要的提示作用,顱內感染早期血清炎癥因子可發(fā)生明顯變化,影響病情進程[4]。本研究旨在探討血清炎癥因子膠質瘤術后對顱內感染的預測價值,現(xiàn)報道如下。
1 資料與方法
1.1 一般資料
選取2017年4月至2020年6月鄭州煤炭工業(yè)(集團)有限責任公司總醫(yī)院收治的膠質瘤患者。納入標準:①符合《中國中樞神經(jīng)系統(tǒng)膠質瘤診斷與治療指南(2015)》[5]中的相關診斷標準;②顱內感染均經(jīng)腰椎穿刺行腦脊液化驗、腦脊液細菌培養(yǎng)及藥敏試驗明確診斷;③近期未服用過抗感染類藥物。排除標準:①合并癡呆,不能正常溝通交流;②合并其他部位感染;③合并自身免疫系統(tǒng)疾病。依據(jù)納入和排除標準,本研究共納入92例膠質瘤患者,依據(jù)術后是否發(fā)生顱內感染分為感染組和對照組,每組46例。對照組中男25例,女21例;年齡29~54歲,平均(35.82±4.39)歲;文化程度:小學5例,中學16例,大學25例。感染組中男26例,女20例;年齡28~55歲,平均(35.43±4.51)歲;文化程度:小學4例,中學15例,大學27例。兩組患者性別、年齡和文化程度比較,差異均無統(tǒng)計學意義(P﹥0.05),具有可比性。本研究經(jīng)醫(yī)院倫理委員會批準通過,所有患者均知情同意并簽署知情同意書。
1.2 檢測方法
抽取兩組患者手術次日清晨空腹靜脈血5 ml,5000 r/min離心10 min,取上層血清置于冰箱保存待檢。采用雙抗體夾心免疫化學發(fā)光法檢測血清降鈣素原(procalcitonin,PCT)水平,PCT正常參考值﹤0.5 ng/ml;采用魏氏法測定血清紅細胞沉降率(erythrocyte sediment rate,ESR),ESR正常參考值男性﹤15 mm/h,女性﹤20 mm/h;采用免疫比濁法測定血清C反應蛋白(C-reactive protein,CRP)水平,CRP正常參考值﹤8 mg/L。
1.3 觀察指標
①術后比較兩組患者血清PCT、ESR和CRP水平。②比較兩組患者血清PCT、ESR和CRP陽性率,陽性判定標準:PCT≥0.5 ng/ml、ESR≥20 mm/h、CRP≥8 mg/L。③評估PCT、ESR、CRP單獨及聯(lián)合檢測對膠質瘤患者術后顱內感染的診斷價值,三者聯(lián)合檢測時,任何一個指標陽性即判定為陽性。靈敏度=真陽性例數(shù)(/真陽性+假陰性)例數(shù)×100%,特異度=真陰性例數(shù)(/真陰性+假陽性)例數(shù)×100%,陽性預測值=真陽性例數(shù)(/真陽性+假陽性)例數(shù)×100%,陰性預測值=真陰性例數(shù)(/真陰性+假陰性)例數(shù)×100%。
1.4 統(tǒng)計學方法
采用SPSS 21.0軟件對所有數(shù)據(jù)進行統(tǒng)計分析,計量資料以均數(shù)±標準差(±s)表示,組間比較采用t檢驗;計數(shù)資料以例數(shù)和率(%)表示,組間比較采用χ2檢驗;繪制受試者工作特征(receiver operating characteristic,ROC)曲線,計算曲線下面積(area under the curve,AUC),評估PCT、ESR、CRP單獨及聯(lián)合檢測對膠質瘤患者術后顱內感染的診斷價值;以P﹤0.05為差異有統(tǒng)計學意義。
2 結果
2.1 術后PCT、ESR、CRP水平的比較
術后,感染組患者PCT、ESR、CRP水平均明顯高于對照組,差異均有統(tǒng)計學意義(P﹤0.01)。(表1)
表1 術后兩組患者PCT、ESR、CRP水平的比較(±s)

表1 術后兩組患者PCT、ESR、CRP水平的比較(±s)
組別PCT(ng/ml)ESR(mm/h)CRP(mg/L)對照組(n=46)1.48±0.2110.24±2.3712.25±3.31感染組(n=46)6.48±1.4538.24±6.0738.26±6.41 t值23.14629.14324.453 P值<0.01<0.01<0.01
2.2 術后PCT、ESR和CRP陽性率的比較
術后,感染組患者血清PCT、ESR和CRP陽性率均明顯高于對照組,差異均有統(tǒng)計學意義(P﹤0.01)。(表2)
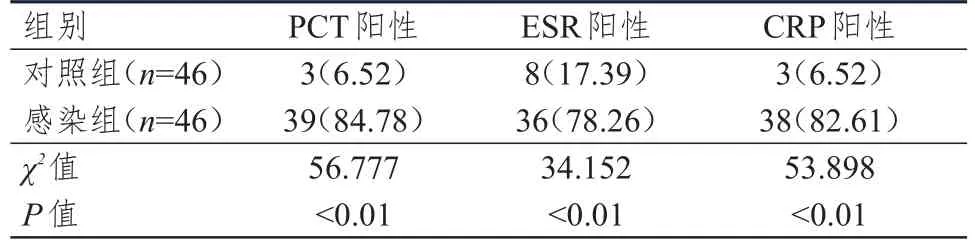
表2 術后兩組患者PCT、ESR和CRP陽性率的比較[ n(%)]
2.3 PCT、ESR、CRP單獨及聯(lián)合檢測對膠質瘤患者術后顱內感染的診斷效能
PCT+ESR+CRP診斷膠質瘤患者術后顱內感染的AUC為0.997,高于三者單獨檢測的0.992、0.994、0.907,此時的靈敏度、特異度、陽性預測值、陰性預測值分別為93.48%、95.65%、95.56%、93.62%。(表3、表4、圖1)
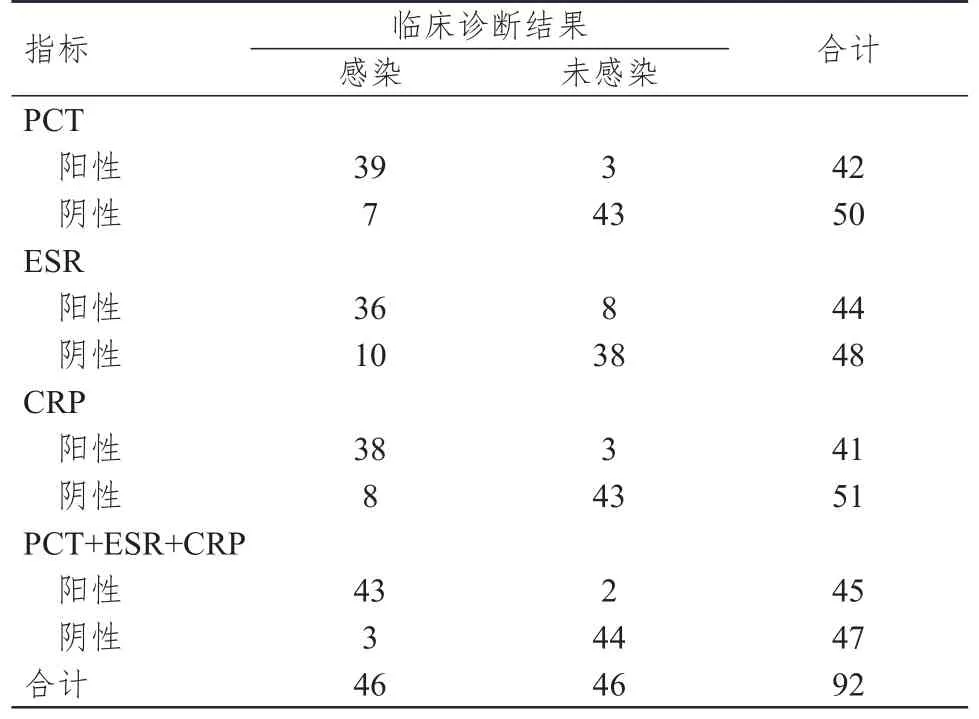
表3 PCT、ESR、CRP單獨及聯(lián)合檢測膠質瘤患者術后顱內感染的結果與臨床診斷結果的對照

表4 PCT、ESR、CRP單獨及聯(lián)合檢測對膠質瘤患者術后顱內感染的診斷效能
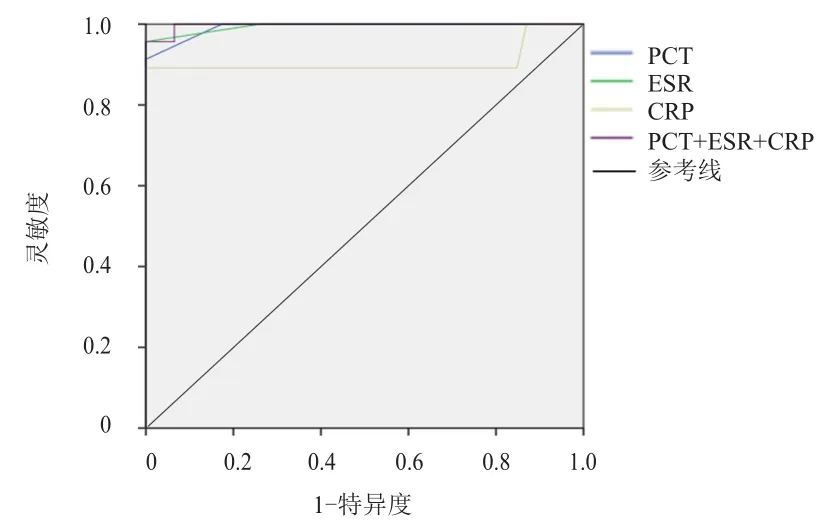
圖1 PCT、ESR、CRP單獨及聯(lián)合檢測診斷膠質瘤患者術后顱內感染的ROC曲線
3 討論
膠質瘤多由先天遺傳因素及環(huán)境致癌因素相互作用,導致神經(jīng)功能受損,引起視覺喪失、運動與感覺障礙、肢體疼痛等[5]。膠質瘤切除術是患者首選的治療方式,雖然神經(jīng)外科開顱技術不斷提高,但術后患者仍會出現(xiàn)嚴重的顱內感染,其中以細菌性感染最為常見,若不及時治療,可引起急性細菌性腦膜炎,不僅給患者身心帶來巨大的痛苦,還會因為高額的醫(yī)療費用,給患者家庭帶來沉重負擔[6-7]。
膠質瘤切除術的手術時間長、引流管置入、人工材料置入、腦脊液漏、并發(fā)高血壓、并發(fā)糖尿病等均可引起術后顱內感染,且導致術后顱內感染的病原菌種類較多,包括細菌性炎癥、無菌性炎癥、血性腦脊液刺激等,患者的臨床表現(xiàn)各不相同,但多數(shù)患者的臨床癥狀多不典型,因此,傳統(tǒng)的診斷方法難以鑒別[8]。抗生素雖然能在一定程度上降低術后感染發(fā)生率,但也可使部分細胞學因子相關標志物水平發(fā)生變化,導致早期相關癥狀被掩蓋;引流管、人工材料等的置入或腦脊液漏也可引起顱內刺激,其導致的臨床癥狀與顱內感染相似,難以鑒別,給顱內感染的臨床診斷帶來困難[9-10]。腦脊液雖然是顱內感染的診斷金標準,但該檢測耗時長、陽性率較低等,再加上新病原體不斷出現(xiàn),不能及時準確診斷,臨床亟需一種靈敏度、特異度均較好的診斷指標[11]。
膠質瘤患者接受手術切除后,顱內外溝通,隨著手術時間延長,病原菌通過切口、引流管、置入物等進入血腦屏障,產(chǎn)生大量內毒素直接損傷中樞神經(jīng),從而分泌大量促炎性因子,使血清PCT、ESR、CRP水平升高,浸潤顱內導致顱內感染[12]。血清炎性因子可影響疾病進展,血清PCT作為降鈣素前體,由甲狀腺細胞產(chǎn)生,可反映全身炎性反應的活躍程度,有研究證明,當出現(xiàn)嚴重細菌、真菌感染時,PCT水平會明顯升高,但正常生理狀態(tài)下或自身免疫、病毒感染、過敏等情況發(fā)生時,PCT水平不會升高[13-14]。雖然膠質瘤切除術后患者血清PCT水平升高,與血清ESR、CRP相比,PCT更不容易受到手術因素的影響,因此,檢測血清PCT水平更有意義[15]。多數(shù)顱內感染為局部感染,病原菌刺激產(chǎn)生的內毒素對血清PCT的降解有抑制作用,血清PCT水平顯著升高,因此,血清PCT檢測對顱內感染的診斷具有重要的指導意義[16]。血清CRP能夠通過加強吞噬細胞的吞噬功能,清除侵入機體的病原微生物,發(fā)揮機體抗炎及天然免疫作用[17]。有研究顯示,正常情況下血清CRP水平較低,但在受到病原菌感染后會迅速升高,并于18~24 h后達到峰值;而膠質瘤切除手術可引起機體防御及免疫反應,血清CRP水平迅速升高,于術后2~3天后達到峰值,在未出現(xiàn)其他并發(fā)癥的情況下,3~6周后恢復正常[18-19]。因此,血清CRP可作為細菌感染性疾病檢測的重要指標之一。血清ESR指紅細胞在一定條件下沉降的速度,健康者的紅細胞下沉速度較緩慢,ESR波動范圍較窄,但感染后多種細胞因子相互作用可導致ESR迅速升高[20-21]。膠質瘤切除術后ESR升高可能是由顱腦內微環(huán)境發(fā)生改變或手術過程中壞死的組織被機體吸收導致,若術后未發(fā)生感染,ESR在3個月內恢復正常;若ESR升高的幅度更大、持續(xù)時間更長(ESR升高持續(xù)3個月以上,出現(xiàn)第2個高峰),則說明出現(xiàn)顱內感染[22-23]。因此,ESR變化也是診斷顱內感染的重要指標。
本研究結果顯示,手術后,感染組患者PCT、ESR、CRP水平均明顯高于對照組,PCT、ESR和CRP陽性率均明顯高于對照組,PCT+ESR+CRP診斷膠質瘤患者術后顱內感染的AUC為0.997,高于三者單獨檢測的0.992、0.994、0.907,此時的靈敏度、特異度、陽性預測值、陰性預測值分別為93.48%、95.65%、95.56%、93.62%。表明血清PCT、ESR、CRP對膠質瘤術后顱內感染有一定的診斷價值,但由于本研究納入的樣本量較小,且血清PCT、ESR、CRP均為急性炎癥指標,存在一定的信息偏差,術后患者均會發(fā)生炎癥反應,檢測結果可能偏高,因此,血清PCT+ESR+CRP聯(lián)合檢測對膠質瘤術后顱內感染的診斷價值較高,可降低誤診率及漏診率,便于早期膠質瘤術后顱內感染診斷及治療。
綜上所述,血清PCT+ESR+CRP聯(lián)合檢測對膠質瘤術后顱內感染的診斷價值較高,可降低誤診率及漏診率,便于早期顱內感染的診斷及治療。

