DCE-TIC及DWI-ADC單獨及聯合診斷乳腺病變良惡性的臨床價值分析
謝錄玲 楊永漢 史 綱 謝 春 張武花 青海省第五人民醫院,青海省西寧市 810007
乳腺病變現已成為威脅女性身體健康的嚴重病變,發病率呈逐年上升趨勢,且呈年輕化。乳腺病變存在良、惡性之分,因性質不同,患者預后存在較大差異,準確鑒別診斷乳腺病變良惡性對明確治療方案具有重要的作用[1-2]。近年來,影像學技術快速發展,且在疾病診斷中廣泛應用,可為臨床診療提供可靠依據[3]。磁共振(MRI)在乳腺檢查中具有分辨率高、無創性、重復性強等特點,能夠實時顯示乳腺病變的具體情況,且不受患者年齡、體型、腺體類型、病變部位及大小等因素影響[4-5]。鑒于此,本文分析MRI動態增強掃描時間—信號強度曲線(DCE-TIC)及擴散加權成像表觀擴散系數值(DWI-ADC)單獨及聯合檢查在乳腺病變良惡性中的診斷價值,以明確乳腺病變性質,現報道如下。
1 資料與方法
1.1 一般資料 納入100例2019年6月—2021年9月于我院經病理診斷明確乳腺病變性質的患者,年齡29~68歲,平均年齡(48.56±2.38)歲;良性病變37例,惡性病變63例。本研究獲倫理委員會批準。納入標準:均為女性患者;均可接受MRI檢查;患者及家屬均對本次研究知情同意。排除標準:伴有其他系統惡性腫瘤;凝血功能異常;精神疾病,無法配合完成本次檢查者。
1.2 方法
1.2.1 患者準備:檢查前需規避所有MRI檢查禁忌證,包括生育史、月經史、用藥史、放化療史等情況,指導患者平靜呼吸,避免呼吸運動影對MRI圖像質量造成影響。另掃描前留置靜脈針,檢查時保持俯臥位,雙側乳房自然懸垂于線圈內,雙手伸直,前胸壁緊貼線圈,掃描范圍為雙乳腺及腋窩區域。
1.2.2 MRI掃描:采用美國GE公司生產的750型超導3.0T MRI掃描儀對患者進行檢查,分別行橫軸位T1WI、T2WI平掃、DWI及動態增強掃描。(1)軸位不壓脂T1WI掃描參數設置如下:TR為4.3ms,TE為2.1ms,層厚為1mm,FOV為32.0cm;(2)周圍壓脂T2WI掃描參數設置如下:TR為5 213ms,TE為68ms,層厚為4mm,FOV為34.0cm;(3)動態增強掃描:于對比劑注射前掃描1個時相,隨后保持體位不變,于注射對比劑的同時對各個時相進行掃描,應用連續無間隔采集的方式,掃描參數如下:TE為4.3ms,TR為7.7ms,層厚為1mm,FOV為32.0cm,掃描時間為8~10min。經肘靜脈采用團注的方式注射0.2ml/kg的釓噴酸葡胺注射液,控制注射速率為2.0ml/s,并于DWI的b值為0、1 000s/mm2時進行掃描。
1.2.3 圖像分析:(1)DCE-TIC。測量感興趣區域(ROI)放置于病灶強化及廓清最快部分,判斷曲線類型。時間分辨率為120s,注藥后2min時計算早期強化率,以第3分鐘以后的曲線變化趨勢作為輪廓判斷基礎,其中TIC曲線可分為以下類型:Ⅰ型(病變信號強度呈上升趨勢)、Ⅱ型(病變信號強度于早期升高,且于中晚期維持較高水平)、Ⅲ型(病變信號強度于早期快速升高,于中晚期下降)、Ⅳ期(病變信號始終處于較低水平)。(2)ADC。動態增強早期強化的病變均測量ADC值,與病變的DWI高信號行空間匹配,ROI包括病灶,避免平均效應,大范圍病變行多點測量,取最小ADC值。
1.3 觀察指標 以病理結果作為“金標準”,分析病理檢查結果、TIC類型分布及ADC值,另分析單獨及聯合檢測在乳腺病變良惡性中的診斷價值,計算與病理結果的一致性。單獨診斷時,當DCE-TIC為Ⅱ型及Ⅲ型時,判斷為惡性;DWI-ADC檢查時,當ADC值≤1.23×10-3mm2/s時,判斷為惡性;聯合檢查時,其中一項顯示為惡性,則結果為惡性。
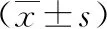
2 結果
2.1 病理檢查結果 100例患者中良性病變37例,惡性病變63例;其中良性病變中以纖維腺瘤檢出率最高,為45.95%,其次為腺病、導管內乳頭狀瘤、乳腺炎、乳腺囊腫;惡性病變中以浸潤性癌檢出率最高,為85.71%,其次為導管原位癌、導管內癌、小葉癌、乳腺神經內分泌癌。見表1。

表1 100例患者病理檢查結果分析
2.2 乳腺良惡性病變TIC及ADC值比較 乳腺良性病變ADC值為(1.59±0.42)mm2/s,高于惡性病變的(1.02±0.31)mm2/s,差異有統計學意義(t=7.765,P=0.000);乳腺良性病變TIC曲線主要表現為Ⅰ型,惡性病灶為Ⅲ型,兩組TIC曲線類型比較,差異有統計學意義(Z=5.094,P=0.000<0.05)。見表2。
2.3 診斷價值 DCE-TIC、DWI-ADC聯合檢查在乳腺病變良惡性診斷中靈敏度、特異度、準確度、陽性預測值、陰性預測值均高于DCE-TIC、DWI-ADC單獨檢查,差異有統計學意義(P<0.05)。見表3~4。

表3 DCE-TIC、DWI-ADC單獨及聯合檢查在乳腺病變良惡性中的診斷結果(n)

表4 DCE-TIC、DWI-ADC單獨及聯合檢查在乳腺病變良惡性中的診斷價值(%)
3 討論
乳腺MRI檢查具有多角度、多方位及多序列成像的特點,可全面反映乳腺疾病的影像學特征,為臨床鑒別診斷乳腺良惡性病變提供可靠的影像學依據,現已成為臨床診斷乳腺疾病的重要手段[6-7]。
DCE-TIC為乳腺疾病的基礎檢查方法,通過該項檢查能夠從病灶形態學及血流動力學等角度判斷乳腺病變性質,同時觀察TIC曲線也可對乳腺病變性質展開判定[8-9]。本文結果顯示,乳腺良性病變TIC曲線主要表現為Ⅰ型,惡性病灶為Ⅲ型,兩組TIC曲線類型比較差異有統計學意義。其原因在于乳腺病變強化程度與病灶組織細胞外間隙滲透程度及微血管結構間存在密切聯系,惡性腫瘤在生長過程中受到相關血管生成因子的影響,可促使血管分化及生長,使得病灶內毛細血管密度升高,在對比劑注射的早期可快速流入病灶內部,使得病灶內部的毛細血管出現不同程度的分流,故出現不同類型圖像表現[10-11]。DWI-ADC檢查具有耗時短、檢查簡單等特點,在判斷乳腺疾病性質中主要依靠病灶內水分子擴散運動程度判斷[12-13]。本文中乳腺良性病變ADC值高于惡性病變,ADC值是反映水分子擴散運動程度的量化指標,與正常細胞相比,惡性腫瘤生長速度過快,細胞排列較為擁擠,細胞外間隙較小,故水分子擴散程度較小,ADC值較低[14]。聯合檢查在乳腺病變良惡性診斷中的診斷價值均高于DCE-TIC、DWI-ADC單獨檢查,提示二者聯合檢查在乳腺疾病良惡性判斷中應用價值更高,可為臨床提供更加可靠的依據。其原因在于聯合檢查能夠彌補單項檢查的不足,如DWI-ADC可彌補DCE-TIC診斷特異性較低的不足,而DCE-TIC可輔助DWI-ADC更好地明確ROI范圍,利于明確診斷[15]。
綜上所述,DCE-TIC與DWI-ADC聯合檢查能夠互相補充,為明確乳腺疾病良惡性提供更為全面、可靠的參考,值得推廣。

