谷紅注射液聯合阿替普酶治療對急性腦梗死患者血清相關因子水平的影響
雷華斌,張 恒
北京中醫藥大學孫思邈醫院:1.腦病科;2.檢驗科,陜西銅川 727031
急性腦梗死的發生機制是腦部血供在各種因素的影響下忽然中斷,從而損傷腦組織,使其壞死,給患者及其家庭帶來沉重的經濟及精神負擔[1]。急性腦梗死的基本治療是對并發癥的發生進行積極預防,對危險因素進行有效控制,必要情況下還應該基于患者手術或血管內介入治療[2]。在急性腦梗死的治療中,阿替普酶在臨床較為常用,能夠選擇性結合血栓表現的纖維蛋白,具有較高的特異性,但是阿替普酶具有較短的半衰期,同時還可能引發出血。谷紅注射液能夠在極大程度上對神經細胞代謝進行改善,對神經應激功能進行維持,對損傷的神經細胞功能進行修復。本研究觀察谷紅注射液聯合阿替普酶治療對急性腦梗死患者血清相關因子水平的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2018年2月至2021年2月本院收治的96例急性腦梗死患者作為研究對象,根據治療方法不同分為谷紅注射液聯合阿替普酶治療組(聯合治療組)和阿替普酶單獨治療組(單獨治療組),每組各48例。單獨治療組男26例(54.17%),女22例(45.83%);年齡51~72歲,平均(62.34±7.92)歲;發病至入院時間:2~3 h 27例(56.25%),>3~7 h 21例(43.75%);梗死部位:丘腦21例(43.75%),一側額顳葉11例(22.92%),腦干9例(18.75%),內囊7例(14.58%);并發疾病:高血壓24例(50.00%),糖尿病13例(27.08%)。聯合治療組男27例(56.25%),女21例(43.75%);年齡50~71歲,平均(61.42±7.78)歲;發病至入院時間:2~3 h 28例(58.33%),>3~7 h 20例(41.67%);梗死部位:丘腦20例(41.67%),一側額顳葉10例(20.83%),腦干10例(20.83%),內囊8例(16.67%);并發疾病:高血壓25例(52.08%),糖尿病12例(25.00%)。兩組患者性別、年齡、發病至入院時間、梗死部位及并發疾病等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.2 納入和排除標準
1.2.1 納入標準 (1)均為初次發病;(2)均經影像學檢查及臨床表現確診為急性腦梗死;(3)均符合《急性腦梗死的歐洲治療指南》[3]診斷標準。
1.2.2 排除標準 (1)發病至入院時間超過12 h;(2)合并惡性腫瘤;(3)中途退出。
1.3 方法
1.3.1 單獨治療組 首先給予患者抗凝治療,降低患者顱內壓,對患者循環進行改善,對患者神經進行保護,然后給予患者靜脈推注0.9 mg/kg的10%阿替普酶+生理鹽水(1 mg/mL)混合液10 mL,1 min內推注完,最后給予患者靜脈滴注90%阿替普酶+生理鹽水(1 mg/mL)混合液90 mL,1 h內靜脈滴注完,每天1次,持續治療15 d。
1.3.2 聯合治療組 在單獨治療組的基礎上同時給予谷紅注射液10 mL+生理鹽水250 mL靜脈滴注,每天1次,持續治療15 d。
1.4 觀察指標 (1)血清相關因子水平。采用酶聯免疫吸附試驗檢測血清腫瘤壞死因子-α(TNF-α)、血管內皮生長因子(VEGF)、內皮素-1(ET-1)水平。(2)神經功能缺損程度、日常生活活動能力。采用美國國立衛生研究院卒中量表(NIHSS)、Barthel指數量表(BI)評定NIHSS和BI評分。NIHSS評分0~42分表示神經功能缺損程度從無到嚴重[4];BI評分0~100分表示日常生活活動能力從低到高[5]。(3)預后。采用改良Rankin量表(mRS)評分評定預后,完全無癥狀評定為0分;有癥狀但能夠將經常從事的日常活動完成評定為1分;能夠對個人事務進行獨立處理,但無法從事以前經常從事的活動評定為2分;能夠獨立行走,但其他活動需要幫助評定為3分;無法自理,無法自行行走評定為4分;大小便失禁,臥床不起,需要持續照顧評定為5分;死亡評定為6分[6]。(4)不良反應發生情況。(5)臨床療效。痊愈:治療后患者NIHSS評分降低>90%~100%;顯效:治療后患者NIHSS評分降低>50%~90%;有效:治療后患者NIHSS評分降低>20%~50%;無效:治療后患者NIHSS評分降低了0%~20%或升高[7]。總有效率=(痊愈例數+顯效例數+有效例數)/總例數×100%。
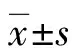
2 結 果
2.1 兩組患者血清相關因子水平比較 兩組患者治療后血清TNF-α、VEGF、ET-1水平均低于治療前,差異均有統計學意義(P<0.05);聯合治療組患者治療后血清TNF-α、VEGF、ET-1水平均低于單獨治療組,差異均有統計學意義(P<0.05)。見表1。
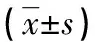
表1 兩組患者血清相關因子水平比較
2.2 兩組患者神經功能缺損程度、日常生活活動能力、預后比較 兩組患者治療后NIHSS評分、mRS評分均低于治療前,BI評分高于治療前,差異均有統計學意義(P<0.05);聯合治療組患者治療后NIHSS評分、mRS評分均低于單獨治療組,BI評分高于單獨治療組,差異均有統計學意義(P<0.05)。見表2。
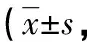
表2 兩組患者神經功能缺損程度、日常生活活動能力、預后比較分)
2.3 兩組患者臨床療效比較 聯合治療組患者治療總有效率為97.92%,高于單獨治療組的77.08%,差異有統計學意義(P<0.05)。見表3。

表3 兩組患者臨床療效比較[ n(%)]
2.4 兩組患者不良反應發生情況比較 聯合治療組和單獨治療患者不良反應發生率均為6.25%,兩組患者不良反應發生率比較,差異無統計學意義(P>0.05)。見表4。

表4 兩組患者不良反應發生情況比較[ n(%)]
3 討 論
若基礎疾病狀態、生化指標結果不同,急性腦梗死患者的預后就可能不同[8]。在急性腦梗死的治療中,阿替普酶具有可靠療效,是一種靜脈溶栓藥物,一方面能夠對全身性纖溶狀態進行預防,另一方面還能夠在一定程度上將閉塞的血管疏通[9]。有研究結果表明,阿替普酶能夠在極大程度上修復損傷的神經組織細胞和腦組織細胞[10]。谷紅注射液的組成成分為紅花提取物、乙酰谷酰胺,其中紅花提取物能夠擴張腦血管,改善血液流動性和微循環,可對抗血小板聚集及為纖溶活性提供有利條件,將自由基清除,發揮抗脂質過氧化作用;乙酰谷酰胺是一種神經肽,能夠透過血腦屏障,改善腦神經功能[11-12]。本研究結果表明,聯合治療組患者治療后NIHSS評分、mRS評分均低于單獨治療組,BI評分高于單獨治療組,差異均有統計學意義(P<0.05)。聯合治療組患者治療總有效率(97.92%)高于單獨治療組(77.08%),差異有統計學意義(P<0.05)。說明谷紅注射液與阿替普酶聯合治療能夠明顯改善急性腦梗死患者的神經功能,從而促進臨床療效提升,原因是因為二者聯合治療能夠發揮協同增效的作用[13]。
TNF-α是一種細胞因子,具有廣泛功能,分泌細胞為單核巨噬細胞、血管內皮細胞等,在機體炎性反應有害刺激作用下產生后,大量TNF-α會在炎癥介質作用于血管壁細胞的情況下產生,從而為血管平滑肌細胞與血管內皮細胞的增殖提供有利條件。同時,TNF-α還會促進腦缺血缺氧狀態加重,進而促進神經功能缺損程度加重,隨著腦梗死患者病情加重,其TNF-α水平也不斷升高[14-15];VEGF是一種糖蛋白,直接影響腦梗死的發生和發展,為內皮細胞生長、轉移提供有利條件,對腦組織水腫、血管滲透性進行調節。VEGF水平隨著梗死面積增大、梗死程度加重而明顯升高,因此,在腦梗死的檢測中,可以將其作為參考[16-17];ET-1能夠在極大程度上調節心腦血管功能,對血管張力與系統穩定進行維持。發生急性腦梗死后在異常氧化代謝及缺氧刺激下會產生大量ET-1,從而在極大程度上提升其血清水平[18-19]。本研究結果表明,聯合治療組患者治療后血清TNF-α、VEGF、ET-1水平均低于單獨治療組,差異均有統計學意義(P<0.05)。聯合治療組和單獨治療組患者不良反應發生率均為6.25%,差異無統計學意義(P>0.05),說明谷紅注射液與阿替普酶聯合治療能夠明顯改善急性腦梗死患者的內皮功能,促進炎性反應減輕。
綜上所述,谷紅注射液聯合阿替普酶治療較阿替普酶單獨治療更能有效降低急性腦梗死患者血清相關因子水平,改善患者神經功能、預后及日常生活活動能力,提升臨床療效,且不會增加不良反應,值得臨床推廣應用。

